查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





26岁青年男性,主诉“口周、面部麻木”。
2021年7月因口周和面部麻木起病,进行性加重伴左侧眼睑肿胀、外凸就诊。
外院PET-CT:1)全组副鼻窦软组织,部分达双侧鼻腔、左侧眼眶球后,SUVmax 19.9;2)右侧下颌骨周围软组织增厚,最大4.4cm×2.4cm,SUVmax 25.6;3)全身多组高代谢淋巴结,SUVmax 12.5,最大 5.3cm×3.6cm;4)胸膜、多发骨代谢增高,均考虑受累。
2021年8月27日行右下颌肿物穿刺活检:滤泡性淋巴瘤1级;IGH克隆性重排,BCL2染色体易位。
基因检测:BCL2重排,CCND3、CD79A、CREBBP、FAS、KRAS、MYC、SOCS1突变。
2021年9月9日开始两个周期R-CHOP方案及腰穿鞘注治疗,腰穿示脑膜侵犯。因临床与病理不符,2021年9月19日行二次鼻腔肿物活检,病理提示FL3B。
2cs评效:PMR(DS 4分),化疗间期病情有进展;因PJP停治疗1月。
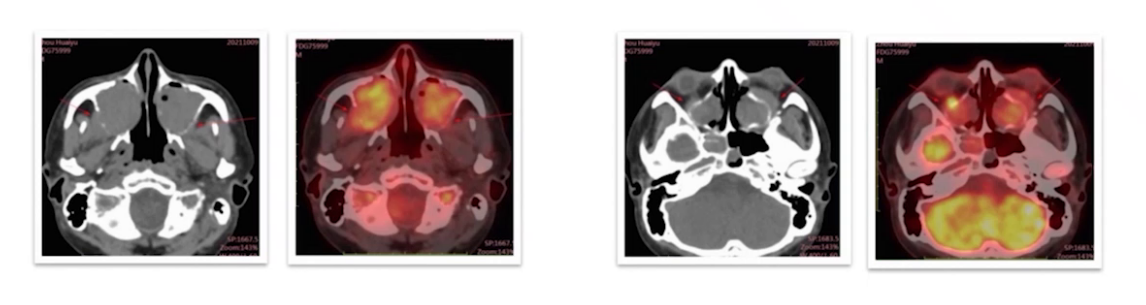
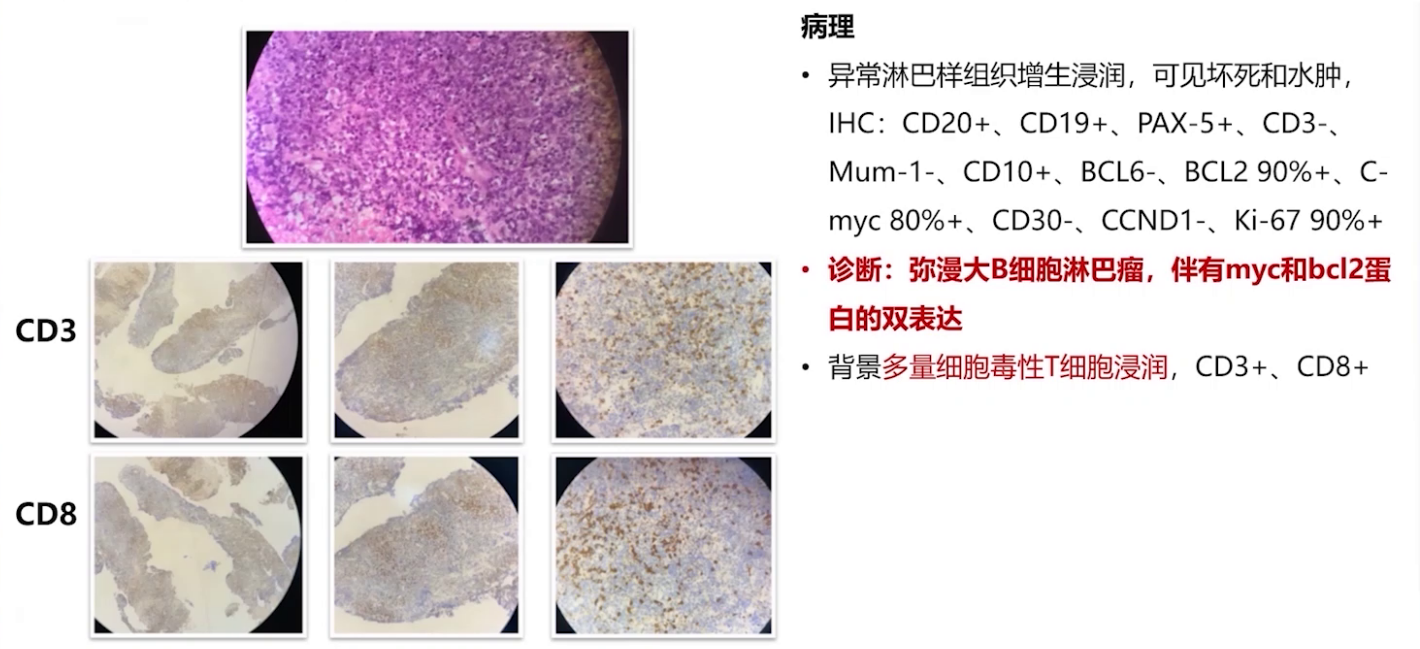
病情进展后转至本科室,再次活检及FISH检测,最终病理显示为高级别B细胞双打击。给予R-EPOCH方案联合腰穿鞘注两个周期,疾病控制不佳。
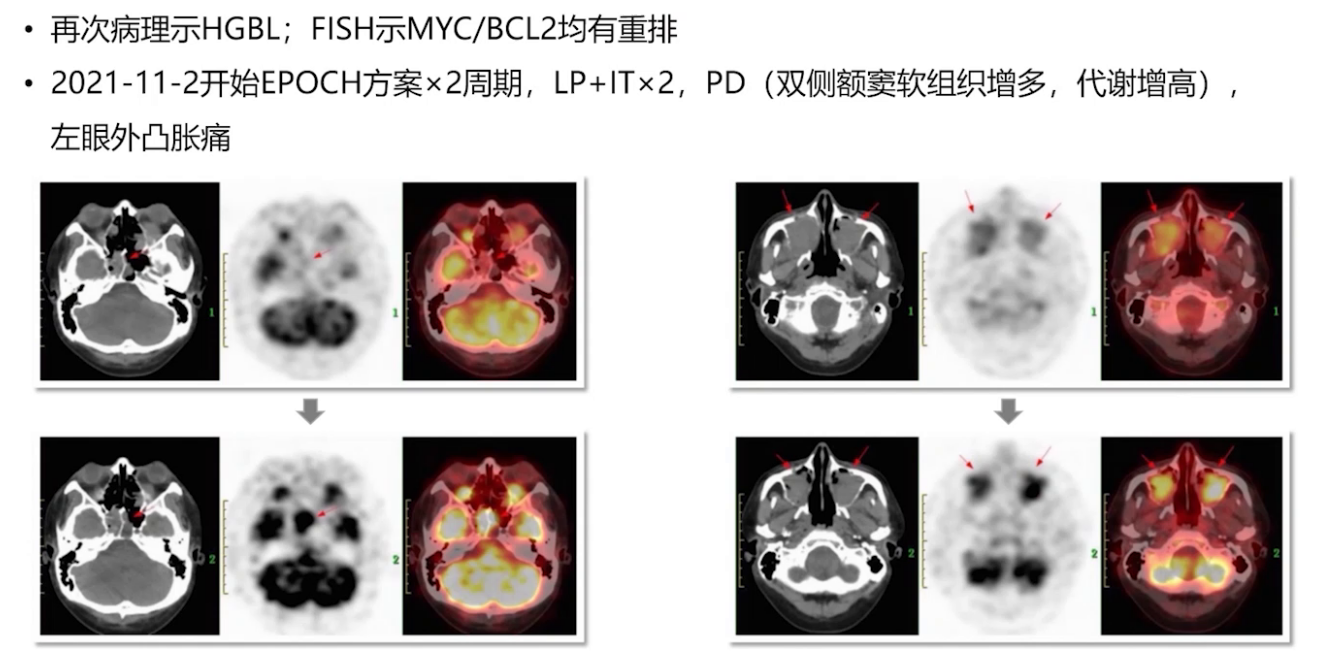
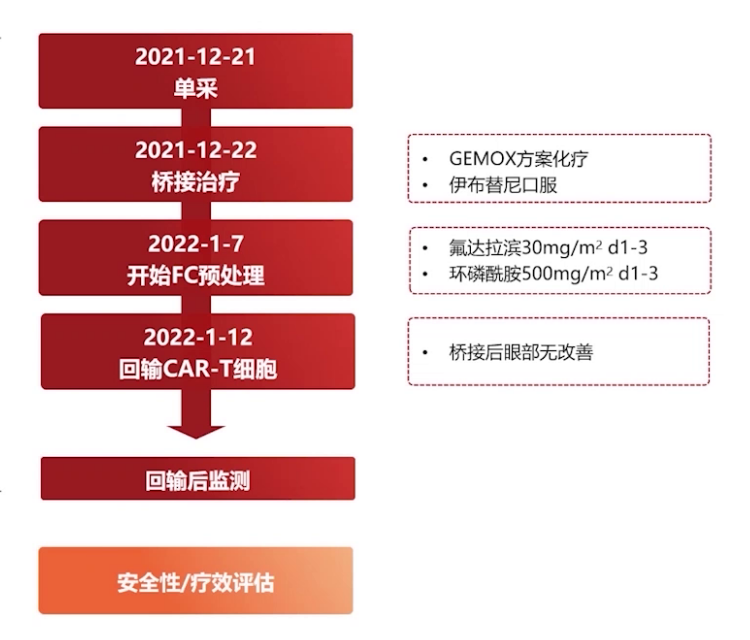
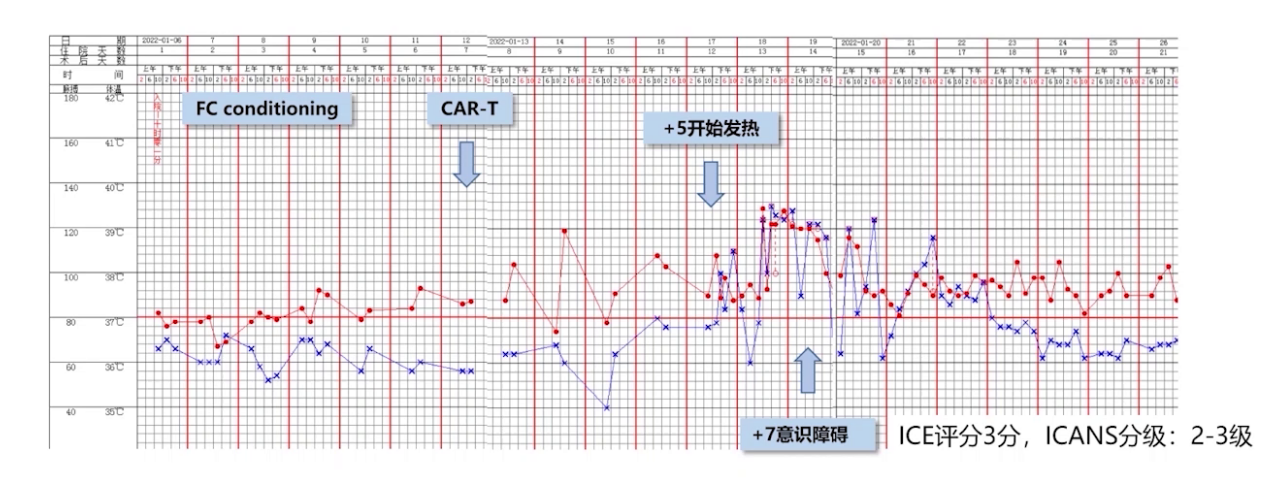
2021年12月21日进行CAR-T细胞单采,22日开始桥接治疗(MTX联合BTK抑制剂),2022年1月7日进行FC预处理化疗,1月12日回输CAR-T细胞。治疗后出现发热CRS 2级反应、意识障碍,GCS评分最低达3分,CRS分级2-3级。经综合治疗,症状逐渐缓解。然而,后续患者多次出现中枢症状反复,影像学检查提示疾病进展。
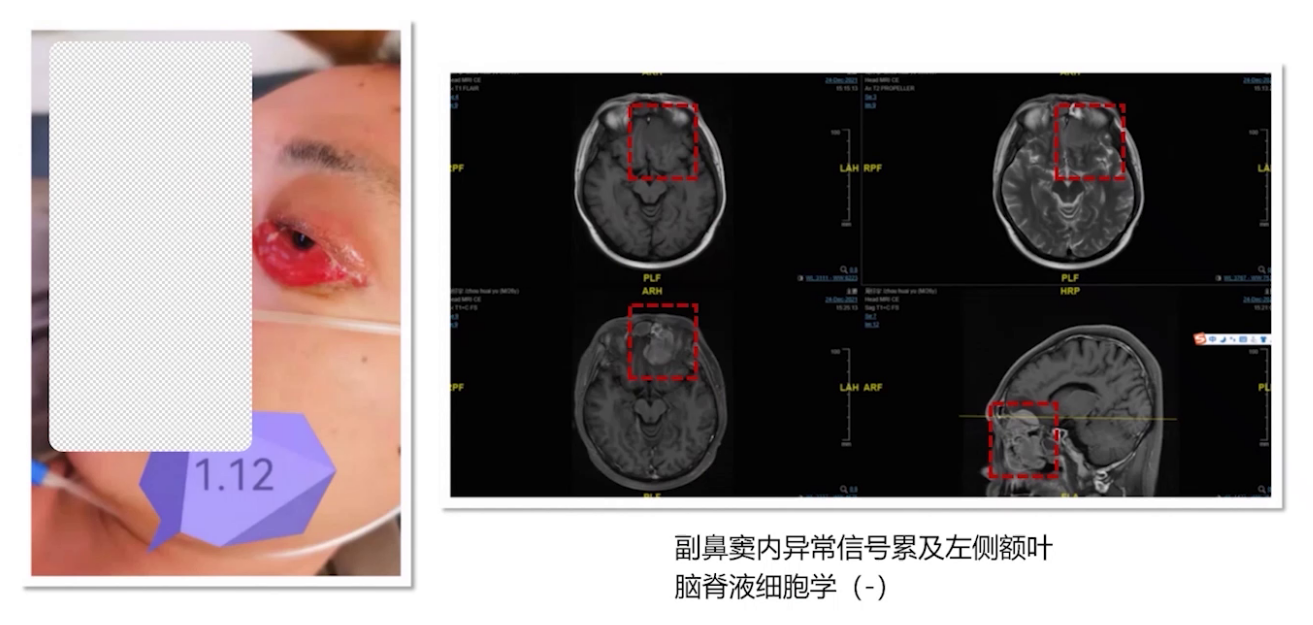
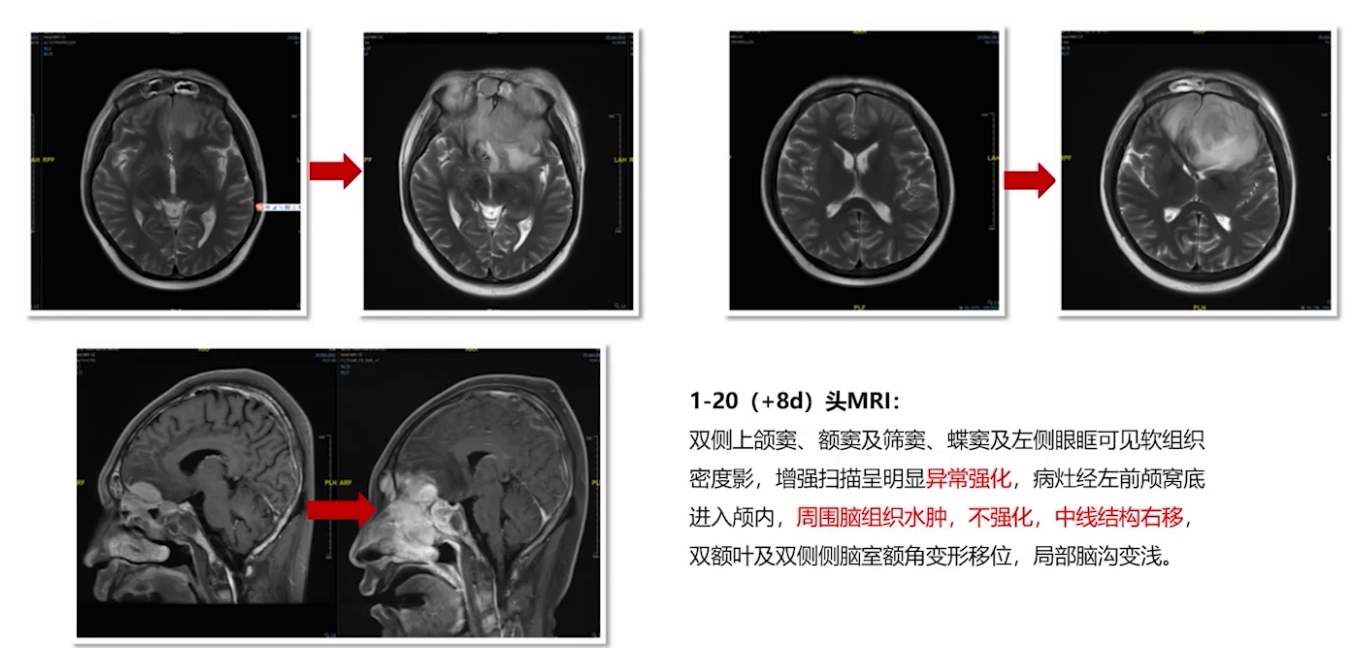
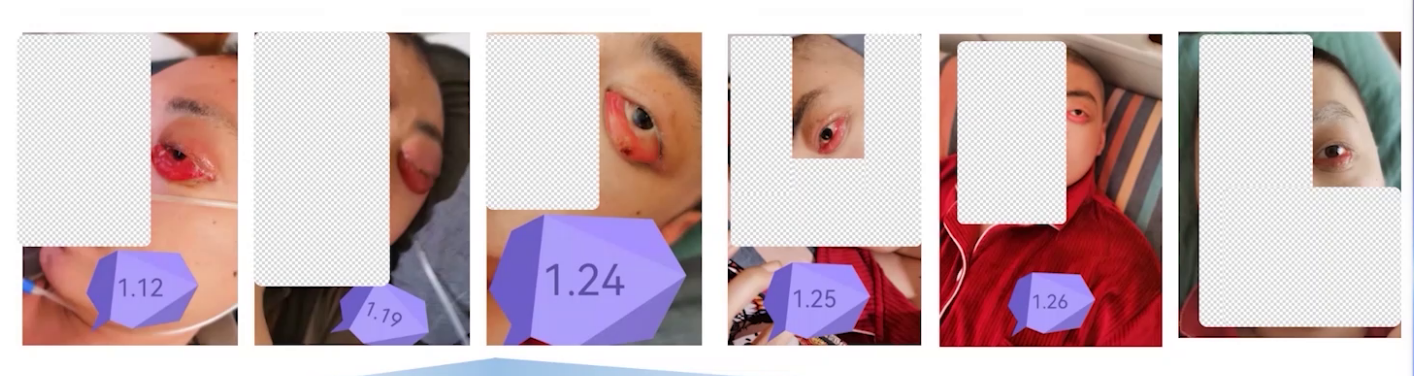
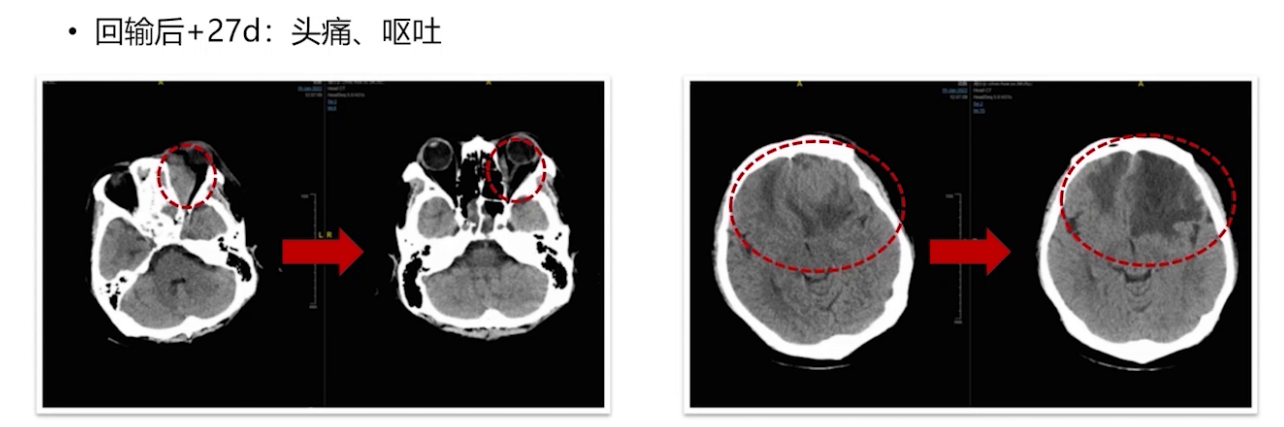
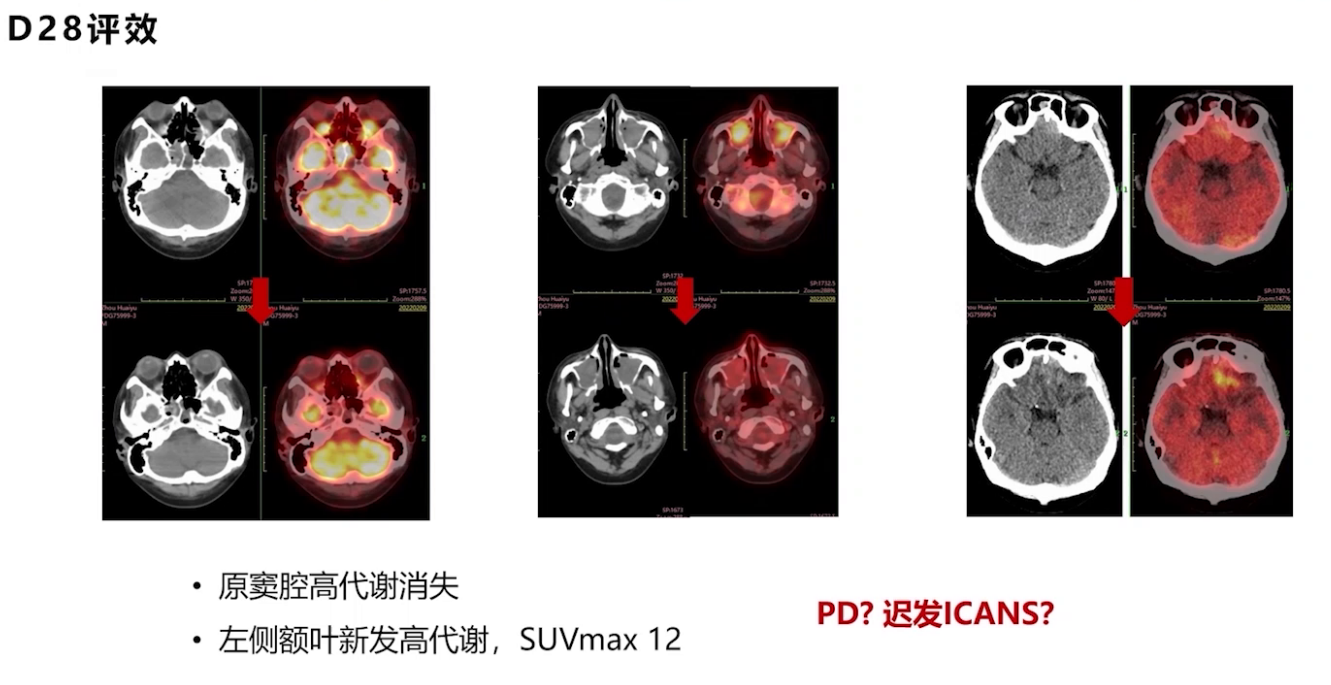
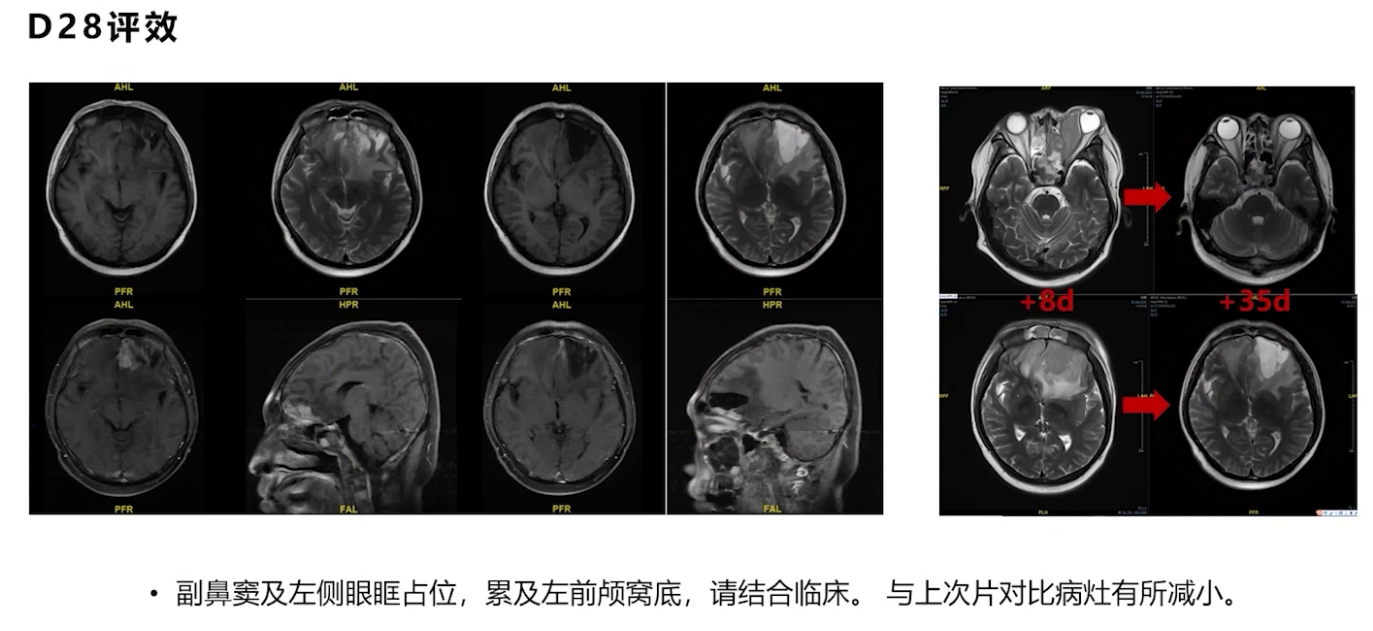
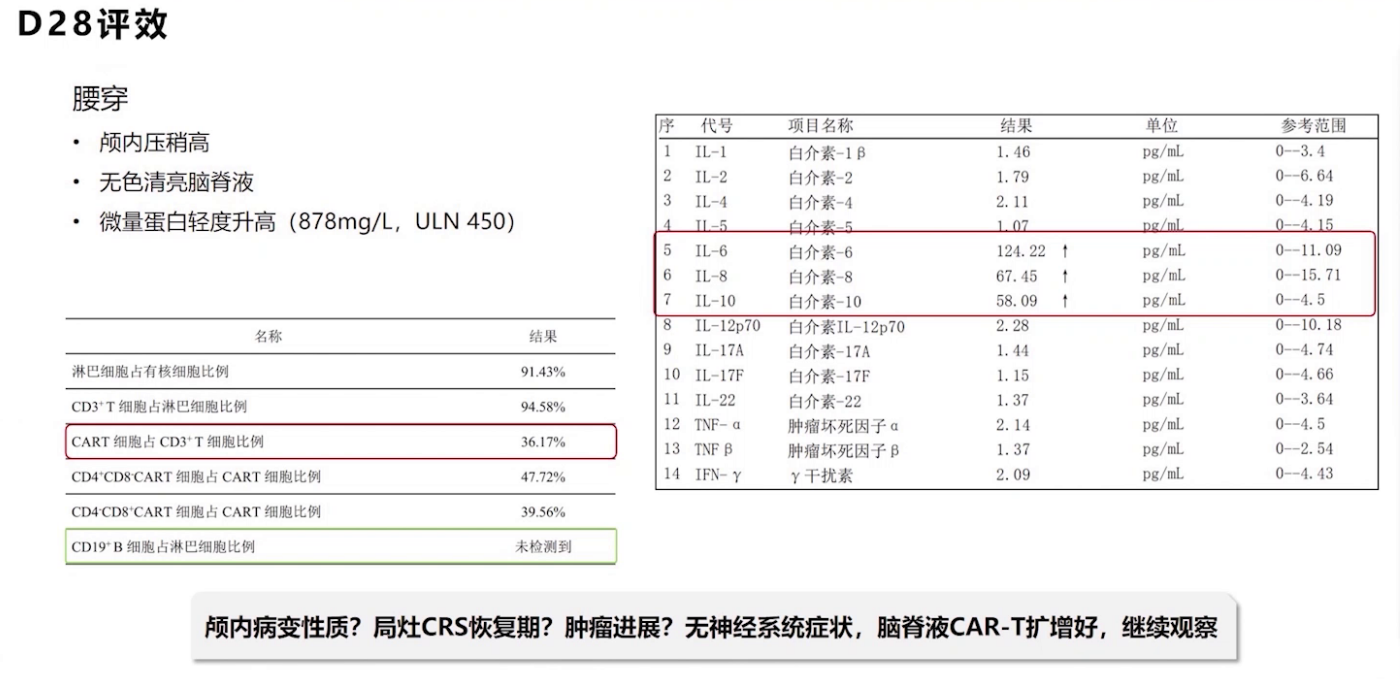
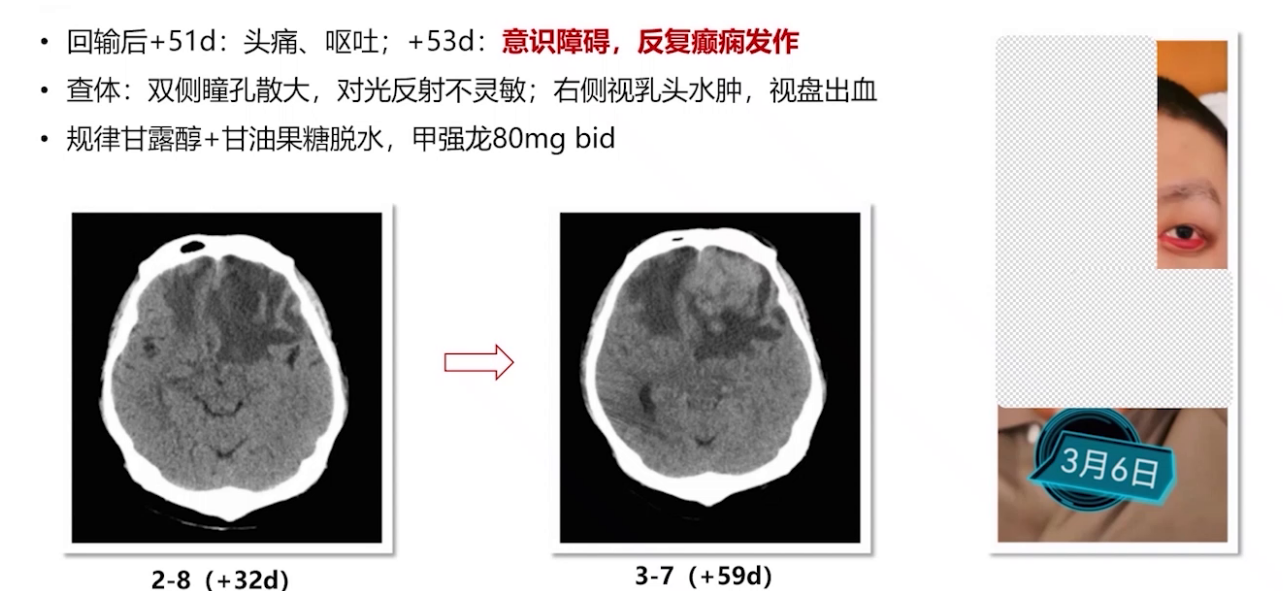
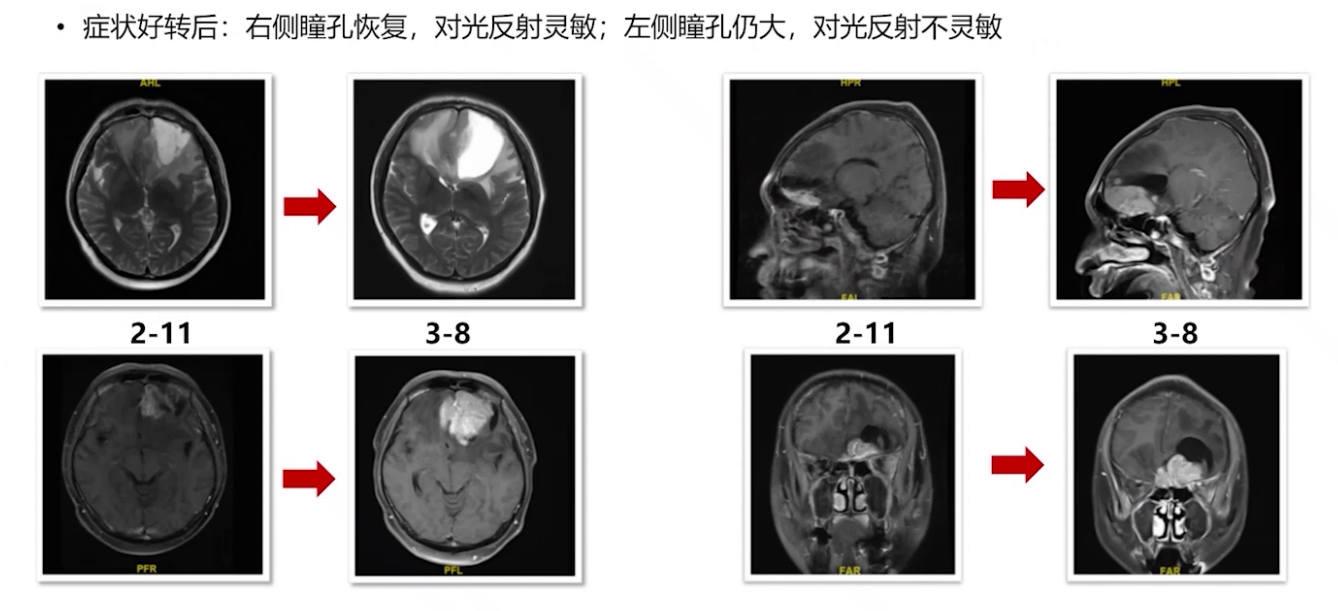
多学科讨论后,2022年3月9日进行立体定向穿刺活检及囊室穿刺减压,脑脊液检查证实疾病复发进展。
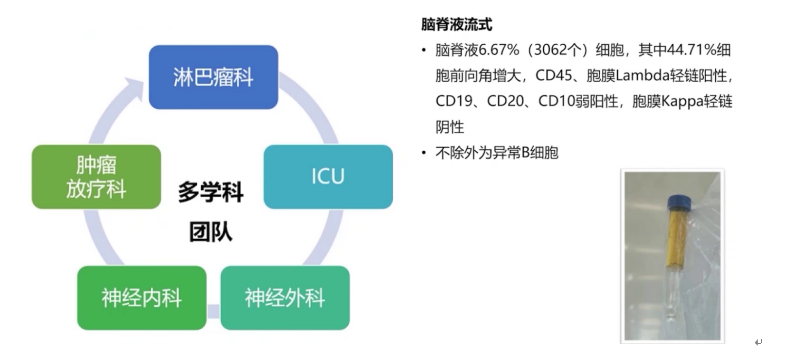

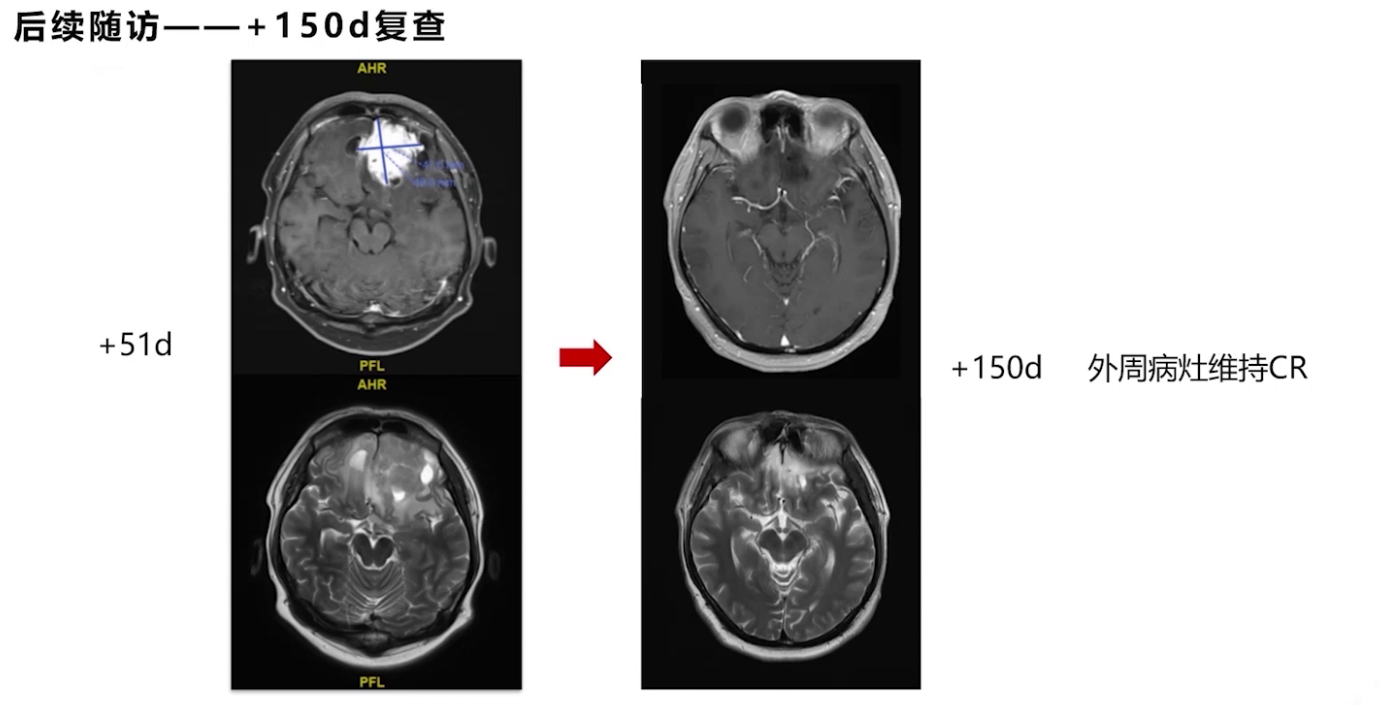
颅内局部放疗联合全身治疗药物改善干细胞功能。放疗后患者外周病灶稳定,中枢病灶好转。考虑到CAR-T细胞浸润但功能欠缺,结合文献,放疗后联合PD-1单抗治疗。最终患者全身病灶达到完全缓解,生活质量提高。

PD-1持续用药8个月后停用,目前情况稳定,恢复学业。
查看更多
专家点评
本病例展示了一例年轻患者从滤泡型淋巴瘤逐步演变为弥漫大B细胞淋巴瘤及双打击淋巴瘤的复杂诊疗历程,其诊断与治疗过程均颇具启示。
首先,在诊断层面,此病例突显了淋巴瘤病理诊断的复杂性与动态性。病理诊断绝非孤立环节,必须紧密结合临床信息,包括患者年龄、基线特征及关键的疾病演变过程。尤其当治疗反应未达预期时,临床与病理科室间必须进行有效沟通,对原有诊断提出合理质疑,并及时通过再次活检来明确或修正诊断,这是实现精准治疗的根本前提。
其次,在治疗层面,患者最终发展为难治性弥漫大B细胞淋巴瘤,常规化疗及自体造血干细胞移植路径受阻。此时,CAR-T细胞治疗作为一种革命性的手段,为患者带来了新的希望并取得了初步疗效,但也揭示了其面临的挑战,即疗效的持久性不足及可能出现疾病进展。后续采用PD-1单抗进行挽救治疗并获得完全缓解,这一“神奇”转折不仅为CAR-T治疗后进展的患者提供了重要的解救策略,也深刻提示新兴的细胞免疫治疗与传统免疫调节治疗之间,存在着值得深入探索的协同与序贯潜力。
此外,本例作为商业化CAR-T治疗继发中枢神经系统淋巴瘤的实践,也提醒我们需特别关注此类患者治疗相关的神经毒性风险,需在治疗前通过放疗、鞘内化疗等手段积极进行中枢病灶减负,以平衡疗效与安全性。