查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





本文简要介绍《美国慢性乙型肝炎病毒感染管理治疗流程 :2021 年修订》提出的推荐意见。

一、修订美国《慢性乙型肝炎病毒感染管理治疗流程》的原因
美国《慢性乙型肝炎病毒感染管理治疗流程》(以下简称《流程》)最早于2004年由北美洲肝病专家制定,曾于2006年、2008年和2015年进行了3次修订,2021年6名美国和1名加拿大肝病专家对2015年版《流程》进行了修订。修订该《流程》的主要原因如下。
(1)在美国,大量符合美国肝病学会(AASLD)慢性乙型肝炎(乙肝)指导治疗标准的患者未接受治疗,诊断率仅为18%,在诊断者中仅20%接受治疗;
(2)富马酸丙酚替诺福韦(TAF)已上市,其有效性与替诺福韦酯(TDF)相似,但安全性优于TDF,可作为慢性乙肝患者长期治疗的一种选择;
(3)临床上定量乙型肝炎表面抗原(HBsAg)测定更加普遍,用以监测治疗应答 ;
(4)对乙肝病毒(HBV)感染自然史有了新的认识,新证据挑战免疫耐受期无疾病进展的老观念;
(5)美国慢性乙肝患者平均年龄增大,2015年美国慢性乙肝患者≥55岁占42%,这些患者合并症多,包括代谢性肝病、慢性肾病、骨质疏松等。同时,随年龄增大用药种类增多,从而影响慢性乙肝管理;
(6)世界卫生组织(WHO)要求简化慢性乙肝管理流程。

二、抗病毒治疗的候选患者
专家们一致推荐:所有HBV脱氧核糖核酸(HBV DNA)≥2000 IU/ml、丙氨酸氨基转移酶(ALT)男性>35 U/L,女性>25 U/L、乙型肝炎e抗原(HBeAg)阳性和阴性慢性乙肝患者均应接受治疗。如果HBV DNA≥2000 IU/ml、ALT升高、肝脏无纤维化患者不接受治疗,则应每3~6个月监测其HBV DNA和ALT水平。
关于免疫耐受期患者应否治疗,该《流程》接受欧洲肝病学会(EASL)的观点,即基于HBV和肝病指标评价,将慢性HBV感染自然史分为HBeAg阳性慢性感染(原称免疫耐受期)、HBeAg阳性乙型肝炎(原称HBeAg阳性免疫活动期或免疫清除期)、HBeAg阴性慢性感染(原称非活动携带期或低复制期)和HBeAg阴性慢性乙型肝炎(原称HBeAg阴性免疫活动期或再活动期)。其特征见图 1。
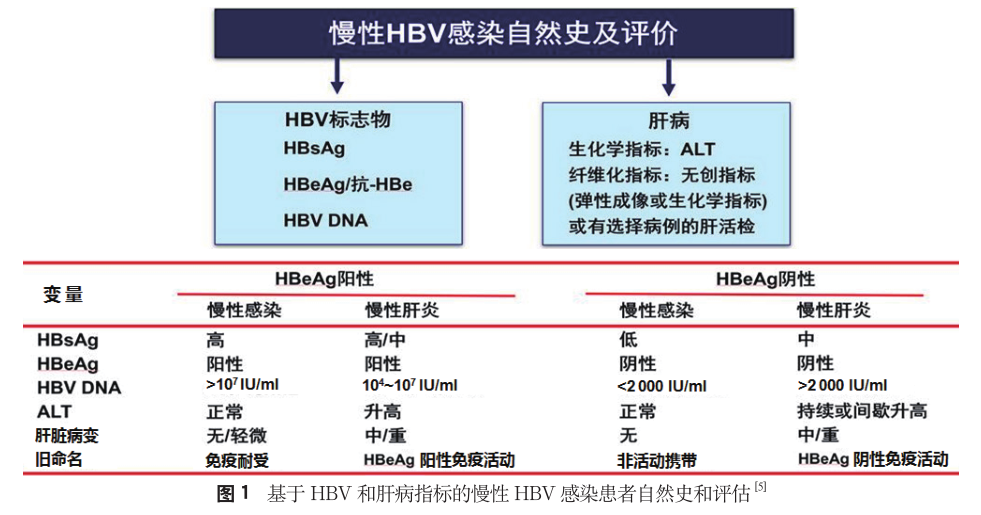
基于最近报道,免疫耐受期患者与免疫活动期患者同样有HBV DNA整合至宿主染色体和克隆肝细胞扩增,而且这些患者HBV高水平复制对疾病进展至肝硬化和(或)肝细胞癌(HCC)起重要作用。一些专家认为,HBV DNA≥2000 IU/ml、ALT持续正常的所有成年免疫耐受期患者(包括<30岁)是治疗的候选患者。另一些专家则认为这些患者可能需治疗几十年,有发生耐药及患者自动停药导致肝炎发作的风险。但所有专家均同意:对免疫耐受期患者是否启动治疗,应视个体情况而定,如年龄、生活方式、是否愿意启动治疗、疾病进展风险、HCC家族史、C基因感染、BCP突变等。

三、慢性乙肝治疗
(一)对慢性乙肝治疗的推荐意见(表 1)

(二)接受TDF治疗的患者是否换用TAF
大多数专家认为TAF优于TDF,TAF发生肾和骨不良反应的风险较TDF低;治疗48周时可能有更高的ALT复常率。关于正接受TDF治疗的慢性乙肝患者是否改用TAF,一些专家建议将TDF换用TAF,因TAF肾和骨毒性低,且ALT复常率高;另外一些专家则建议继续用TDF治疗,因用TDF治疗慢性乙肝患者10年的研究证明其安全有效,骨密度下降多发生在治疗后第1~2年。专家组一致的意见是:对肾功能临界值[估算肾小球滤过率(eGFR)<90 ml/min/1.73 m²]、骨质疏松、高血压、糖尿病风险高和年龄>50岁患者可将TDF换用TAF。
(三)联合治疗
该《流程》指出,恩替卡韦(ETV)、TDF、TAF抗病毒力强、耐药发生率低,因此,建议对几乎所有慢性乙肝患者进行ETV、TDF、TAF或聚乙二醇干扰素α-2a(PegIFNα-2a)单药治疗。但有一些证据表明,与TDF或PegIFNα-2a单药治疗比较,TDF与PegIFNα-2a联合治疗有可能提高HBsAg清除率。这与2017年EASL和2018年AASLD慢性乙肝指南或指导不推荐PegIFNα-2a和核苷(酸)类似物(NA)联合治疗的意见不同。
(四)治疗期限
该《流程》指出,虽然PegIFNα-2a治疗48周患者的HBeAg血清学转换率高于治疗24周,但PegIFNα-2a治疗的最优期限尚不清楚。小样本研究证明,延长PegIFNα-2a治疗至96周可提高HBeAg和HBsAg持续血清学转换率。对HBeAg阴性、HBV D基因型患者,延长PegIFNα-2a治疗至96周,可提高HBV抑制率和ALT复常率。对个体患者延长基于干扰素治疗是否有利,应平衡患者的耐受性问题。HBeAg阳性患者接受干扰素治疗12周时,HBsAg无下降或>20000 IU/ml,应停止治疗。同样,HBeAg阴性患者接受干扰素治疗12周时,HBsAg无下降或HBV DNA下降<2 log₁₀ U/ml,也应停止治疗。
关于NA,专家组建议对于大多数开始治疗时有明显肝纤维化(F3)和代偿期肝硬化(F4)患者,应进行长期治疗。开始治疗时为代偿期肝病患者,如HBsAg清除6~12个月或HBsAg血清学转换,则可以停药。但患者即使已无肝硬化,也必须终生进行HCC监测。
证明为轻度肝纤维化(<F3)的HBeAg阳性患者,即使获得HBeAg血清学转换和病毒学抑制后,也应长期治疗,因停药后有病毒学复发和ALT发作的风险,除非治疗仅仅是为了预防母婴传播。虽然不建议停药,但患者希望停药,则在停药前,应对患者进行肝活组织学检查或肝脏硬度值测定,确保只有轻微肝纤维化(F0~F1),方可停药。对停药患者,应监测其HBV DNA和ALT水平;复发患者可再治疗。
对未达到HBsAg血清学转换的HBeAg阴性患者,该《流程》不建议停药。但如果患者希望停药,如经肝活组织学检查或肝脏硬度无创诊断为轻微肝纤维化(F0~F1)和轻微炎症患者,医生可与其对话,告知停药5年后的利弊。接受NA治疗的HBeAg阴性患者停药后,几乎均发生病毒学复发,至少出现低病毒水平。因此,对停药的患者,应监测其HBV DNA和ALT水平;复发患者可用同一种药物再治疗。
(五)监测肾毒性
由于一些NA(ADV、TDF)与肾功能下降有关,因此,该《流程》推荐:在应用NA治疗前,应评价血清肌酐水平和肌酐清除率;对高危患者,在治疗前或在治疗过程中,根据肾功能评价结果调整药物剂量;有进展性肾损伤的慢性乙肝患者,应调整NA剂量,但TAF除外。如GFR<15 ml/min,TAF也不能使用;发生肾脏不良事件的危险因素包括失代偿期肝硬化、治疗前肌酐清除<60 ml/min、高血压未控制、蛋白尿和糖尿病未控制、活动性肾小球肾炎、同时用肾毒性药物等。
40岁以上人群的生理性肾功能(eGFR)每10年预期下降约8 ml/min/1.73 m²。2015年,美国42%慢性乙肝患者的年龄已达55岁;日本2016年60%慢性乙肝患者的年龄在65岁或更大,因此,应关注老年患者。对有肾毒性风险和服用TDF的患者,在治疗第1年,应每3个月监测eGFR和血磷;如肾功能无改变,可每6个月监测1次。对于高危患者于治疗前或治疗过程中,根据肾功能评价结果,调整药物剂量。
(六)骨密度检查
慢性肝病包括慢性乙肝患者发生骨质疏松的风险较高,并常被漏诊。此外,由于慢性乙肝患者大部分为男性,曾报道男性病理性骨折与治疗第1年病死率高有关,骨健康与慢性乙肝管理明显相关。2项有关TDF与TAF的关键性临床研究表明,48周时,TDF组和TAF组髋骨和脊髓骨密度下降分别为33%~39%和10%~22%。因此,一些专家建议,在启动NA治疗前,应进行骨密度扫描,特别是有骨质疏松风险的患者;另一些专家建议口服营养补充剂。
(七)治疗过程中监测
启动治疗12周时,应监测血清HBV DNA水平,以评价其治疗应答;24周时监测血清HBV DNA水平,以确证是否获得病毒学应答。治疗第1年,应每3~6个月监测HBV DNA水平,以确认是良好的病毒学抑制或病毒学突破。
1. 原发性治疗失败
对于原发性治疗失败,AASLD 2018年慢性乙肝指南的定义是:治疗6个月HBV DNA下降<2 log₁₀ IU/ml;EASL 2017年慢性乙肝指南的定义是:治疗3个月HBV DNA下降<1 log₁₀ IU/ml。
该《流程》指出:ETV、TDF和TAF治疗慢性乙肝患者发生原发性无应答少见,对治疗12~24周无应答患者,应评价其依从性;对依从性好的患者,治疗24周时应检测耐药,以确定针对耐药变异株的最佳救治策略。
2. 部分病毒学应答或应答不佳
部分病毒学应答的定义指治疗至24周HBV DNA≥2000 IU/ml或治疗至48周HBV DNA仍可检测到。该《流程》指出,对部分应答或应答欠佳的患者,应评价其依从性。用ETV、TDF或TAF治疗慢性乙肝48周时还可检测到HBV DNA的患者的最佳管理策略尚不清楚。对于血清HBV DNA呈下降的患者,可继续用ETV或TDF治疗,病毒学应答率可随治疗时间延长而升高,发生耐药的风险很低。用ETV治疗1年后HBV DNA<1000 IU/ml的患者,继续用ETV治疗至少2年,常可获得病毒学抑制。另一治疗策略是:对ETV治疗1年部分应答的患者,换用TDF或TAF单药治疗,或与TDF或TAF加ETV联合治疗。有研究报道,用0.5 mg/d ETV治疗部分应答的慢性乙肝患者,增加ETV剂量至1 mg/d不能达到完全病毒学抑制。
3. 病毒学耐药监测
病毒学耐药在临床上为病毒学突破,其定义是:患者有病毒学应答且依从性好,但血清HBV DNA检测2次,间隔1个月, 较原应答的HBV DNA下限上升1 log₁₀ IU/ml。该《流程》指出,ETV治疗5年耐药发生率为1.2%,TDF和TAF未报告耐药。临床上大量耐药是依从性差所致,真正耐药发生率低(表 2)。
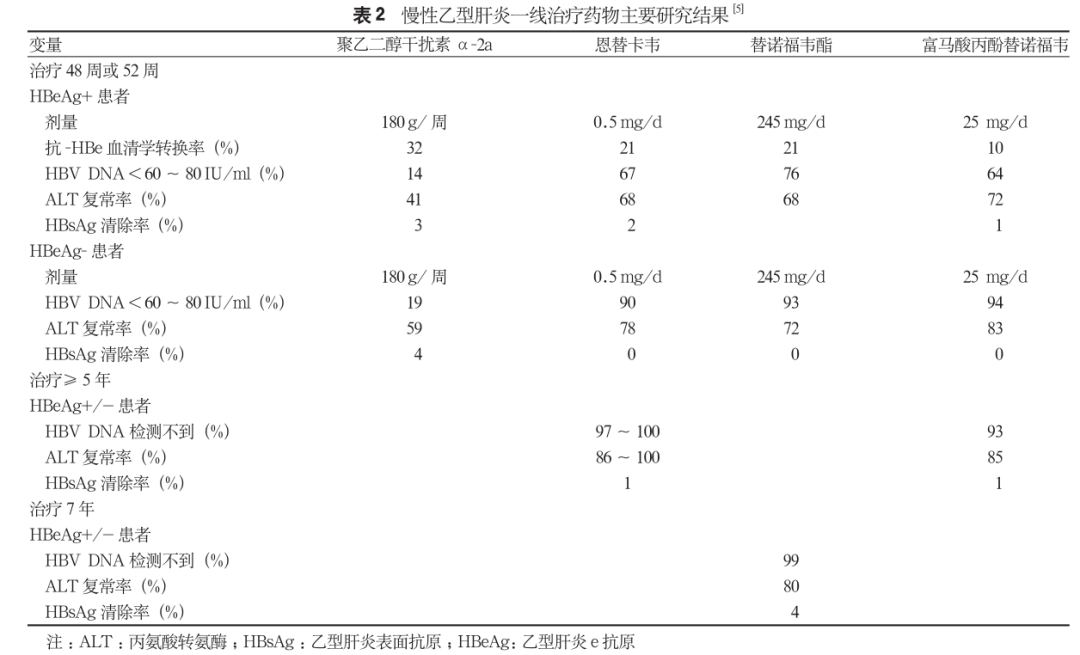
耐药管理的推荐意见不一,但一般是加用或换用不同种类的药。在临床上,对怀疑ETV耐药的患者,推荐用TDF或TAF单药治疗。对合并人类免疫缺陷病毒感染患者,选择TAF 25 mg/d和恩曲他滨200 mg/d治疗。

四、结论
制订该《流程》的专家组预计,虽然有多种药物正在临床研发中,但在未来几年内,现已获批的药物仍将是治疗慢性乙肝的唯一选择。同时专家组认为,接下来的重要目标是努力识别HBV感染患者和继续重新评估每例患者是否需要抗病毒治疗。
作者:庄辉
来源:中华肝脏病杂志

查看更多