查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





27岁青年女性,主诉左乳癌,6周期新辅助治疗后,保乳术后,血小板减少。
2022年9月发现左乳肿物伴红肿热痛,经抗感染及穿刺脓液引流治疗无好转。同年11月超声引导下穿刺,病理提示乳腺浸润性癌非特殊型三级,免疫组化显示ER(-)/PR(-),PD-L1阴性,Ki-67高达90%,且PD-L1 CPS≥10%,左侧腋窝淋巴结倾向为转移,据此判断为III期乳腺癌 。
三阴性乳腺癌、血小板减少
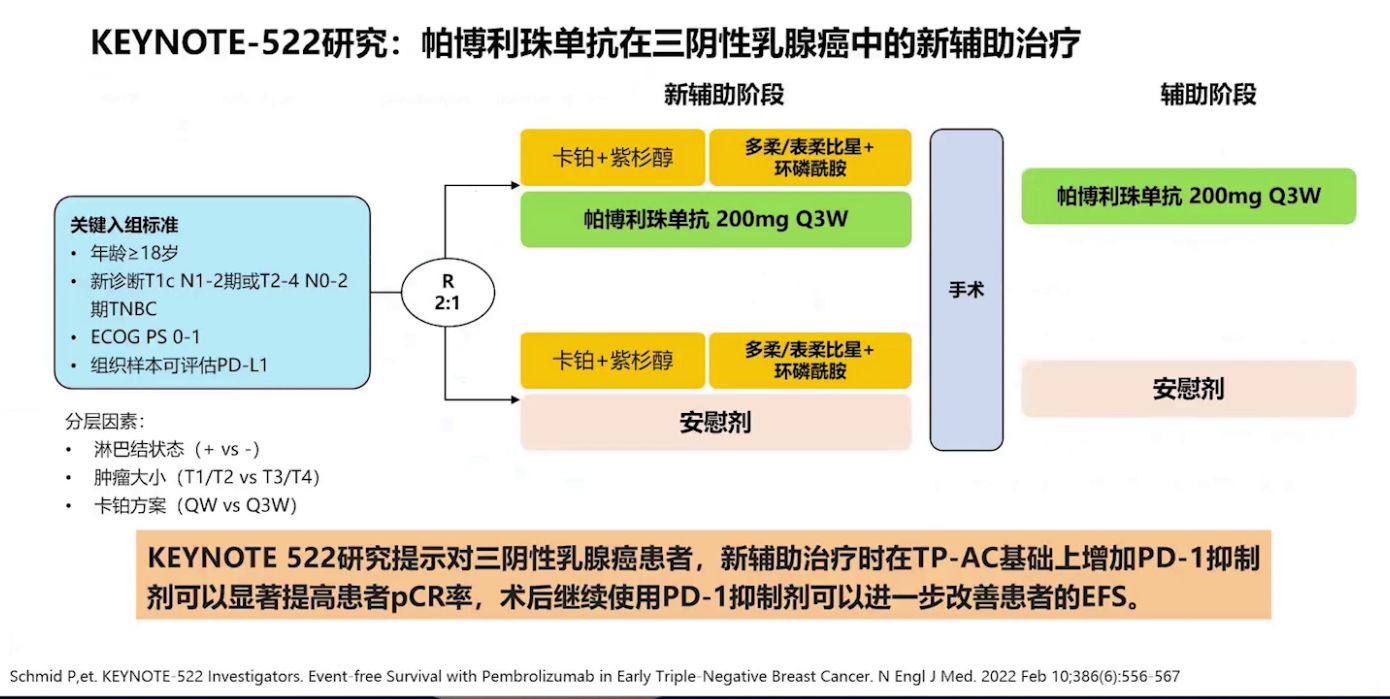
依据KEYNOTE-522临床研究,在三阴性乳腺癌新辅助治疗中,化疗联合PD-1抑制剂帕博利珠单抗可显著提高患者的pCR率,术后继续使用免疫检查点抑制剂能进一步改善无病生存率。结合最新CSCO指南、NCCN乳腺癌指南及患者情况,临床医生于2022年11月起给予患者白蛋白紫杉醇+卡铂+帕博利珠单抗方案进行新辅助治疗。
第一周期,根据患者体表面积给予白蛋白紫杉醇400mg,根据肾小球滤过率给予卡铂800mg,帕博利珠单抗固定剂量200mg。然而,治疗过程中血小板出现波动,第二周期治疗后开始下降,随后从第三周期起调整卡铂剂量,白蛋白紫杉醇和帕博利珠单抗剂量维持不变,但几乎每个治疗周期后血小板都会下降且呈规律性,至最后一周期卡铂剂量调整为450mg。
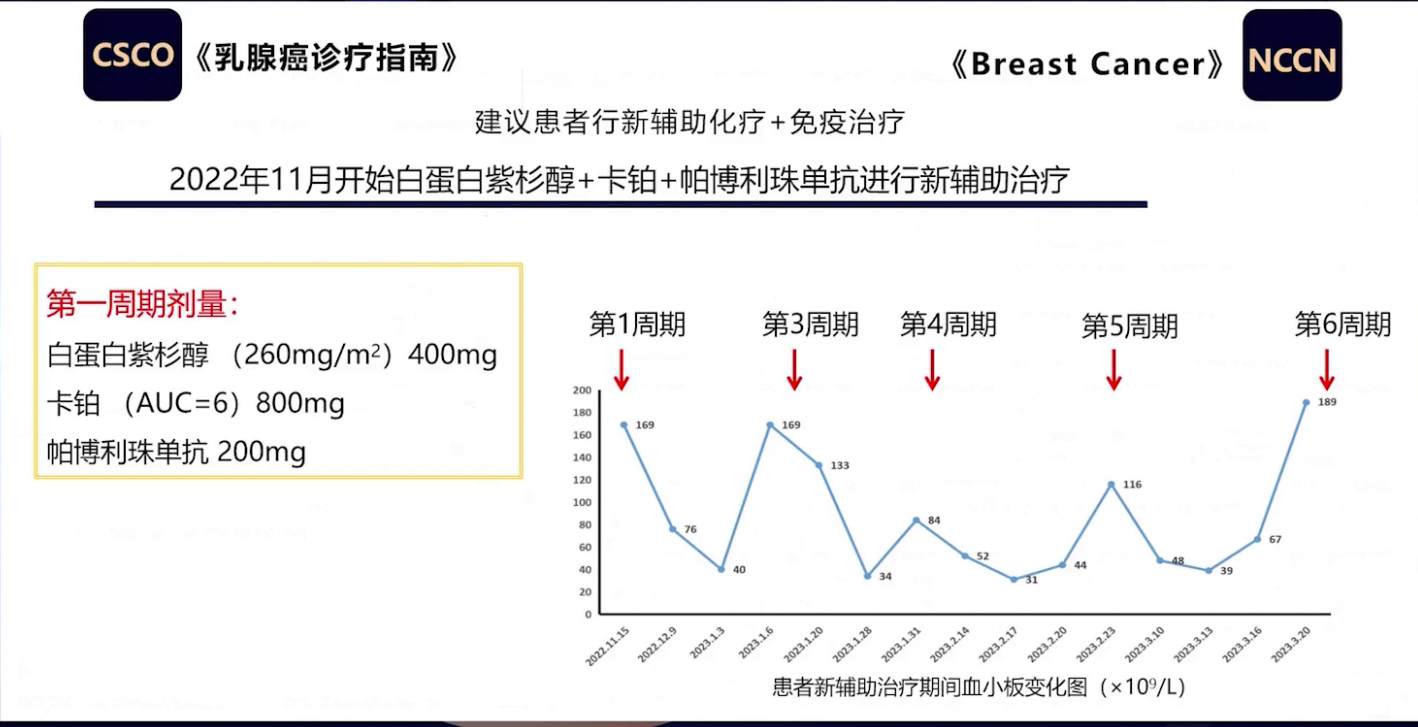
经分析,排除患者因素及疾病相关因素后,考虑血小板减少与药物使用相关。从药物不良反应维度看,其在时间相关性上具有明显周期性,且已知紫杉醇和卡铂可导致血液学毒性,卡铂血液毒性尤为明显,依据铂类药物临床应用和不良反应管理专家共识,卡铂血小板减少发生率高达62%,且停药后减轻符合化疗药物导致血小板减少的特点。根据国家不良反应关联性评价标准,判断新辅助治疗期间血小板减少与化疗药物相关。
针对该情况,依据肿瘤化疗相关性血小板减少指南推荐,除调整卡铂剂量外,给予患者重组人血小板生成素注射液,剂量为300U/kg,每天连续用药,同时监测血常规,通常每周两次,特殊情况可隔天一次,当血小板计数>100×10⁹/L,或较用药前基线升高50×10⁹/L时及时停药。

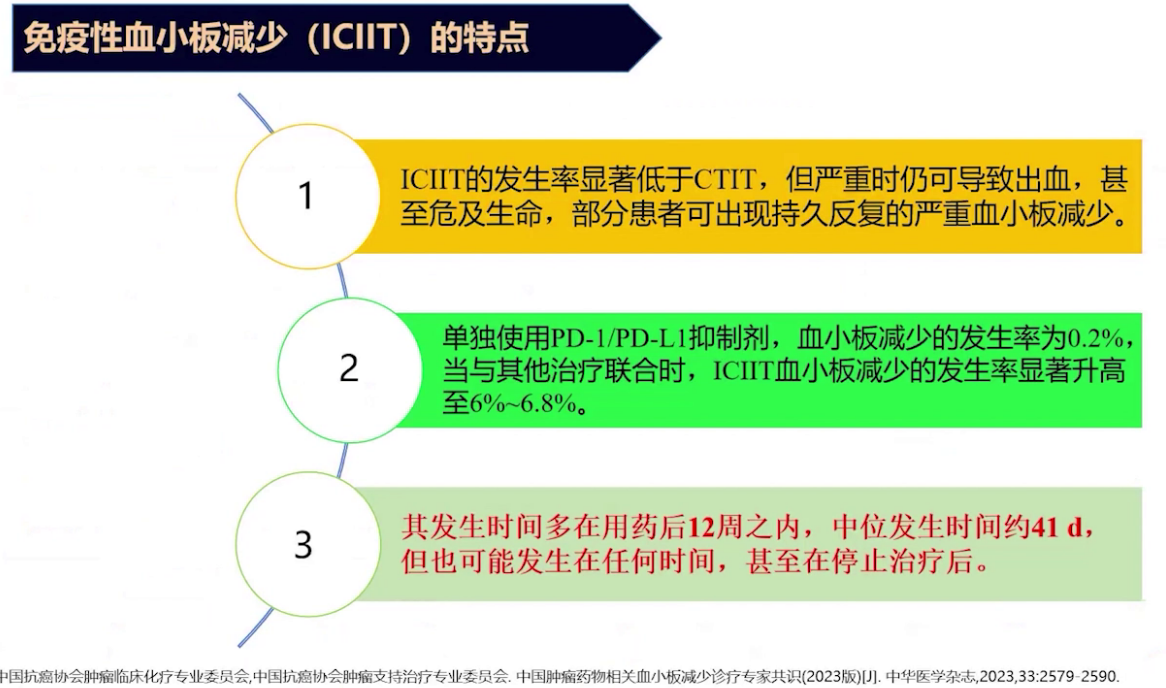
经此治疗,患者术前检查血小板基本正常,于2023年4月17日行乳腺癌保乳术加腋窝淋巴结清扫术。但术后一个月,即5月15日复查血常规,血小板低至11×10⁹/L,发生Ⅳ度血小板减少。临床药师会诊后,排除患者因素、手术因素及化疗药物因素,重点怀疑为免疫治疗药物所致。免疫性血小板减少发生率低但可能严重,单独使用免疫检查点抑制剂时血小板减少发生率仅0.2%,联合其他药物时显著升高,发生时间多在用药后12周内,但也可能在任何时间甚至停药后发生。综合判断,此次血小板减少可能是免疫导致的免疫性血小板减少。
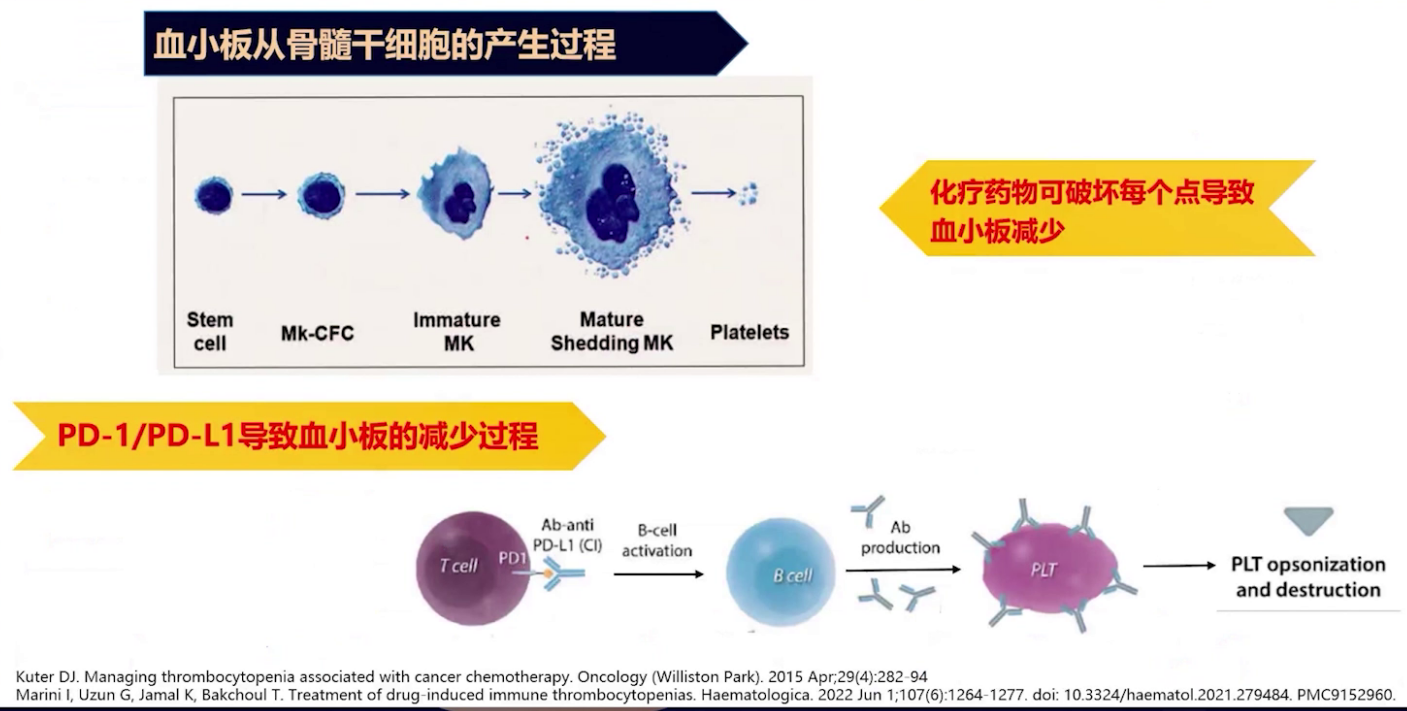
化疗药物与免疫检查点抑制剂导致血小板减少的机制截然不同。血小板产生过程始于骨髓干细胞,依次分化为巨核细胞前体细胞、不成熟巨核细胞、成熟可脱落巨核细胞,最后形成血小板。化疗药物如该患者使用的紫杉醇和卡铂,主要作用于前两个阶段,致使血小板生成减少。而免疫检查点抑制剂主要作用于T细胞,阻断PD-1和PD-L1结合,激活B细胞产生抗体作用于血小板,导致血小板过度活化和破坏,引发免疫性血小板减少。
在治疗方面,对于化疗相关性血小板减少,主要治疗手段为输注血小板和给予促血小板生长因子。而针对免疫性血小板减少,依据肿瘤药物相关性血小板减少诊疗专家共识和最新版CSCO免疫检查点抑制剂相关毒性指南,推荐使用糖皮质激素治疗,并根据分级程度给予不同处理方式。该病例中患者血小板减少达4级,临床药师建议给予泼尼松100mg/d口服,4天后血小板升高不理想,遂进一步建议联合促血小板生成素受体激动剂艾曲泊帕5mg/d,同时泼尼松在使用7天后按剂量逐渐减量,每周递减,最终患者血小板稳定上升。

查看更多
专家点评
乳腺癌药物治疗地位的确立始于上世纪70年代,历经约半个世纪的发展,晚期乳腺癌的药物治疗已取得突飞猛进的进展——针对激素受体阳性型,CDK4/6抑制剂带来了显著的总生存获益;针对HER2阳性型,曲妥珠单抗、TKI等靶向药物极大拓展了治疗选择;而对于既往缺药、预后较差的三阴性乳腺癌,除PARP抑制剂外,免疫治疗亦开始展现疗效。本例即为一名接受PD-1抑制剂治疗的三阴性乳腺癌年轻患者。
随着治疗药物尤其是靶向与免疫药物的爆发式增长,临床医生的焦点集中于优化给药方案与顺序以最大化患者生存与生活质量获益,这也为药学服务提供了广阔空间。药师的工作重心更侧重于药物本身,致力于确保患者从每一次治疗中获益,并尽可能预防或减少安全性事件。这便引申至药物不良反应的管理与“药物警戒”理念。传统上,临床药师多进行不良反应的事后上报与总结;而在现代药物警戒框架下,我们更强调从源头主动防控药害事件。以本例患者出现的、在化疗周期结束后发生的“迟发性血小板减少症”为例,其发生时间与典型化疗所致骨髓抑制的时相特征不符。通过系统评估与鉴别诊断,需高度警惕免疫检查点抑制剂诱发免疫相关性血小板减少的可能性。此类病例的识别与报告,旨在提醒临床团队对此类不良反应保持警觉,发挥药物警戒的早期预警与风险防控作用。
最后,关于临床药师在肿瘤专科诊疗中的角色定位。作为肿瘤专科医疗机构,我院临床药师已深度融入临床实践与多学科团队(MDT)协作。在协助医生进行合理用药决策的同时,药师可承担起患者用药教育、治疗监护与长期随访等工作,从而在医生繁忙的诊疗之余,为患者提供持续的药学专业支持,共同致力于减少因不良反应导致的治疗中断及对生活质量的影响,实现对患者的全程优化管理。未来,临床药师在多学科肿瘤诊疗团队中的作用将日益重要。