查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






请保存图片至微信识别二维码参与活动
免疫检查点抑制剂应用前景广阔,而其治疗过程中出现的一些不良反应也需要特别注意。
肿瘤医生需要快速判断患者出现的症状是否是免疫治疗的不良反应以及鉴别诊断、不良反应的严重程度,掌握好处理不良反应的用药和停止免疫药物的指证,还需要知道哪些不良反应是需要专科医生多学科会诊的。
之前,小编梳理了免疫治疗的发生机制及其特殊人群的注意事项,那么,具体处理方案应该如何呢?让我们来看一看!
上期精彩:
1.不同免疫检查点抑制剂产生的不良反应谱不同
3.不同不良反应出现的时间不同,大部分可逆
4.真实世界例不良反应的发生率要比临床研究和文献报道的发生率高很多
发生率最高的皮肤相关的不良反应一般是出现比较早,大部分在治疗的前几天或者前几周,也有延迟出现的。大多数反应比较轻,严重的不良反应非常罕见。
皮肤相关不良反应主要的临床表现有斑丘疹和瘙痒,还有水疱。
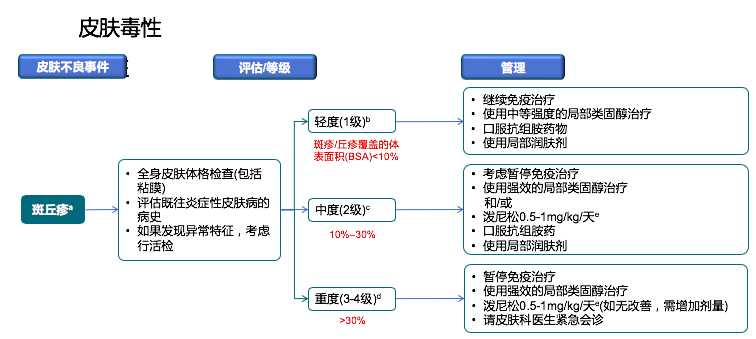

斑丘疹是最常见的皮肤不良反应,可能伴有瘙痒,根据皮疹的范围大小分级,如果皮疹面积小于10%定为1级,不需要停免疫检查点抑制剂,可以用润肤膏,局部涂抹激素类的药膏或者口服抗组胺药物,开瑞坦、开思婷类的药物。
面积10%~30%定为2级,2级的治疗CSCO指南和ESMO指南有一点儿区别,CSCO指南建议暂停治疗,而ESMO指南建议如果皮疹面积10%~30%但症状很轻,可以继续免疫检查点抑制剂治疗。
2级的治疗一般需要外用激素及口服激素、抗组胺药物干预治疗。面积大于30%定为3~4级,需要停止免疫检查点抑制剂治疗,我们一般建议患者直接去皮肤科门诊,皮肤科会在外用和口服激素的基础上,联合几种抗组胺的药物治疗,严重时可加上其他免疫抑制剂。
免疫治疗的不良反应需要通过临床表现和指标进行分级来判断这些不良反应的严重程度。
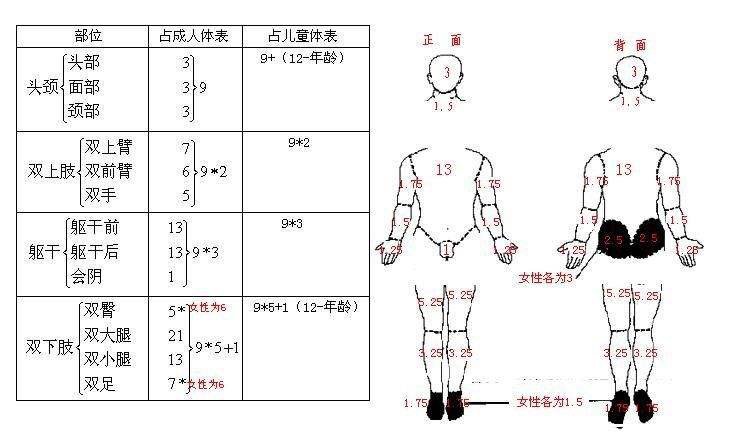
比如在皮肤相关的不良反应中,通常用皮疹占体表面积百分比来评估。那么这个怎么评估呢?我们一般是根据烧伤面积评估方法来判断的。
下面跟大家说两种评估方法,第一个方法是用我们自己的手掌量,自己的一只手掌面积大约占全身体表面积的1%。适合小面积皮疹测量。
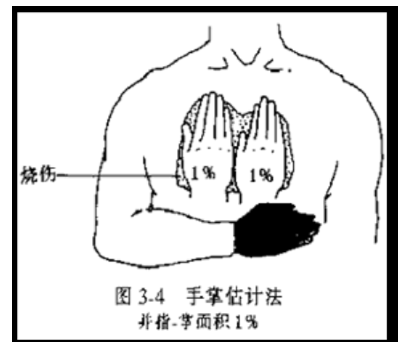
那么对于大片的皮疹应该怎么测量的?也是烧伤面积9分法。头面颈各占3%,双手、双前臂、双上臂分别5、6、7,躯干前后各占13%,根据这个计算皮疹面积。
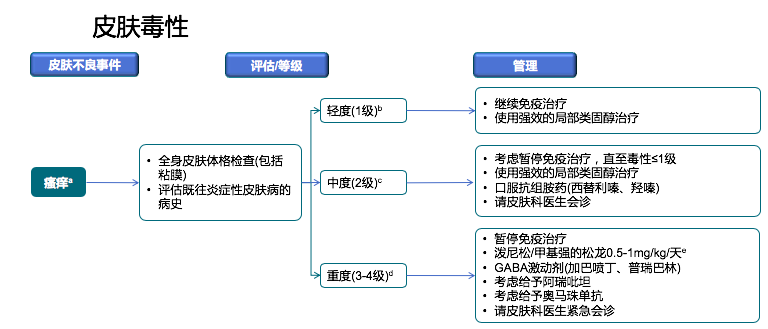
瘙痒感评估主观性较大,一般来说轻微的瘙痒,外用激素类药膏,口服抗组胺药物就可以。
如果出现非常强烈广泛的瘙痒,皮肤都抓破了,考虑先暂停免疫检查点抑制剂,使用激素类药膏,口服抗组胺药物治疗后恢复到1级后再继续使用免疫检查点抑制剂。
如果瘙痒症状非常强烈严重影响生活,先暂停免疫检查点抑制剂治疗,请皮肤科会诊。
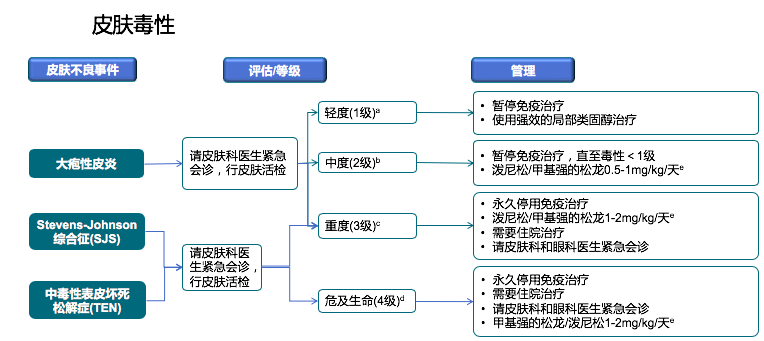
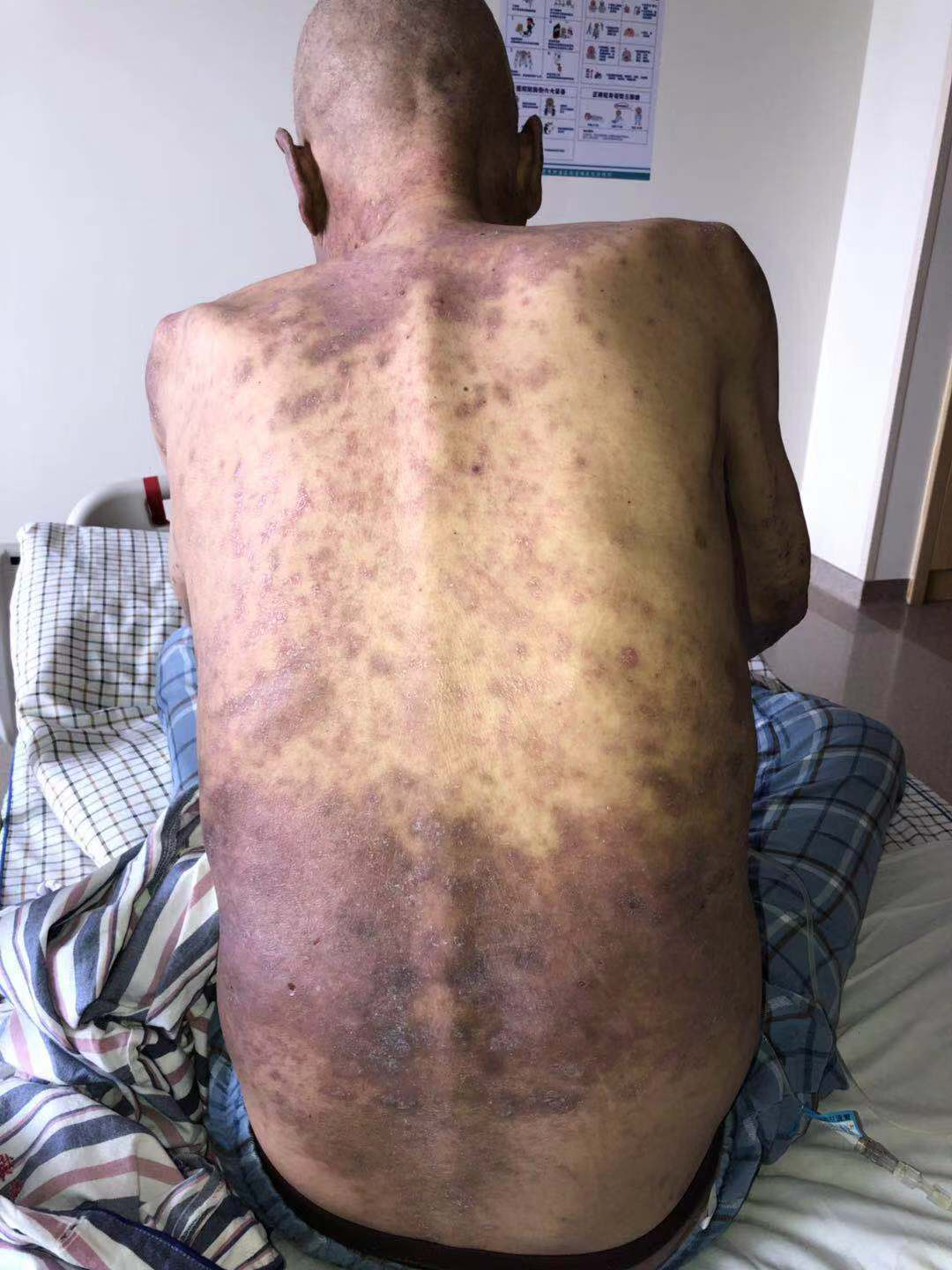
皮肤出现大疱和脱皮,类似于下面两幅图的表现,这种如果不及时处理,再发展就会合并感染,严重时危及生命。
当出现这种皮肤损伤的时候,第一时间请皮肤科会诊,需要激素冲击和外用药物,还要加强皮肤护理,防止感染的对症治疗。
一般来说对于斑丘疹或者瘙痒的患者,只要症状能恢复至≤1级时,都可以考虑再次使用免疫检查点抑制剂。但是出现第三个这种严重的威胁生命的水疱性疾病,表皮坏死松解症和DRESS,考虑永久停用免疫检查点抑制剂。这就需要我们医生和患者及时发现,及时干预。
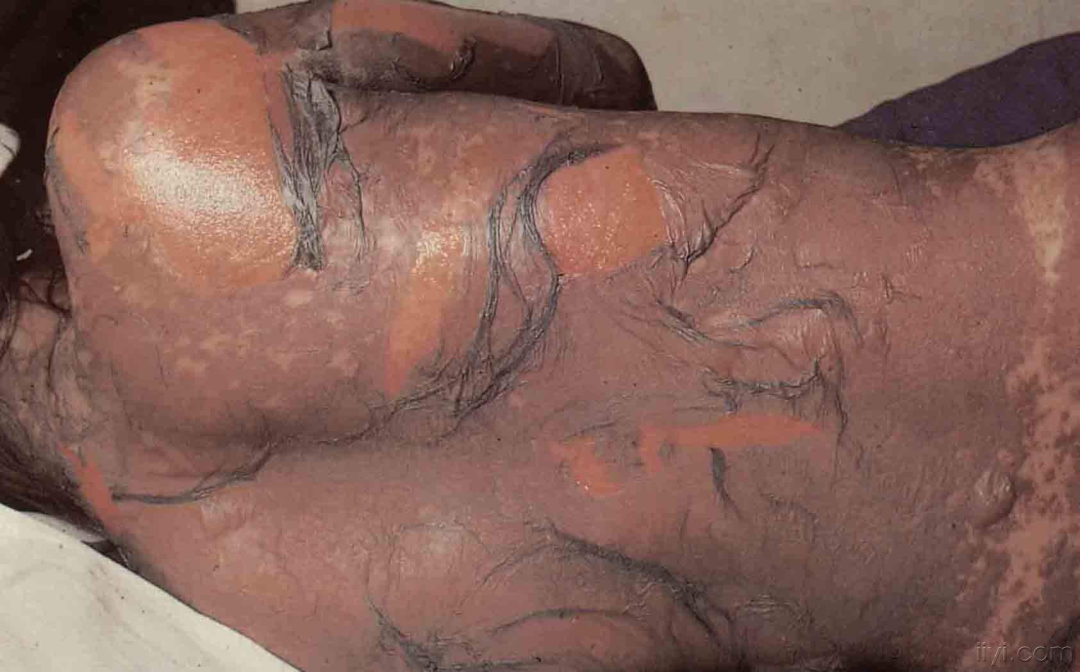
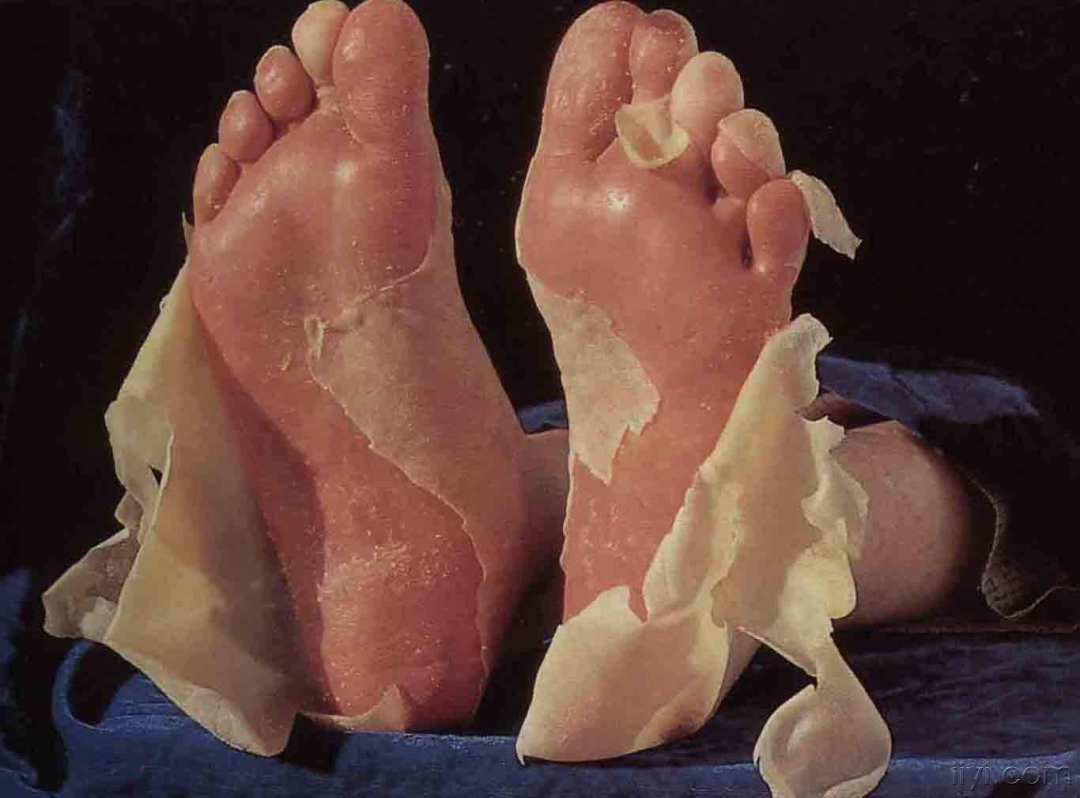
现在临床研究发现,出现皮肤相关不良反应往往预示着PD-1治疗有效,我们科也出现过2~3例2级皮疹的患者,治疗效果都很好,有一例患者直接临床治愈。
还有一种特殊的皮肤不良反应——皮肤血管瘤,这个不良反应大部分是使用恒瑞的卡瑞利珠单抗。皮肤血管瘤大部分都是单发,主要是观察、预防感染,不用激素类治疗,用恒瑞PD-1抗体的患者多注意一下。
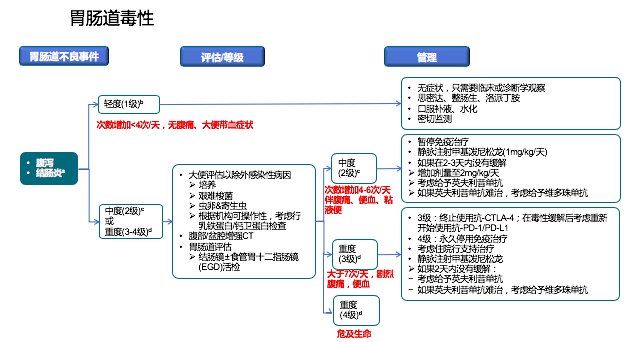
胃肠道不良反应主要表现是腹泻/结肠炎,是非常常见的不良反应。CTLA-4抑制剂的胃肠道不良反应发生率要远远高于PD-1/PD-L1 抑制剂,出现在治疗的任意时,而PD-1/PD-L1 抑制剂的不良反应一般出现在用药后的3个月。
大多数患者病变在比较靠下的乙状结肠和直肠,累及胃和小肠比较罕见,结肠镜多表现为黏膜红斑、糜烂、溃疡形成。主要表现为腹泻,还可出现腹痛、大便带血和黏液、发热等症状,少部分患者可能会合并口腔溃疡、肛门病变(肛瘘、脓肿、肛裂)以及关节疼痛、内分泌紊乱、皮肤病变等肠外表现。
如果腹泻次数小于4次/天,没有腹痛、大便带血这些症状的,属于轻度1级不良反应,因为很多患者都是化疗联合免疫治疗,化疗本身也可以引起腹泻,治疗过程中感染也会引起腹泻,当患者出现腹泻的症状,我们首先除外感染因素,对症止泻治疗观察看看。大部分一般对症支持也能好转,不需要停免疫检查点抑制剂治疗。
如果腹泻次数4-6次/天,伴有腹痛、大便带血、带黏液这些症状的,属于2级不良反应。
如果腹泻次数大于7次/天,伴有剧烈腹痛、大便带血、带黏液这些症状的,属于3级不良反应,当患者出现脱水、休克、肠穿孔这些危及生命的症状时属于最终的4级不良反应。
对于免疫治疗相关肠炎的患者,根据处理经验,应先除外感染性病因,对症支持1-2天,如果没有好转,就开始经验性用激素治疗,2级肠炎先暂停免疫检查点抑制剂治疗,静脉激素1mg/kg/d用2-3天,如果症状未缓解,增加到2mg/kg/d(如果有需要明确病因,再做肠镜下活检)。3级-4级,静脉激素2mg/kg/d,观察2-3天效果不好,联合别的免疫抑制剂,英夫利西单抗或者维多珠单抗。
大部分免疫相关性肠炎单药激素治疗均能够得到很好控制。
停药指证:出现1级不良反应,继续免疫检查点抑制剂治疗,2-3级不良反应先暂停免疫检查点抑制剂治疗,等症状缓解后考虑重新免疫检查点抑制剂治疗,4级不良反应要永久性停药。
肠炎激素减停的问题:口服激素0.5mg-1mg/kg/d,一般最大量60mg,静脉一般1-2mg/kg/d剂量,根据患者的症状,缓解后3-7天开始减量,差不多每周减10%,治疗时间至少大于4周,一般6-8周彻底减停。在家口服药的患者,一定要注意,看到症状缓解,也不能突然停药,要逐步减量,慢慢停药。
免疫相关性肺炎是危及生命的严重的不良反应。
一般发生在治疗后的2~3个月,处理起来要比肠炎更积极一些。卵巢癌患者都是女性,很少有吸烟病史,有肺部基础疾病(COPD、肺纤维化)比肺癌患者要少,所以免疫相关性肺炎的发病率不高,但是不代表没有。由于免疫相关性肺炎来势汹汹,进展很快,所以患者和医生还是要迅速诊断,及时停药,以免错过最佳治疗时机。
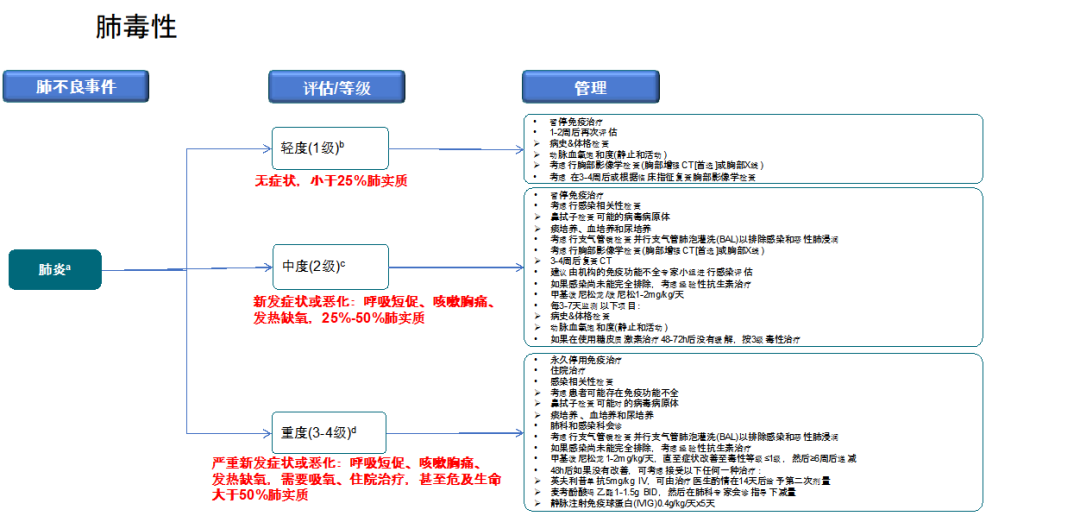
肺癌患者,肺炎报道小于5%,但是实际上肺炎的发生率要远远高于这个比率,有报道能达到20%~40%。免疫相关性肺炎的临床症状主要包括呼吸困难(53%)、活动耐量下降,咳嗽(35%)、发热(12%)或胸痛(7%),但是大约1/3 患者无任何症状,仅有影像学异常。
诊断的主要依据是胸部CT,多见磨玻璃结节影或斑片结节浸润影,需要和炎症鉴别。
建议患者用免疫检查点抑制剂之前拍一个胸部CT,作为基线评估,肺癌都是常规做CT评估原发灶的,所以建议卵巢癌患者用免疫药物的时候,3~6个月做一次胸部CT检查,如果出现胸闷、气促、咳嗽的症状,随时做胸部CT。
根据患者的症状和CT的情况判断轻中重度,我们处理经验是,一旦发现患者肺上有可疑病变,轻度的患者会先暂时观察,检查感染性指标,先经验性抗生素治疗,3~4周再拍CT评估。有的患者直接就表现出呼吸急促、咳嗽症状,CT病变范围大于25%,这种属于2级,2级患者直接就停免疫检查点抑制剂药物,经验性抗生素治疗联合激素治疗。
有的患者发现就已经3级(有临床症状+胸部病变大于50%),有的是2级控制不佳进展,发展到3~4级,治疗还是比较困难,尽快开始经验性抗生素治疗联合大剂量激素冲击48h,如果没有改善,再联合丙种免疫球蛋白或者其他的免疫抑制剂治疗。
免疫相关性肺炎患者大部分对激素有效,但是有15%~30%患者对激素没有反应,导致这部分患者预后比较差。我
肺炎患者激素的减量方法,起始剂量(1~2 mg/kg/d)激素起效后(48 h~72 h),继续维持原剂量使用至7 d~14 d,然后才开始逐步减量,每两周减20%,控制整体疗程至少要4周以上,6周~8周减停完。
初发免疫相关性肺炎:
对于1级~2级,激素治疗敏感者,考虑再挑战;
部分3级,激素治疗敏感且恢复良好者,考虑再挑战。
如果再次挑战,我们一般选择原药,尽量不换药。
免疫检查点抑制剂喜欢攻击的器官最容易受到攻击的就是人体的内分泌系统。
内分泌系统就是分泌荷尔蒙(激素)的器官,有下丘脑、垂体、甲状腺、肾上腺、性腺、胸腺以及分泌胰岛素的胰腺。而且内分泌系统是等级森严的系统,荷尔蒙,是通风报信的通信兵。
在开始免疫检查点抑制剂治疗前,建议患者完善甲功、血糖(空腹葡萄糖、糖化血红蛋白)、肾上腺功能(8am促肾上腺皮质激素ACTH和皮质醇,必要时加测4pm和12am的ACTH和皮质醇,了解激素节律变化)检查。
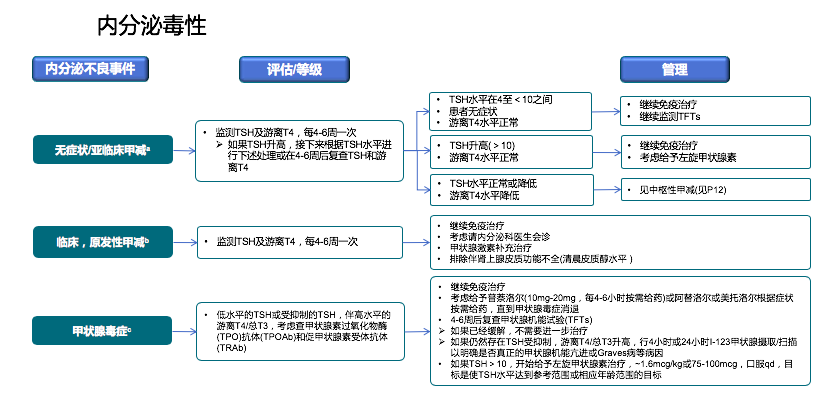
甲状腺功能异常的发生概率大约为6%~20%,包括甲状腺功能减退、甲状腺功能亢进。一般在治疗后1个月出现。

如果在治疗过程中出现淡漠、乏力、虚胖、便秘、嗜睡等症状,首先考虑甲减的可能,甲功检查表现为TSH升高、FT4降低。有一些患者没有症状,是规律复查时候发现的TSH 、FT4异常,那么TSH在4~10之间,可观察,如果TSH大于10,可以开始甲状腺素替代治疗。有临床症状的甲减,建议甲状腺素替代治疗。
需要注意的是,单纯甲减的患者不需要停免疫检查点抑制剂治疗,每4周检测一次甲功,甲状腺素替代治疗即可,不需要糖皮质激素治疗。但是这里需要跟因为垂体炎导致的中枢性甲减(垂体损伤导致的甲减)相鉴别。
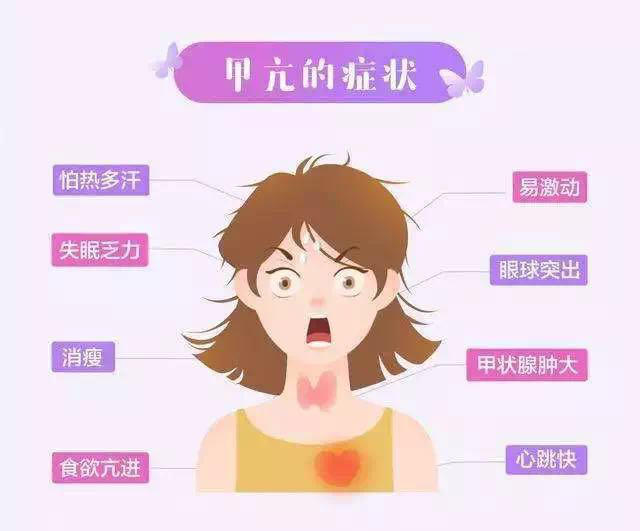
当出现多吃多喝还不长肉、烦躁心悸的时候,要考虑可能出现甲状腺功能亢进,甲功表现为FT4升高、TSH降低,促甲状腺受体抗体(TRAb)、甲状腺过氧化物酶(TPO)可能也会出现异常,通常免疫相关性甲亢呈自限性(可以自己缓解),甚至后期或转变为甲状腺功能减低。因此,甲亢亚急性起以观察为主,不需要药物治疗。对于有心悸、心慌的患者,可以给予β受体阻滞剂(倍他洛克等药物)控制症状;每3-4周复查甲功;一旦出现甲低,可以行甲状腺激素替代治疗。出现甲亢,我们一般也不停药,除非出现比较严重的甲亢毒症,威胁生命。
总结:出现甲减和甲亢不需要停止免疫检查点抑制剂治疗,也不需要糖皮质激素治疗。定期检测甲功,甲减患者要注意除外中枢性甲减后可行甲状腺素替代治疗。
肾上腺的不良反应发生率很低,作为非常重要的内分泌器官,肾上腺像一个鸡蛋一样,蛋清相当于肾上腺皮质,分泌我们熟悉的糖皮质激素,还有醛固酮(保钠排钾、升血压激素)还有性激素,蛋黄相当于肾上腺髓质,分泌肾上腺素(升压激素)。
如果免疫检查点抑制剂导致肾上腺功能不全,那么这些激素分泌都会减少,特别是糖皮质激素和醛固酮,出现哪些症状呢?
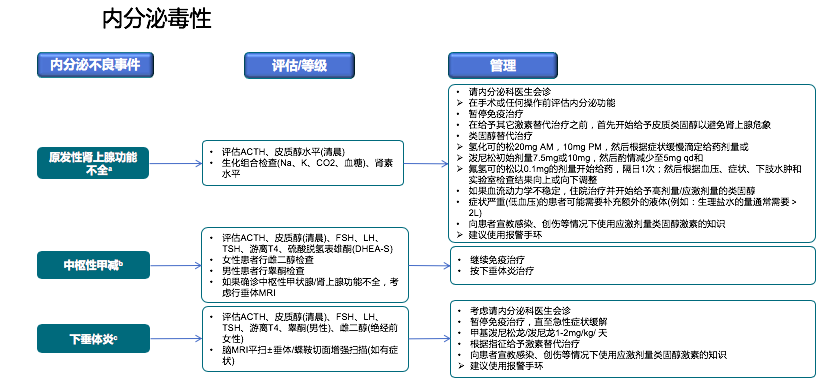
想想我们一般用糖皮质激素治疗厌食、腹泻,因为它可以促进胃酸及胃蛋白酶的分泌,增强食欲、促进消化,同时由于对蛋白质代谢的影响,胃黏液分泌减少,可诱发或加重溃疡,引发一些副作用。所以如果缺乏了,就会出现乏力、厌食、恶心,腹泻。
糖皮质激素减少会减弱了对促黑素细胞激素及ACTH的负反馈抑制作用,引起促黑素细胞激素和促肾上腺皮质激素过度分泌,可使皮肤变黑,皮肤色素沉着。
糖皮质激素减少会导致低血糖,糖皮质激素是体内重要的胰岛素拮抗激素,糖皮质激素增高可增加胰岛素抵抗和影响骨骼肌对葡萄糖的摄取和利用,抑制脂肪细胞对葡萄糖的摄取,此外还可以直接抑制胰岛B细胞的功能,使胰岛素分泌减少,最终使得血糖升高。
醛固酮及肾上腺素分泌减少会出现体位性低血压、眩晕、昏厥,甚至发生休克。
如果出现这些症状,一定要想到评估肾上腺功能(ACTH和皮质醇激素)。大家想想,这个器官影响了这么多重要激素的产生,还是要谨慎一些。确诊后先暂停免疫检查点抑制剂治疗,请内分泌科会诊给予激素替代治疗。
垂体损伤在CTLA-4抗体治疗的患者中比较多见,一般在治疗后8~9周出现,PD-1抗体治疗后10~24周发生。
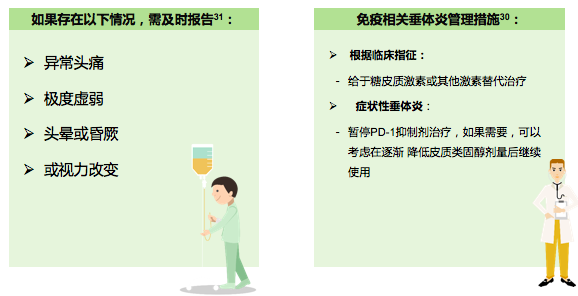
我们知道垂体是肾上腺、甲状腺、和性腺的指挥官,如果垂体受损伤,那下游的这些靶腺功能都不能正常,所以出现的症状也会比较重,所以垂体损伤导致的甲减叫中枢性甲减(也有中枢性肾上腺功能减退等)。如果没有及时发现或者尽早干预,可能导致致死性的严重后果。而且临床症状也不是很典型,很多时候可能误诊,有个别的地方的患者,用完免疫药物后出现不明原因的发热、头痛,非常不典型的症状,辗转了多个医院,也没有确诊,最后经过彻底排查,才发现时垂体炎的问题,这个患者差点死于这个并发症,幸好及时发现了。
如果出现无法解释的持续头痛或视觉障碍、乏力、发热,尽快完善促激素检测和靶腺体功能以及垂体MRI确诊,同时要暂停免疫检查点抑制剂治疗,用激素冲击治疗及激素替代治疗。内分泌系统出现的不良反应,除了垂体炎需要糖皮质激素处理外,别的不良反应都是激素替代治疗及对症治疗。
以上是不良反应及其处理方法的部分内容,由于篇幅有限,下部分内容近期小编会继续与您分享!
靶向药治疗指南平台发布

请保存图片至微信识别二维码参与活动
查看更多