查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





患者为28岁男性,因上腹痛五天于2021年8月7日入院。
此次发病,上腹痛逐渐加重,于绍兴中心医院就诊,检查显示淀粉酶、血糖、甘油三酯等多项指标异常,CT提示胰腺炎等病变,给予对症支持治疗。随后腹胀加重,出现下肢麻木、尿量减少等症状,转至当地医院ICU,进行气管插管、血浆置换等治疗。因病情危重,测腹内压32cmH2O(23.5mmHg),于发病第六天转至浙江大学医学院附属邵逸夫医院。
既往有盲肠憩室炎手术史、胰腺炎病史,发现高脂血症并服用降脂药。


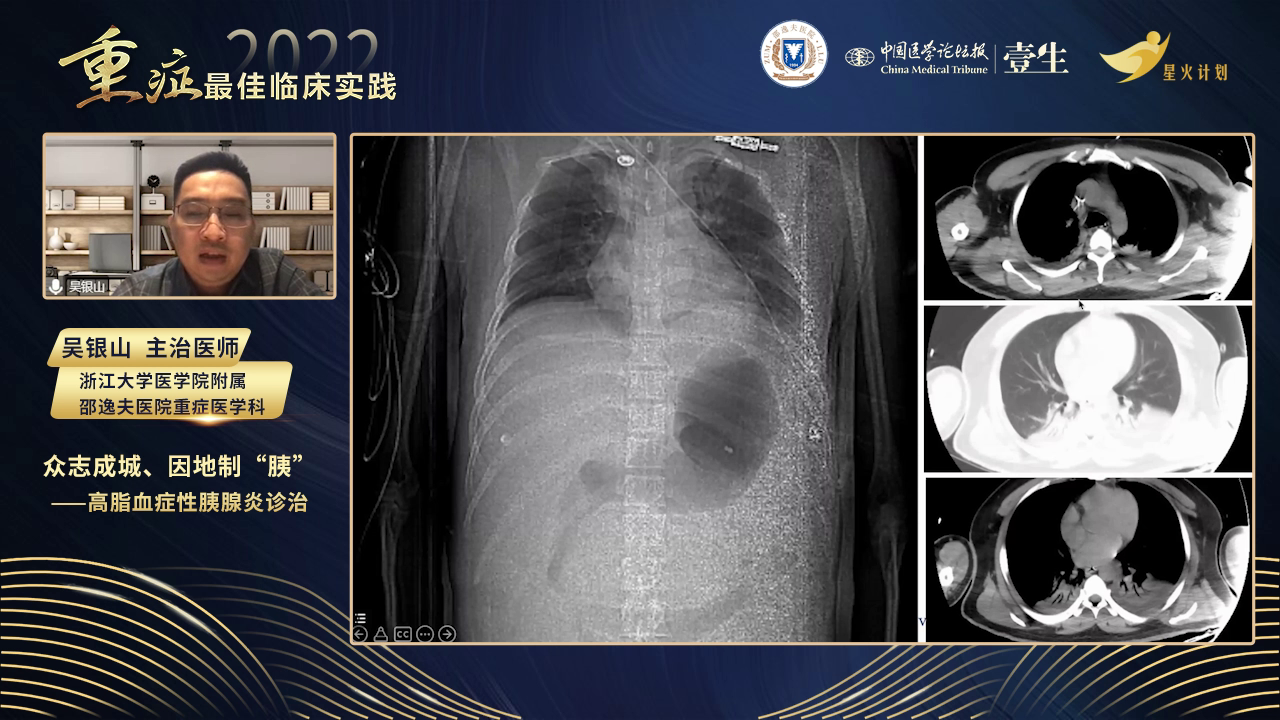
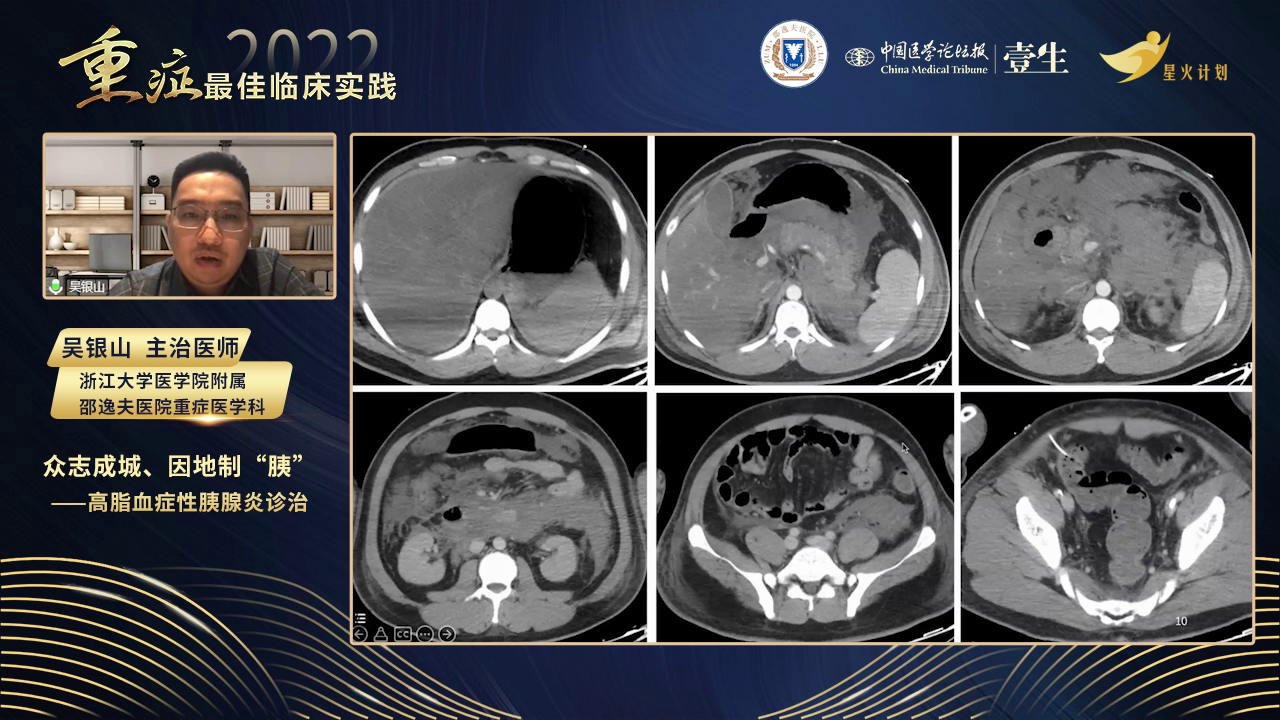
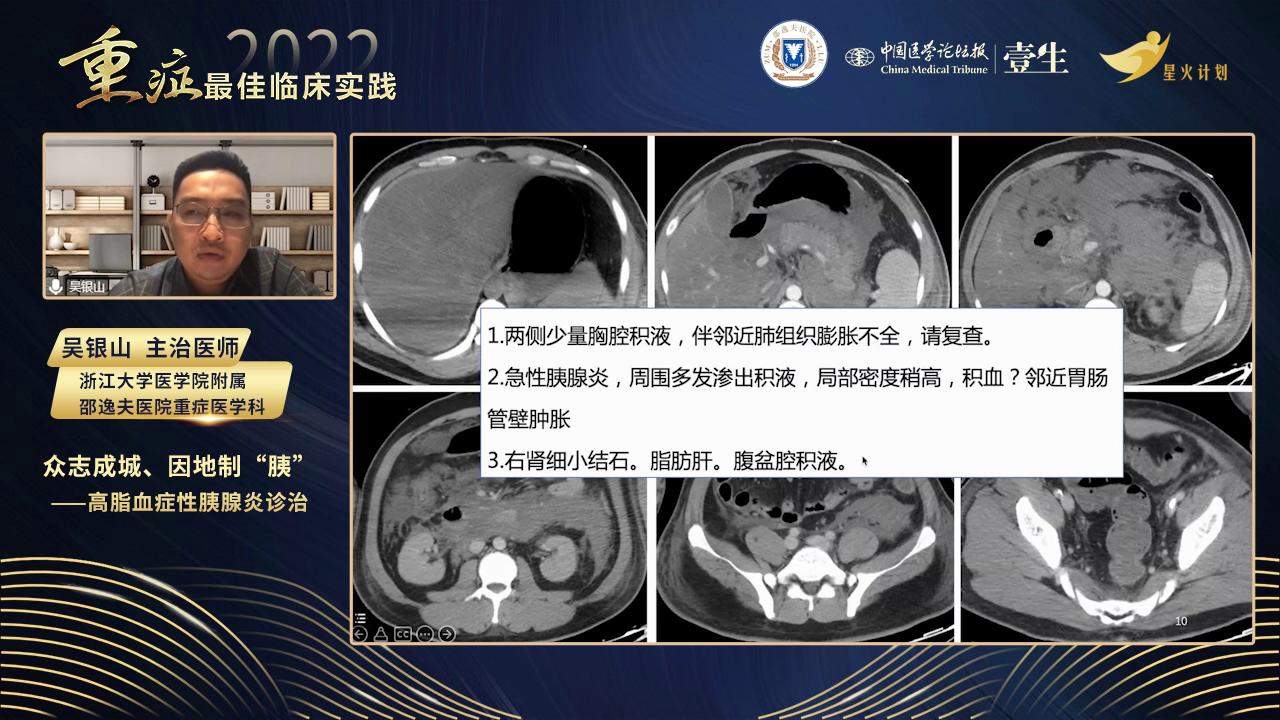
诊断与分级
根据患者症状、体征及检查结果,依据胰腺炎诊断标准,该患者符合重症急性胰腺炎诊断。其分型为高脂血症型,合并胰腺局部并发症、腹腔间隔室综合征及多脏器功能不全,同时存在脂肪肝、右肾结石等情况。胰腺炎分级采用2012年亚特兰大标准,分为轻症、中重症和重症,脏器功能衰竭评估通过改良Marshall评分动态进行,需注意各系统独立评分,任一器官评分≥2分提示脏器功能衰竭。
治疗策略
1) 诱因处理:针对高脂血症诱因,采用血液净化(外院行两次血浆置换)及药物(后续口服非诺贝特)降脂,建议尽早将甘油三酯降至5.65 mmol/L以下。
2) 综合管理
镇痛镇静:调整为咪达唑仑联合瑞芬太尼,辅以右美托咪定方案,维持RASS评分 -2-0分。
呼吸管理:重新调整气管插管位置、监测气囊压力,更换为带囊上性气管插管,调整呼吸参数,同时积极降低腹内压。
降低腹内压:调整胃管深度,加强通便治疗,持续血液净化,采用枸橼酸局部抗凝,因腹内压大于20 mmHg,暂缓启动肠内营养。
抗感染:考虑患者在外院已使用高级抗生素,经验性使用哌拉西林他唑巴坦。
3) 后续治疗调整:根据患者每日病情变化,如进出量、腹内压、CRP、氧合等指标,动态调整治疗方案,包括营养支持的启动与调整。
临床难点与讨论
1) 穿刺与保守治疗的抉择:患者腹内压反复升高,CRP持续增高,此时面临穿刺与保守治疗的选择。穿刺可减压、获取标本指导抗感染,但存在引流效果不佳及继发感染风险;保守治疗则需进一步优化镇痛镇静、抗感染及容量管理方案。
2) 硬膜外镇痛的应用:胸段硬膜外镇痛可作为重症胰腺炎镇痛辅助措施,能阻断交感神经兴奋,降低并发症发生率,改善胰腺灌注。虽有一定意外拔管率,但在多类重症患者中证实具有安全性。该患者应用后腹内压得到控制,肠内营养可逐步增加。
查看更多
专家点评
1) 规范诊断的重要性:急性胰腺炎诊断需规范,病因诊断关乎治疗,分级标准影响治疗强度、监测及预后。目前公认修订版亚特兰大分级标准,但其他评分如BISAP评分对高脂血症胰腺炎严重度和预后预测可能更具相关性,未来大数据、机器学习等或可助力胰腺炎分期标准进一步完善。
2) 镇痛治疗的优化:指南对急性胰腺炎镇痛治疗个体化不足,多模式镇痛可减少阿片类药物副作用,改善胰腺灌注和肠道功能。胸段硬膜外镇痛对疼痛严重、需大剂量阿片类药物患者效果良好,但需关注凝血、留置时间及无菌操作等问题。
3) 感染期的处理挑战:重症胰腺炎有急性期和感染期两个死亡高峰,感染期死亡率高。处理感染性胰腺坏死,多采用深阶梯方案,内镜下清创与外科清创各有利弊,清创时机需根据病程、营养状况、感染严重程度及脏器功能等综合评估。