查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





OSA 作为一种常见的慢性睡眠呼吸疾病,以夜间打鼾伴呼吸暂停、日间嗜睡为主要表现,其患病率高、并发症多、社会医疗负担重的特点日益凸显。流行病学数据显示,全球 30~69 岁人群中 OSA 患者约达 9.36 亿,我国成人 OSA 患病率已攀升至 11.8%,且呈持续上升趋势。然而,与严峻的患病形势形成鲜明对比的是我国 OSA 诊疗体系的显著缺口 —— 以公务员群体为例,高危人群占比高达 22.0%,但确诊率仅为 0.9%,大量患者因未被及时诊断而面临心血管疾病、代谢异常、交通与职业事故等多重风险。
从疾病认知演进来看,OSA 已从单纯的 "呼吸事件" 被重新定义为系统性、慢性、异质性疾病,其与心血管疾病、糖尿病、神经认知障碍等多种并发症的密切关联得到充分证实。国际研究表明,未经治疗的 OSA 患者年均直接医疗成本与间接成本可高达 3 万美元,且在确诊前已出现医疗资源过度使用的趋势。与此同时,2011 版指南以专家共识为主的制订模式,已难以满足当前临床决策对循证证据的需求,而 OSA 内型与表型研究的深入、新型评估指标的涌现、药物治疗的突破及远程医疗技术的发展,为指南修订提供了坚实基础。
2025 版指南的制订严格遵循国际指南研究与评价工具(AGREE Ⅱ)和卫生保健实践指南报告条目(RIGHT)标准,提前发表《成人阻塞性睡眠呼吸暂停诊治指南计划书》,通过 3 次线下会议讨论与线上问卷调研,系统回应了筛查、诊断、治疗、随访四大领域的 18 个关键临床问题,确保推荐意见的科学性、透明度与可操作性。
2025 版指南最显著的突破之一是实现了方法学与国际接轨,首次将循证医学理念贯穿指南制订全过程。指南采用 PICOS(人群、干预、对照、结局、研究设计)结构化框架界定所有临床问题,例如针对气道正压通气(PAP)治疗适应证的问题,明确界定人群为成人 OSA 患者、干预措施为 PAP 治疗、对照为非 PAP 治疗或安慰剂、结局指标包括 AHI 改善、生活质量提升及心血管事件减少,研究设计限定为随机对照试验与系统评价。这种结构化方式不仅提高了推荐意见的针对性,更为证据检索、质量评价与推荐强度分级奠定了基础。

指南的证据体系涵盖 2010-2025 年间发表的国内外高质量研究,包括随机对照试验、队列研究、系统评价与 Meta 分析,证据等级采用牛津循证医学中心标准,推荐强度分为 A-D 四级。特别值得关注的是,指南充分兼顾国际证据与本土实践,引用多项中国人群研究成果,如 STOP-Bang 问卷在中国人群中的验证数据、睡眠呼吸受损指数(SBII)的本土化验证,体现了 "国际标准、本土适用" 的编写理念。
传统 OSA 严重程度评估主要依赖呼吸暂停低通气指数(AHI),即每小时睡眠中呼吸暂停与低通气事件的次数,其分级标准为轻度(5 次 /h≤AHI<15 次 /h)、中度(15 次 /h≤AHI<30 次 /h)、重度(AHI≥30 次 /h)。2025 版指南在肯定 AHI 作为主要分级指标的同时,首次系统引入低氧负荷(HB)与睡眠呼吸受损指数(SBII)等新兴复合指标,标志着评估体系从 "事件频率" 向 "病理生理负荷" 的重大转变。
低氧负荷(HB)反映单位时间内血氧饱和度下降曲线面积,其核心价值在于精准评估缺氧累积效应。研究证实,HB 与心血管死亡风险密切相关。
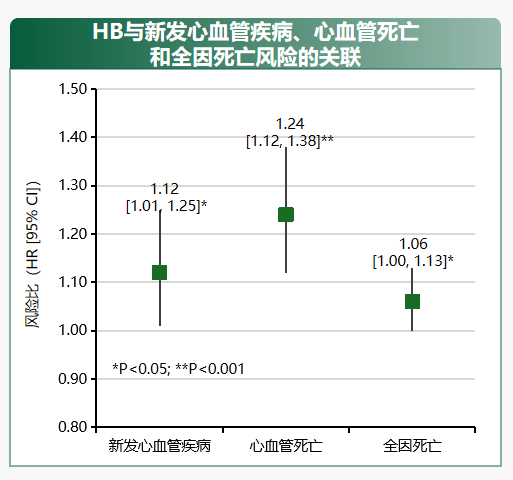
睡眠呼吸受损指数(SBII)结合事件持续时间与氧降面积,在预测并发症方面,SBII 表现出显著优势——对心房颤动、糖尿病的预测价值均优于 AHI 与氧饱和度下降指数(ODI),尤其适用于识别 AHI 不高但并发症风险高的 "隐匿高危" 患者。
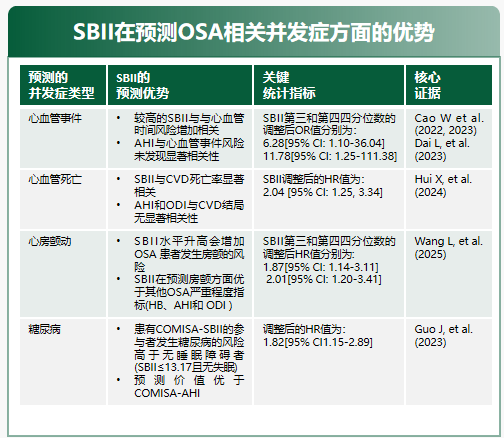
2025版指南推荐,可考虑使用 HB 辅助评估 OSA 患者的潜在心血管疾病风险,使用 SBII 评估心血管疾病及其他合并症风险(推荐等级 2,证据等级 B),形成 "AHI + 复合指标" 的多维评估体系。
2025 版指南首次将表型与内型评估纳入常规诊疗流程,推动策略从 "以 AHI 为中心" 向 "以患者为中心" 转变,提出 "表型 - 内型 - 可治疗特征" 三位一体的精准诊疗框架。
表型指患者可观察、可测量的临床特征集合,指南推荐临床常用症状分型方式,将 OSA 患者分为三类:日间嗜睡型(以过度嗜睡、疲劳、晨起头痛为主要表现)、睡眠障碍 / 睡眠紊乱型(以夜间入睡困难、盗汗等夜间症状为主)、无症状 / 轻微症状型(睡眠相关主诉少,但易合并肥胖、高血压、房颤等并发症)。表型评估需整合人口学特征、临床症状、病史、多导睡眠监测(PSG)数据及标准化问卷结果(推荐等级 1,证据等级 B),为治疗方案选择提供初始依据。
内型则指具有不同病理生理学机制的疾病亚型,指南采纳国际公认的 PALM 模型,包括四项核心指标:上气道临界闭合压(P,反映咽部解剖结构受损程度)、觉醒阈值(A,反映呼吸中枢对缺氧的敏感性)、环路增益(L,反映呼吸调控稳定性)、上气道肌肉反应性(M,反映咽腔扩张肌功能)。内型评估可通过 CPAP 压力滴定、食管导管测量或 PSG 信号分析实现(推荐等级 1,证据等级 B),能够精准识别患者的主导病理机制。
在此基础上,指南提出 "可治疗特征" 概念,包括日间功能障碍(如过度日间嗜睡 EDS)、失眠、肥胖、上气道解剖异常等,这些特征与疾病发病机制直接相关,可通过针对性治疗改善甚至逆转,为个体化干预提供明确靶点。基于 PALM 模型的治疗分诊决策树显示,根据解剖学损伤程度与非解剖学损伤类型的组合,可选择靶向解剖干预、靶向非解剖干预或联合治疗方案,实现 "一人一策" 的精准治疗。
2011 版指南中几乎未提及药物治疗,而 2025 版指南基于多项高质量 RCT 与 Meta 分析,明确了三类药物的适应证与推荐等级,标志着 OSA 药物治疗从 "空白" 走向 "有据可依"。
促觉醒药物主要用于改善 OSA 相关日间嗜睡,尤其适用于经 CPAP 治疗后仍存在残余 EDS 的患者。2025版指南推荐,对充分依从常规治疗后仍残余 EDS 的患者,给予索安非托或莫达非尼治疗(推荐等级 1,证据等级 A);对合并 EDS 且不依从常规治疗的患者,个体化使用索安非托(推荐等级 1,证据等级 A)或考虑莫达非尼(推荐等级 2,证据等级 B)。
GIP/GLP-1 双受体激动剂用于合并肥胖的中重度OSA患者,兼具减重与改善呼吸事件的双重作用。2025版指南推荐,合并肥胖的中重度 OSA 患者经规范体重管理后效果不佳时,可使用GIP和GLP-1双受体激动剂类药物(如替尔泊肽)进行治疗(推荐等级 1,证据等级 A)。
镇静催眠药物方面,2025版指南明确非苯二氮䓬类药物可短期用于失眠合并 OSA(COMISA)患者,但需在监测下或联合 CPAP 治疗(推荐等级 1,证据等级 B),同时强烈不推荐使用苯二氮䓬类药物(推荐等级 1,证据等级 A)。Meta 分析显示,常用剂量的非苯二氮䓬类药物可显著改善 OSA 患者的客观睡眠质量,且不会加重睡眠呼吸暂停症状。
2025 版指南在诊断标准、评估体系、治疗策略、药物推荐、随访管理及循证方法六大维度实现全面升级,具体差异如下表所示。

在诊断标准方面,2025 版指南采用 ICSD-3 修订版,首次允许无症状但 AHI≥15 次 /h 的患者确诊 OSA,这一调整有助于早期识别高风险人群,避免因症状缺失导致的诊疗延误。治疗策略上,指南不再局限于 CPAP 单一手段,而是根据患者表型、内型及可治疗特征,提供多元化干预选择,包括口腔矫治器(适用于轻中度 OSA 及 CPAP 不耐受者)、咽周和呼吸肌肉功能训练、上气道手术(严格限定于解剖异常明确且 PAP 治疗失败者)等。随访管理方面,结构化随访体系与远程医疗的整合,为患者长期管理提供了便捷高效的路径,有助于提高治疗依从性。
2025 版指南的发布具有里程碑意义,其核心价值体现在五个方面:一是方法学严谨,首次系统采用 RIGHT 与 AGREE Ⅱ 框架,确保全程透明化、结构化;二是内容全面,覆盖筛查、诊断、治疗、随访全流程,精准回应 18 个关键临床问题;三是诊疗精准化,通过表型 / 内型分型、可治疗特征识别及新型指标应用,推动个体化治疗;四是药物突破,系统性提出药物治疗路径,填补了既往指南空白;五是技术整合,明确远程医疗、AI 设备、家庭监测在 OSA 管理中的角色。
从临床实践来看,指南构建的 "筛查 - 诊断 - 治疗 - 随访" 全周期管理体系,将显著提升 OSA 诊疗的标准化与系统化水平。例如,在筛查环节,指南明确了高危人群范围与筛查工具选择;诊断环节强调 PSG 与家庭睡眠呼吸暂停监测(HSAT)的合理应用;治疗环节形成 "非药物 + 药物 + 手术" 的综合干预方案;随访环节通过定期评估与远程干预,确保治疗效果的持续性。
展望未来,OSA 诊疗范式将持续演进。首先,需要开展更多基于中国人群的高质量临床研究,为指南更新提供坚实的本土证据;其次,借助 AI 技术、可穿戴设备与远程医疗,提升筛查、诊断与管理的整体效率;再次,推动呼吸、心血管、神经、内分泌等多学科紧密协作,加强基层医生培训,促进指南落地执行。最终愿景是让 "每一个 OSA 患者都能得到最适合的治疗",真正实现个体化精准医疗。
《成人阻塞性睡眠呼吸暂停诊治指南 (2025)》的发布,标志着我国 OSA 诊疗进入循证化、精准化、系统化的新阶段。指南不仅在方法学上实现了从 "专家经验" 向 "循证医学" 的跨越,更在内容上构建了符合中国人群特点的诊疗框架,为临床医生提供了权威、实用的决策支持。随着指南的推广与应用,有望显著提高我国 OSA 的诊断率与治疗规范性,降低并发症负担,改善患者生活质量,为睡眠医学的发展注入新的动力。
感谢肖毅教授的审阅及修改
医学博士,北京协和医院呼吸与危重症医学科 主任医师,教授,博士研究生导师
中华医学会呼吸病学分会 第十二届委员会顾问
中华医学会呼吸病学分会 第十届,十一届,常委,睡眠呼吸障碍学组 组长
《中华结核和呼吸杂志》编委,《中华内科杂志》编委
今日呼吸整理
查看更多