查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





急性胰腺炎( acute pancreatitis,AP) 是急诊科常见的疾病,也是易导致器官功能障碍和病死率较高的疾病之一。急性胰腺炎被定义为因胰酶异常激活对胰腺自身及周围器官产生消化作用而引起的,以胰腺局部炎性反应为主要特征,甚至导致器官功能障碍的急腹症。
相关文章
↓↓↓
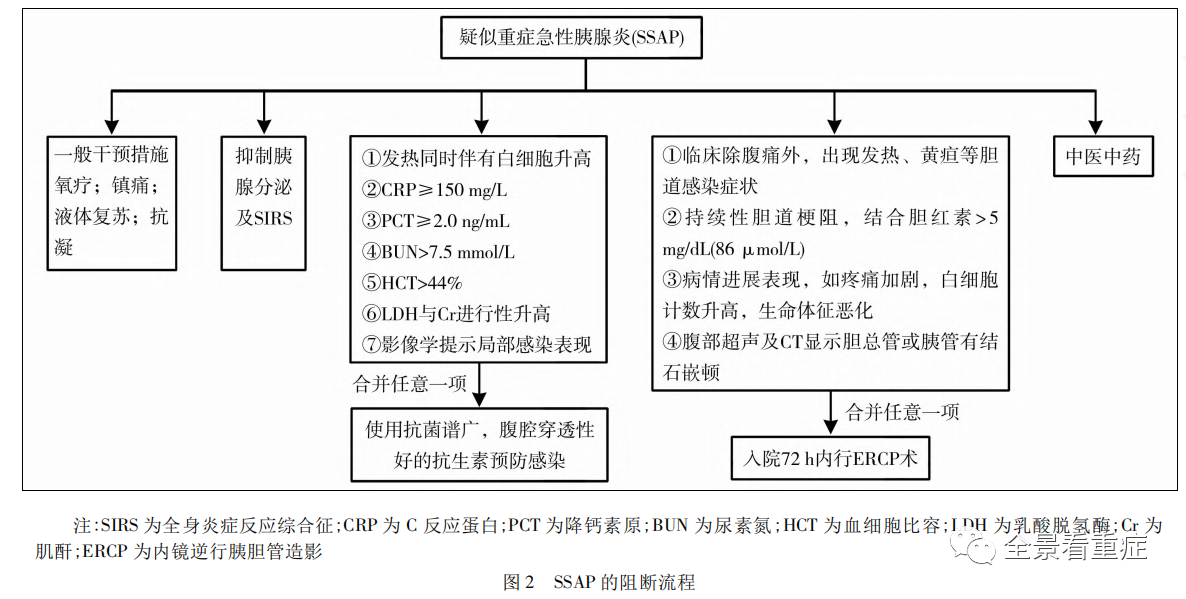
1.一般干预措施
(1)氧疗 对所有急性胰腺炎患者均需要给予氧疗。氧疗是很多重症疾病治疗的首选有效方法。急性胰腺炎早期进行氧疗,可以增加循环血流中氧的含量,减轻因为组织低灌注带来的细胞缺氧,在一定程度上保护器官功能。
(2)镇痛 对急性胰腺炎治疗是重要手段之一。急性胰腺炎疼痛性质为伤害感受性疼痛和神经病理性疼痛,一般疼痛剧烈,建议口服或静脉使用镇痛药物为非甾体类药物,也可以联合普瑞巴林或加巴喷丁口服治疗内脏神经痛。严重疼痛者还可联合中枢性镇痛药加强镇痛效果,比如曲马多口服或地佐辛静脉给药。
(3)早期液体支持 在胰腺炎早期(特别是前12~24小时)液体支持治疗非常重要,可以尽早阻断由于毛细血管渗漏等导致的组织灌注下降,最大限度地减少并发症和降低病死率。补液的种类以等张晶体液为首选,包括生理盐水、林格液,也可以应用醋酸钠林格液和碳酸钠林格液进行补液治疗。如果胰腺炎是由高钙血症引起的,应避免含钙的林格液。通过液体支持,希望能够达到:心率<120次/min,平均动脉压(MAP)65~85mmHg,尿量>0.5~1.0ml/(kg·h),HCT和BUN等指标24小时后有所下降。
(4)抗凝治疗 及时采取肝素或低分子肝素可能会减轻毛细血管的损伤,对凝血的改善有一定帮助,同时能预防下肢静脉血栓的发生。
2.抑制胰腺分泌与胰酶活性
(1)生长抑素及其类似物
生长抑素有利于早期MAP患者的恢复;但对于SAP,生长抑素并不能降低其病死率及并发症发生率。这提示早期使用生长抑素对防止SAP出现可能有所帮助。奥曲肽是一种人工合成的长效生长抑素类似物,可以调节胰腺分泌,也可调节炎症反应,抑制促炎细胞因子的释放。
(2)质子泵抑制剂
一方面,质子泵抑制剂能够通过抑制H+-K+-ATP酶活性导致盐酸生成减少,进而通过神经和体液分泌途径减弱胰液分泌,降低胰酶活性。另一方面,质子泵抑制剂对胃肠道黏膜的保护作用在一定程度上缓解了SAP患者的临床症状,但对于急性胰腺炎临床病程无影响。
(3)甲磺酸加贝酯
甲磺酸加贝酯是一种合成的丝氨酸蛋白酶抑制剂,理论上可以通过抑制胰蛋白酶、弹性蛋白酶、磷脂酶A2等的激活阻止胰腺的自身消化。
3.抑制SIRS
目前临床上用于SAP免疫调控的药物包括乌司他丁、非类固醇类解热镇痛抗炎药(NSAID)及中药制剂等。
专家推荐8: 针对SSAP患者,推荐早期进行生命支持和疼痛控制,并通过中西医结合的措施抑制胰酶分泌、控制SIRS反应和保护微循环预防与阻断SAP的发生。(证据等级:高;推荐强度:强)
4.抗感染治疗
预防性抗生素的应用并不能改善患者预后,甚至可能造成患者菌群紊乱、二重感染等。建议当有证据高度怀疑存在感染时,才考虑抗感染治疗。特别是胰腺坏死范围>50%,应予以经验性抗生素选择。在细菌学及药敏结果出来之前,经验性等抗生素选择应考虑覆盖需氧及厌氧的G-、G+细菌,同时还要考虑药物对胰腺屏障的穿透力。
研究发现,碳青霉烯类抗生素(亚胺培南、厄他培南)及喹诺酮类药物(环丙沙星、莫西沙星)都具有很好的胰腺穿透力,并且可以覆盖大肠埃希菌、阴沟肠杆菌等胰腺炎感染常见病原体。甲硝唑作为针对厌氧菌的药物,其胰腺屏障穿透力也很好,可以作为胰腺炎抗感染的联合用药。真菌感染是急性胰腺炎的严重并发症,常见的病原体包括白色念珠菌、热带念珠菌等。然而各国的指南均不推荐在未获得真菌感染证据前使用抗真菌药物。
专家推荐9: 无感染迹象的MAP,不推荐预防性使用抗生素;当出现感染迹象时,推荐使用抗菌谱广、胰腺穿透性好的抗生素。(证据等级:高;推荐强度:强)
5.中草药治疗
急性胰腺炎在急性期属实证,总体治则以“通”为用,其中危重者可表现为邪实正虚,应扶正祛邪。
专家推荐10: 中医药可以作为预防和阻断急性胰腺炎发生、发展的重要手段。(证据等级:中;推荐强度:一般)
6.专科会诊及干预
(1)专科干预指征 对于怀疑或确诊急性胆源性胰腺炎的患者,出现下列任意一点应积极请消化科会诊,确定是否采取ERCP:①临床除腹痛外,出现发热、黄疸等胆道感染症状;②持续性胆道梗阻,结合胆红素>5 mg/dl(86 μmol/L);③病情进展表现,如疼痛加剧,白细胞计数升高,生命体征恶化;④腹部超声及CT显示胆总管或胰管有结石嵌顿。
(2)ERCP+内镜乳头括约肌切开取石术(EST) ERCP已成为急性胆源性胰腺炎患者解除胆道梗阻的首选方法。对于无胆总管梗阻及胆管炎者,早期行ERCP是无益的。伴发胆总管结石嵌顿但无明确胆管炎的患者,推荐在入院72小时内行ERCP。
专家推荐11: 推荐及时邀请专科介入治疗,特别是胆源性胰腺炎的患者。(证据等级:中;推荐强度:强)
7.早期并发症处理
(1)ACS ACS是SAP的严重并发症,是重要的死亡原因。进行胃肠减压、导泻等治疗可一定程度上降低腹内压,缓解病情进展。对于合并大量腹腔或腹膜后积液的患者,可行穿刺引流。总之,对ACS不建议早期进行开放手术减压。
(2)感染性胰腺坏死 急性胰腺炎早期不主张手术治疗。即使感染性胰腺坏死的患者也不主张早期手术干预。感染性胰腺坏死是急性胰腺炎后期的严重并发症,病死率可达30%左右,而早期手术患者的病死率可超过50%,延迟手术可降低患者并发症发生率和病死率。因此,感染性胰腺坏死手术治疗的干预时机可延迟至发病4周后。
无症状的胰腺假性囊肿和包裹性坏死无须外科干预;当胰腺坏死合并感染时需要手术治疗,手术应遵循延迟、引流和清创的原则。感染性胰腺坏死手术治疗策略首选“Step-up”方式,先进行穿刺引流,效果不佳的患者进行视频辅助清创、内镜下清创、开腹手术。部分患者缺乏安全穿刺入路或评估穿刺引流效果不佳,亦可直接进行手术治疗。
专家推荐12: 目前感染性胰腺坏死的手术干预时机为急性胰腺炎发病后4周,手术治疗策略以“Step-up”为主。(证据等级:中;推荐强度:一般)
内容节选自《重症急性胰腺炎预防与阻断急诊专家共识》
来源:全景看重症



【相关推荐】
查看更多