查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





报告者:瑞士伯恩大学医院瑞士肝脏中心 瑞士伯恩大学生物医学研究院 Jaime Bosch
肝硬化患者在出现严重并发症前可以很多年无任何症状,并且肝硬化的病理诊断与临床预后缺乏确切的相关性。另外,“肝硬化”的临床诊断存在不可忽视的误诊和漏诊风险。
鉴于上述考虑,2018欧洲肝脏研究学会(EASL)年会上,瑞士伯恩大学医院瑞士肝脏中心 、瑞士伯恩大学生物医学研究院博斯(Bosch)教授在报告中,建议采用“进展期慢性肝病”(ACLD)来代替“肝硬化”这一诊断名词。本报特邀首都医科大学附属北京友谊医院肝病中心贾继东教授介绍此次报告。
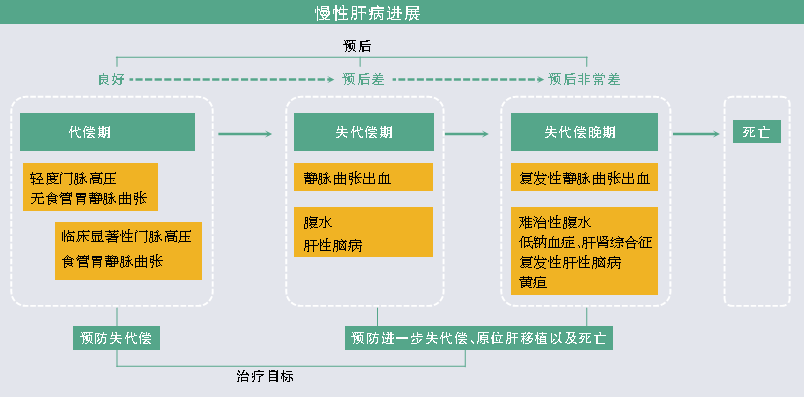
图 慢性肝病进展分期
注:临床显著性门脉高压定义为肝静脉压力梯度(HVPG)>10 mmHg
“肝硬化”的诊断局限性
肝硬化是一个病理解剖学诊断名词,其特点是正常肝小叶结构被弥漫性纤维结缔组织沉积和再生结节所代替。肝硬化可由各种慢性肝脏疾病导致,其主要病因包括慢性病毒性(慢性乙型、丙型、丁型肝炎)、酒精性、非酒精性脂肪性、药物性、自身免疫性、胆汁淤积性及遗传代谢性(血色病、肝窦状核变性、α1-抗胰蛋白酶缺乏症)肝病。
长期以来,肝硬化是一个令人感到惊恐的诊断,因为一旦诊断为肝硬化则往往认为预后不良。但是最近几十年的研究表明,肝硬化患者可以很多年无任何症状,只有出现严重并发症后才会预后不良。并且肝硬化的病理诊断与临床预后缺乏确切的相关性。
另外,肝活检属于有创检查,很难做到每1~2年重复检查1次以了解其组织病理学进展;通过肝活检病理学,肝硬化仍有20%以上的可能被漏诊,观察者之间的变异也很大,所以现在病理学家也觉得采用肝硬化这一诊断名词欠妥。
肝硬化的临床诊断也不够准确,即使采用目前的无创诊断手段,依据严格程度不同的诊断和排除标准,依然有很多病例可能被错误分类(误诊和漏诊)。
值得注意的是,肝硬化并不都是酗酒造成的。肝硬化并发症的病理生理从早期到晚期也是不断变化的,这为治疗提供了相应的靶点和策略。鉴于上述考虑, Bosch教授建议采用“进展期慢性肝病”(ACLD)来代替“肝硬化”这一诊断名词(图)。
进展期慢性肝病(ACLD)分期
代偿期ACLD ACLD可分为数期。第1期是代偿期ACLD,此期通常无症状,预后良好。根据是否存在“临床显著性门脉高压”(CSPH)或根据内镜/腹部影像检查有无食管胃静脉曲张,第1期可分为2个亚期:① 无CSPH的代偿期ACLD患者预后最好(1年病死率仅为1.5%),且经过病因治疗及改善生活方式后很有可能逆转。本期患者尚未出现高动力循环状态,因此非选择性β受体阻断剂(NSBB)对其无效。除病因治疗外,本期患者可针对肝纤维化及肝脏微循环内皮功能失调进行治疗。② 有CSPH的代偿期ACLD患者预后也良好(1年病死率为2%),但有20%~40%的风险在2年内进展到失代偿期。预防失代偿发生的措施正在研究当中。除采用针对没有CSPH患者的治疗措施外,应用NSBB可能有助于降低失代偿发生的风险。
失代偿期ACLD 一旦发生门脉高压及肝功能衰竭相关的严重并发症,如腹水及相关并发症、静脉曲张出血、显性脑病及黄疸,即进入失代偿期ACLD。其预后明显变差,发生静脉曲张出血后的1年病死率为10%,发生非出血并发症后的1年病死率为20%左右;如果两者均发生,则其1年病死率高达30%。进入失代偿期后,ACLD几乎不可能逆转。尽管内镜治疗、NSBB、他汀类以及经颈静脉肝内门体静脉分流(TIPS)术可能有助于延缓死亡或推迟肝移植时间,但是肝移植是唯一的治愈手段。
处于任何阶段的ACLD都有发生肝细胞癌的风险,但更常见于已出现CSPH的患者。ACLD的临床分期有助于肝癌治疗的选择。
要点总结
1. “肝硬化”不是最佳诊断名词,建议采用“进展期慢性肝病”(ACLD),但目前尚难以完全抛弃“肝硬化”这一诊断名词。
2. 将不同分期看成动态变化的过程,有助于理解其临床表现、预后、治疗目标及手段。
3. 根据目前的知识已经有可能采取预防进展、并促进逆转的策略。
4. 需进一步确定ACLD的不可逆点。
5. 需进一步研发能够监测疾病进展的生物学标志物。
首都医科大学附属北京友谊医院肝病中心 贾继东 翻译报道
查看更多