查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





患者男性,87岁,2025年8月5日入院。主诉“间断发热、乏力10天,呼吸困难3天”。
患者10余天前无明显诱因出现发热,体温最高38.5℃,伴乏力、心悸,无畏寒、寒战,无流涕、咽痛、咳嗽、咳痰,无胸痛及呼吸困难,无肌肉酸痛、关节肿痛及皮疹。就诊于当地医院,查血常规白细胞略高,胸部计算机体层摄影(CT)提示“双肺炎症”(具体不详),予以美罗培南(具体剂量不详)抗感染及甲泼尼龙(40 mg/d)抗炎治疗,用药2日后患者体温降至正常,乏力症状明显好转。7天前停用甲泼尼龙,继续美罗培南治疗。
4天前患者再次出现发热,体温最高38.5℃,伴乏力、纳差及活动后气短,调整治疗方案为奥玛环素联合地塞米松(剂量不详)、丙种球蛋白及鼻导管吸氧治疗,每日最高体温仍波动于38.0℃左右,余症状无明显好转。复查胸部CT较前进展,遂行支气管镜检查,支气管肺泡灌洗液(BALF)二代测序(NGS)提示流感嗜血杆菌,序列数83669。3日前治疗方案调整为头孢哌酮钠舒巴坦钠、甲泼尼龙(80 mg/d),患者体温恢复正常,但呼吸困难及乏力较前加重,稍活动即出现喘憋,遂就诊于我院急诊,复查血常规白细胞10.65×109/L,胸部CT双肺多发胸膜下磨玻璃实变影,可见支气管充气征,下肺为著。为进一步诊治收入院。
10余年前行冠状动脉造影提示冠状动脉粥样硬化性心脏病,未行经皮冠状动脉介入治疗(PCI),长期口服阿托伐他汀。
否认加湿器使用史,否认鸟类、禽类接触史,否认烟酒嗜好。否认家族遗传病史。
体温36.5℃,脉搏82次/分,呼吸23次/分,血压147/92 mmHg。神清,双下肺可闻及少量吸气相湿啰音,无胸膜摩擦音。心界不大,心音有力,A2>P2 , 心律齐,各瓣膜听诊区未闻及杂音,未闻及心脏附加音,腹软,无压痛及反跳痛,肠鸣音正常,4次/分。双下肢轻度凹陷性水肿。
血常规示白细胞 10.65×109/L↑,红细胞 3.44×1012/L↓,血红蛋白 104 g/L↓,血小板 273×109/L;中性粒细胞百分比83.3%,淋巴细胞百分比6.9%;
红细胞沉降率85 mm/hr↑;降钙素原0.102 ng/ml;铁蛋白 1532 ng/ml↑;
血气分析(鼻导管吸氧5 L/min)示PH 7.42,PO2 84.6 mmHg,PCO2 37.6 mmHg,乳酸1.3 mmol/L,HCO3- 24.5 mmol/L,氧合指数206 mmHg;
生化组合示丙氨酸氨基转移酶 320 U/L↑,白蛋白 30.2 g/L↓,碱性磷酸酶 164 U/L↑,天门冬氨酸氨基转移酶 156 U/L↑,肌酸激酶 32 U/L,乳酸脱氢酶 439 U/L↑,钠 133.4 mmol/L↓,快速肌酐(酶法) 50 μmol/L↓;
肌钙蛋白T 0.024 ng/ml,N末端脑钠肽前体2154 pg/ml↑;D-二聚体定量 4.36 μg/ml↑;
(1,3)-β-D葡聚糖(G)试验>600 pg/ml(阳性);半乳甘露聚糖(GM)试验阴性;结核感染T细胞斑点(T-SPOT)试验阴性。
入院时胸部CT见图1。
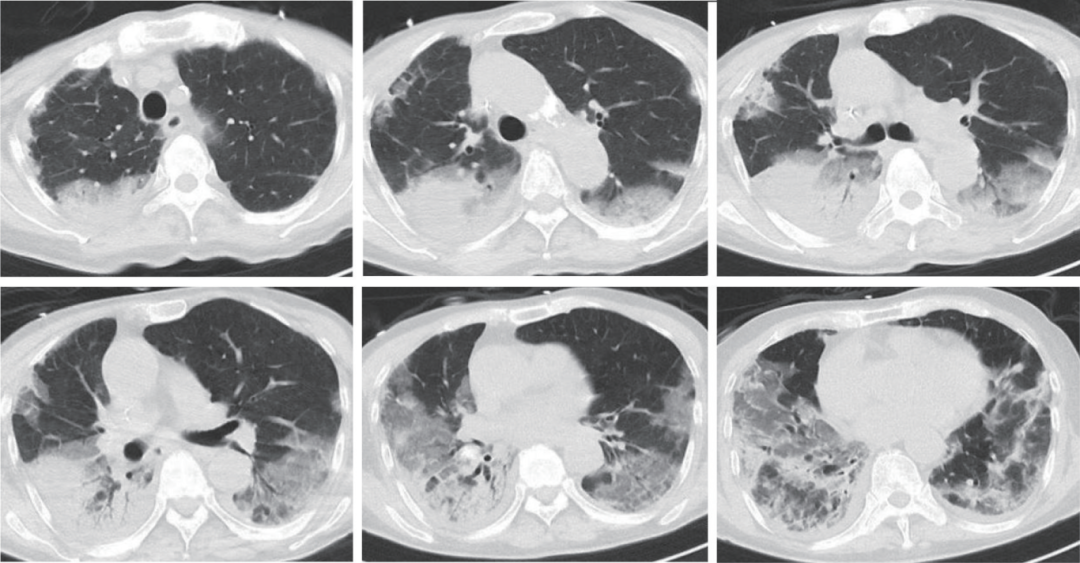
图1 2025年8月5日胸部CT
双肺多发胸膜下磨玻璃影及实变影,可见反晕征及支气管充气征
1.肺炎; 2. 呼吸衰竭,I型 ;3. 贫血,轻度;4. 肝功能异常;5. 冠状动脉粥样硬化性心脏病。
血常规示白细胞 7.85×109/L,红细胞 3.44×1012/L↓,血红蛋白 106 g/L↓,血小板 262×109/L;中性粒细胞百分比93.3%,淋巴细胞百分比7.8%;降钙素原 0.112 ng/ml,C反应蛋白2.5 mg/L↑;血液病原体测序靶向(t)NGS阴性;尿常规、粪便常规+隐血试验未见异常。
抗核抗体(ANA)谱示斑点胞浆型1:80,抗着丝点抗体(+),抗线粒体抗体M2(++),余阴性;抗中心粒细胞胞质抗体(ANCA)、风湿三项、抗磷脂综合征抗体阴性;免疫球蛋白(Ig)七项示IgG 40 g/L↑,IgE 436 IU/ml↑。
肿瘤标志物示细胞角蛋白19片段(CYFRA21-1) 20 ng/ml↑,神经元特异性烯醇化酶 18.2 ng/ml↑,癌胚抗原 5.51 ng/ml↑,糖类抗原19-9 48.7 U/ml↑。
心脏超声示二尖瓣反流(轻度),主动脉瓣反流(轻度),三尖瓣反流(轻度),肺动脉收缩压(PASP) 34 mmHg,左心室射血分数(LVEF) 67%,下腔静脉内径及呼吸变化率正常。
双下肢静脉血管彩色多普勒超声示双侧小腿肌间静脉血栓形成。
消化道、泌尿系超声示肝多发囊肿,余未见异常。
患者老年男性,急性病程,症状表现为发热、乏力、呼吸困难。查体发现双肺底湿啰音。入院前血常规提示白细胞总数>10×109/L。胸部CT表现为双肺实变、磨玻璃影,双下肺、胸膜下为著,伴支气管充气征,支气管肺泡灌洗液NGS提示流感嗜血杆菌。初步考虑社区获得性肺炎,流感嗜血杆菌感染可能性大。但患者无明显咳嗽、咳痰症状,外院抗生素已覆盖流感嗜血杆菌,但经验性抗感染治疗后无好转,复查胸部CT较前进展,此外影像学不完全符合叶段分布实变影,不支持细菌性肺炎影像学典型改变,更倾向于间质性肺炎中机化性肺炎的特点。故需要考虑间质性肺炎可能,病因有以下5方面。
感染 多为病毒感染,可导致间质性肺炎,虽患者BALF NGS提示感嗜血杆菌,但未见新型冠状病毒、甲型流感或乙型流感等病毒感染证据。故无支持证据。
环境及职业接触 患者退休,无加湿器使用,无特殊粉尘接触,无药物治疗相关接触,此原因导致间质性肺炎可能性小。
结缔组织病相关间质性肺病(CTD-ILD) 患者影像学似机化性肺炎,ANA 1∶80,抗着丝点抗体(+),抗线粒体抗体M2亚型(+),SCL-70(+),须考虑CTD-ILD。但患者无口干眼干、关节肿痛、皮疹、雷诺现象,查体未见技工手、皮疹、Gottron征。风湿免疫科会诊意见:无结缔组织病症状、体征,不支持CTD-ILD,建议行甲周微循环、泪膜破碎时间、唾液流率检查。
具有自身免疫特征的间质性肺炎(IPAF) 患者有间质性肺炎,但临床表现及自身抗体诊断IPAF依据不充足,不支持IPAF诊断。
肿瘤性疾病 一些血液系统疾病及实体瘤肺部受累或转移可表现类似机化性肺炎表现,或继发免疫反应导致间质性肺炎,患者高龄、多项肿瘤标志物异常,须鉴别。
为进一步明确病因,予患者气管插管及有创机械通气后,行气管镜检查及支气管肺泡灌洗+冷冻肺活检。
BALF示细胞计数 7×104/L↓,巨噬细胞百分比 26.6(%)↓,淋巴细胞百分比 32.5(%)↑,中性粒细胞百分比 39.7(%)↑,嗜酸性粒细胞百分比 1.3(%)↑;BALF tNGS示流感嗜血杆菌(特异序列数114),黄曲霉(特异序列数24);BALF GM试验、真菌三项、流式细胞学检查阴性。
冷冻肺活检病理 送检肺组织及支气管组织,大部分区域肺泡结构尚存,间质炭沫沉积伴少量散在淋巴细胞渗出,部分区域肺泡间隔略增宽,个别肺泡上皮细胞核增大,偶见多核细胞,考虑为肺泡上皮反应性改变,辅助检查未见明确病原体,请结合临床除外病毒感染或损伤后上皮反应性改变。免疫组化结果:甲状腺转录因子(TTF)-1(肺泡上皮+),清道夫受体富半胱氨酸1型蛋白M130(CD163)(组织细胞+),巨细胞病毒(-)。特殊染色结果示过碘酸-雪夫反应(PAS)(-),过碘酸六胺银染色法(PASM)(-)。
微循环图像分析 甲襞微循环检查大致正常,管袢数量及形态尚可,其余未见明显异常。
唾液流率 5 ml/15 min(正常)。
泪膜破裂时间 双眼6 s,未见明显点染(首次破裂≤5 s为干眼)。
风湿免疫科会诊意见暂不考虑CTD-ILD。综上,除外其他原因,临床仍考虑间质性肺炎,机化性肺炎可能性大,继续甲泼尼龙80 mg qd×7天,患者体温正常,呼吸困难好转,氧合指数逐渐改善,并停止吸氧。后续贯甲泼尼龙60 mg qd×3天、40 mg×7天并逐渐减量,治疗2周时复查肺CT(图2),双肺磨玻璃影及实变影较前有所吸收,患者出院。出院后泼尼松40 mg qd,2周后逐渐减量。
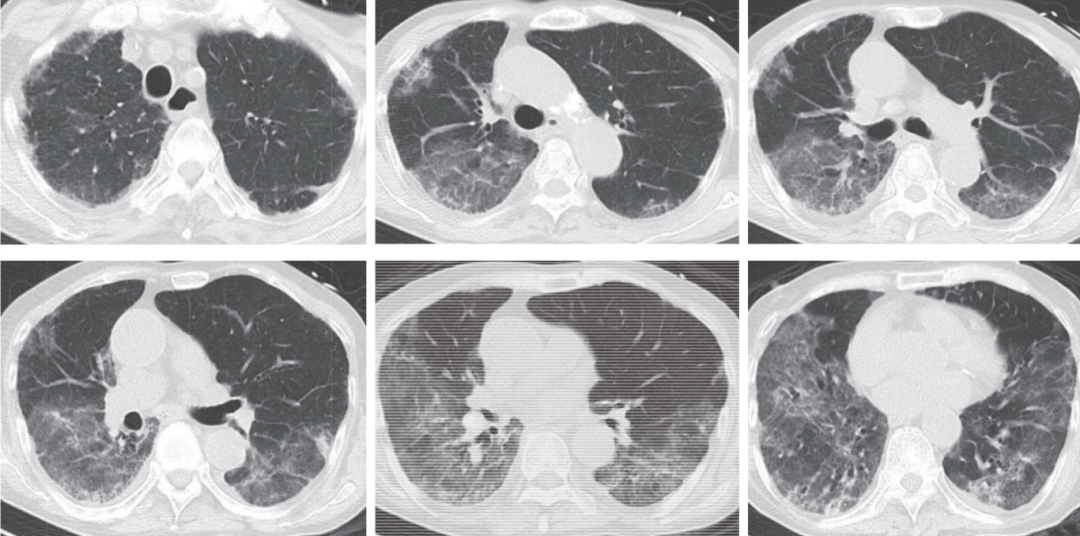
图2 2025年8月18日胸部CT
双肺多发胸膜下磨玻璃影及实变影较前吸收
出院后继续随访,1个月复查胸部CT示双肺病变较前进一步吸收(图3);出院后3个月后复查胸部CT示病变较前进展(图4)。
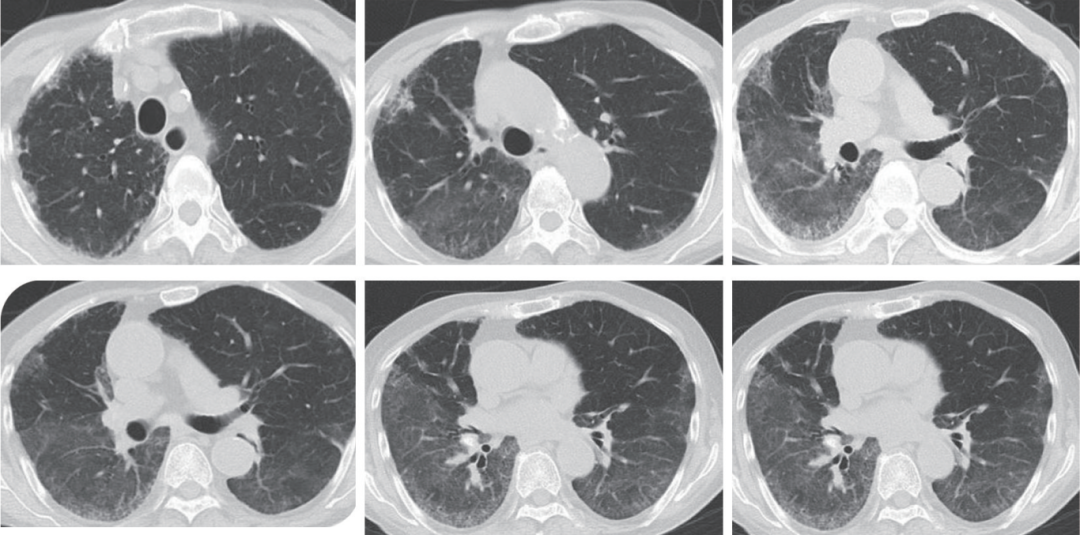
图3 2025年9月24日胸部CT
双肺多发胸膜下磨玻璃影及实变影较前吸收
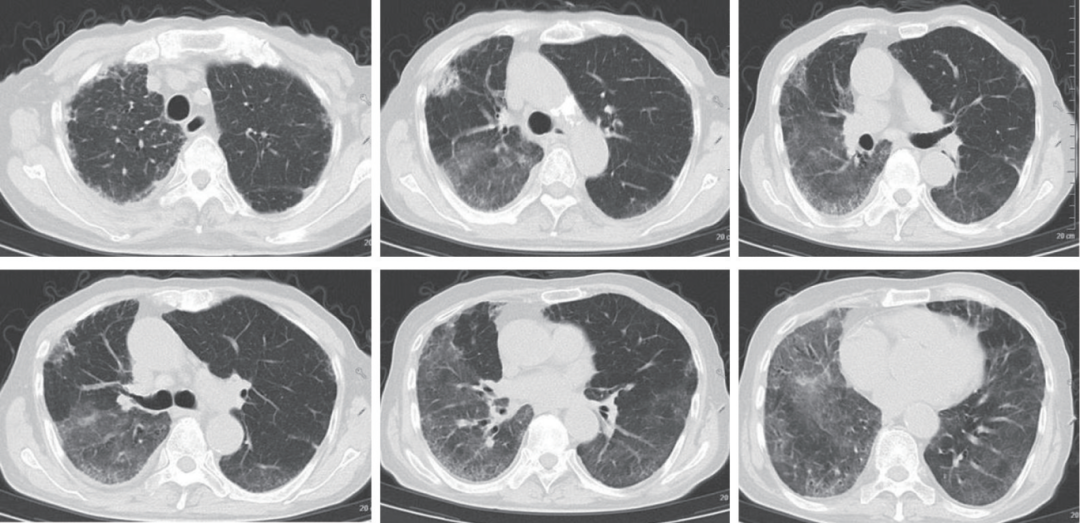
图4 2025年11月17日胸部CT
双肺胸膜下磨玻璃影较前增多,部分变实
复查抗核抗体斑点型1∶80、抗SCL-70抗体强阳性(+++)、抗线粒体抗体M2亚型弱阳性(+),就诊于风湿免疫科,最终临床诊断为IPAF,在口服泼尼松的基础上,联合吗替麦考酚酯治疗。
2015年,欧洲呼吸学会(ERS)和美国胸科学会(ATS)联合提出 IPAF这一概念,旨在描述一类具有自身免疫特征但不符合明确结缔组织病(CTD)诊断标准的间质性肺炎患者。诊断标准为存在间质性肺炎[通过高分辨(HR)CT 或外科肺活检]且排除其他病因、不符合规定的结缔组织病标准。IPAF标准主要围绕三个方面:A临床表现,即肺外临床特征;B血清学表现,即特异性自身抗体;C形态学表现,即肺部生理学、胸部影像学和组织病理学特征。患者必须符合至少具有2个表现中的不少于1个特征才能达到IPAF的标准。
临床表现 远端手指皮肤裂纹(例如“技工手”)、远端指尖皮肤溃疡、炎性关节炎或多关节晨僵≥60 分钟、手掌或指腹毛细血管扩张症、雷诺现象、不明原因的手指浮肿、不明原因的手指背侧的固定性皮疹(Gottron’s征)。
血清学表现 ANA 阳性>1∶320,弥漫、斑点、均质或 ANA 核仁型(任何滴度)或 ANA 着丝点型(任何滴度)、类风湿因子(RF)>2倍正常值上限,抗环瓜氨酸肽抗体(CCP)、抗双链脱氧核糖核酸(dsDNA)、抗干燥综合征抗原A(SSA)、抗干燥综合征抗原A(SSB)、抗核糖核蛋白(RNP)、抗 Sm、抗硬皮病70(SCL-70)、抗转运核糖核苷酸(tRNA)合成酶、抗多发性肌炎-硬皮病(PM-Scl)、抗黑色素瘤分化相关基因(MDA)-5等抗体阳性。
形态学表现① HRCT提示放射学如下类型:非特异性间质性肺炎(NSIP)、机化性肺炎(OP)、NSIP叠OP及淋巴细胞间质性肺炎(LIP);② 肺活检组织病理学提示如下类型——NSIP、OP、NSIP重叠OP、LIP或间质淋巴细胞的浸润伴有生发中心形成,弥漫性淋巴浆细胞浸润(伴或不伴淋巴滤泡增生);③ 多浆膜腔受累(除了间质性肺炎之外):无法解释的胸腔积液或胸膜增厚,无法解释的心包积液或心包增厚,无法解释的内在气道疾病(intrinsic airway disease)(通过肺功能、影像或病理证实),无法解释的肺血管病变。
本例患者影像学具备OP的特点,但未达到明确结缔组织病(CTD)诊断标准,抗SCL-70(+++),符合IPAF诊断标准。IPAF的治疗参照CTD-ILD方案,醋酸泼尼松0.5~1 mg/(kg·d),联合免疫抑制剂吗替麦考酚酯、环磷酰胺等。
文献显示,IPAF在女性发病率高,占比58%~71%,不吸烟者占50%以上,自身抗体中ANA阳性率最高,为55%~88%,影像学特点以NSIP最常见,为57%~63%;其次是OP占22%,UIP为18%左右。IPAF患者的年龄较大可被视为预后不良的独立因素,普通型间质性肺炎(UIP)样改变及ANA滴度≥1∶320两个因素与不良结局风险增加相关。一项研究对 68 例间质性肺病且自身抗体阳性的患者进行了 11 年前瞻性随访,发现其中 13 例(19%)最终发展为可分类的 CTD。回顾性研究126例CTD-ILD患者和147例IPAF患者进行比较,CTD-ILD组出现肺外症状的患者比例高于IPAF组(P<0.05),用力肺活量(FVC)和一氧化碳弥散量(DLCO)在IPAF患者中高于CTD-ILD患者。IPAF表现出与CTD-ILD相似的自身抗体阳性和CT影像学表现,且IPAF患者的肺功能在接受免疫抑制治疗后有所改善,这表明即使IPAF无肺外症状,早期联合激素及免疫抑制治疗可使患者获益。
本例患者是一例高龄老年男性,非IPAF好发人群,且发病呈急性病程,发病时临床表现不典型,自身免疫抗体未完全展现,诊断困难。在病情进展,出现威胁生命的呼吸衰竭情况下,积极创造机会进行肺泡灌洗液检测以及肺活检,除外其他疾病,坚定治疗信心,继续激素治疗方案,成功挽救患者生命,出院后仍积极随访患者症状、影像及自身免疫抗体,发现患者间质性肺炎的潜在病因——IPAF,最终明确诊断并修正治疗方案。
本栏目与北京大学第三医院呼吸与危重症医学科合作
特约栏目主编 孙永昌
特约编委 梁瀛
每季度1期,敬请关注!
查看更多