查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





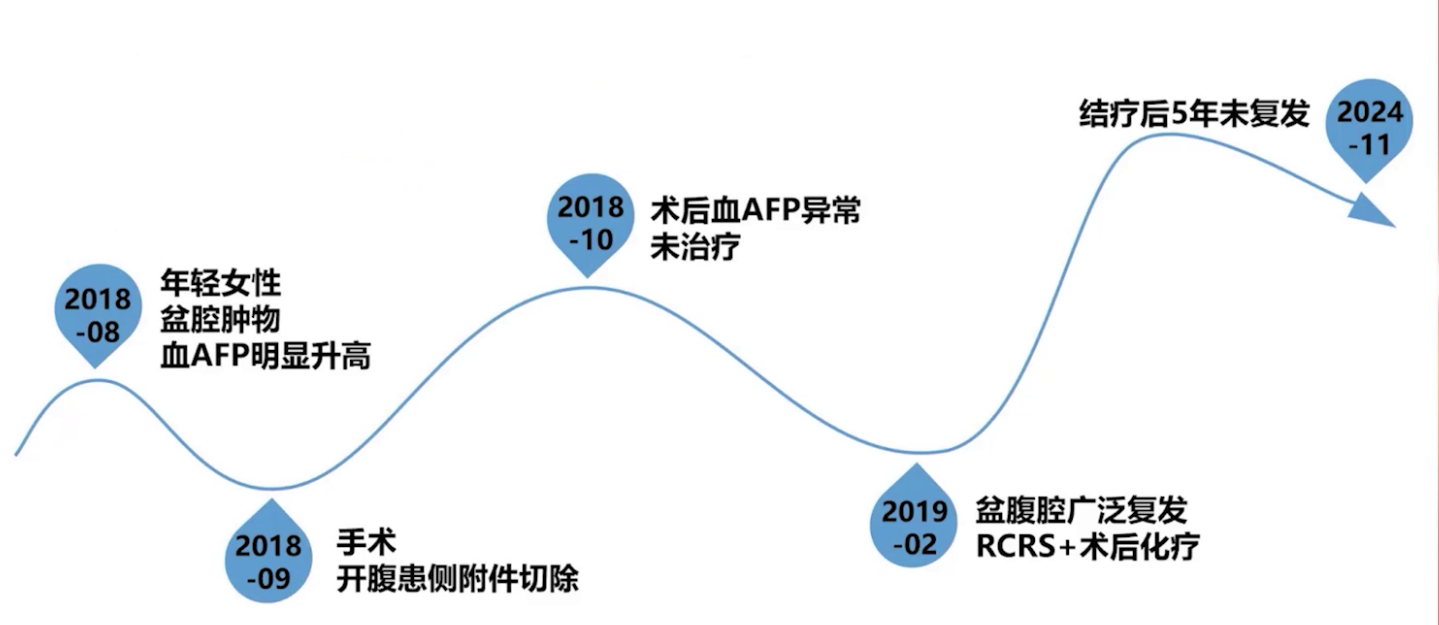
17岁青年女性,主诉2018年9月体检发现“盆腔包块”。
2018年9月7日外院行开腹左附件切除+右卵巢囊肿剥除+大网膜切除+盆腔粘连分解术。术中见:探查盆腹腔未见异常,腹膜光滑,大网膜光滑;肿物来自左侧卵巢,包膜完整。术后病理:左卵巢卵黄囊瘤,右卵巢黄体囊肿。腹腔冲洗液未见异常脱落细胞。术后诊断:左卵巢卵黄囊瘤Ⅰa期。术后未予辅助治疗。
2019年2月就诊我院门诊。
14岁月经初潮,月经规律,5/30天。
未婚,G0P0,有性生活史。
父亲脑出血去世,否认肿瘤家族史。
查体:双侧腹股沟区及左中腹部可触及肿物,余无特殊。
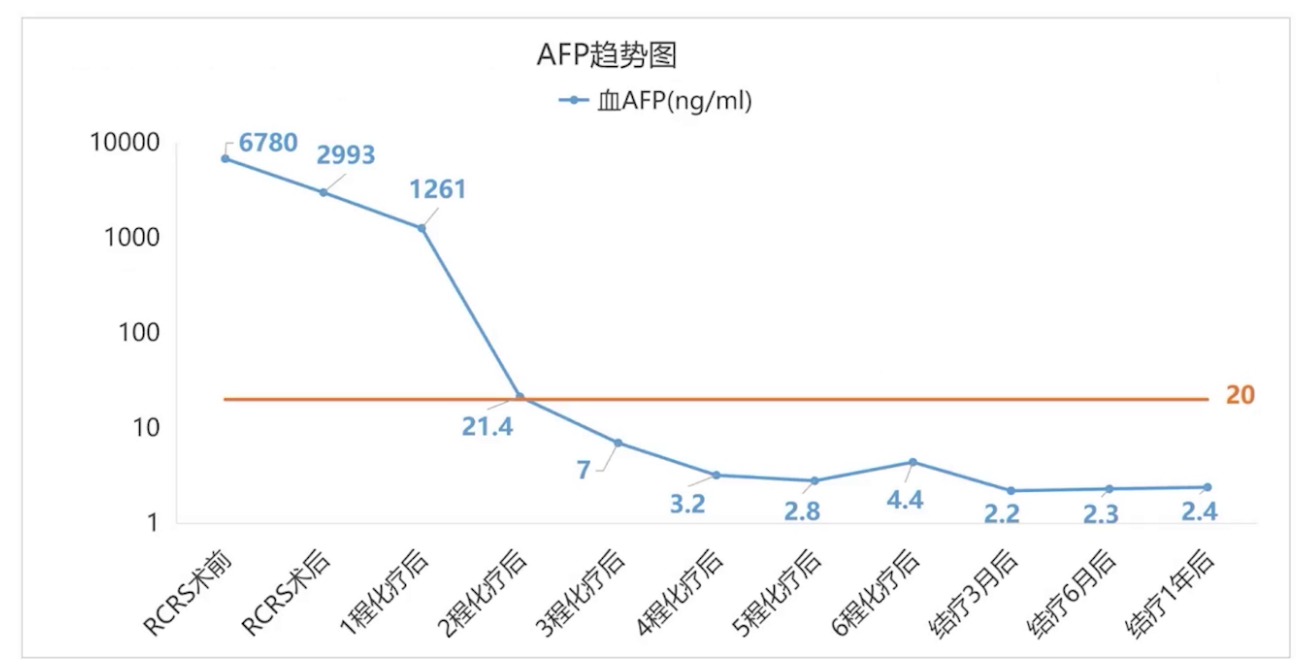
实验室检查:(外院)术前血AFP>1210ng/ml(0-7ng/ml)↑;术后1月(2018-10)血AFP 56.39ng/ml(0-7ng/ml)↑;2018-12复查血AFP 911.5ng/ml(0-7ng/ml)↑。(本院)2019年2月血AFP 6780.0ng/ml(0-20ng/ml)↑。
2018年12月腹部CT(外院):腹膜后囊实性占位3.2cm。
妇科超声:宫内早孕,妊娠囊2.7cm×2.6cm×1.9cm,胎芽1.2cm,可见胎心搏动;盆腔积液。
PET/CT:肝左状叶、肝右后叶旁、中腹部盆腔偏左侧、盆腔内、盆底子宫后方双侧代谢增高灶,考虑转移灶;腹盆腔积液;右肺中上叶、左肺上叶多发微小结节,未见明显代谢增高,性质待定;双侧鼻咽深部代谢增高、双侧扁桃体代谢升高,考虑炎性病变;中央骨髓代谢不均匀增高,建议随诊;颈、胸、腹部和盆腔其他部位未见明确代谢异常增高病灶。
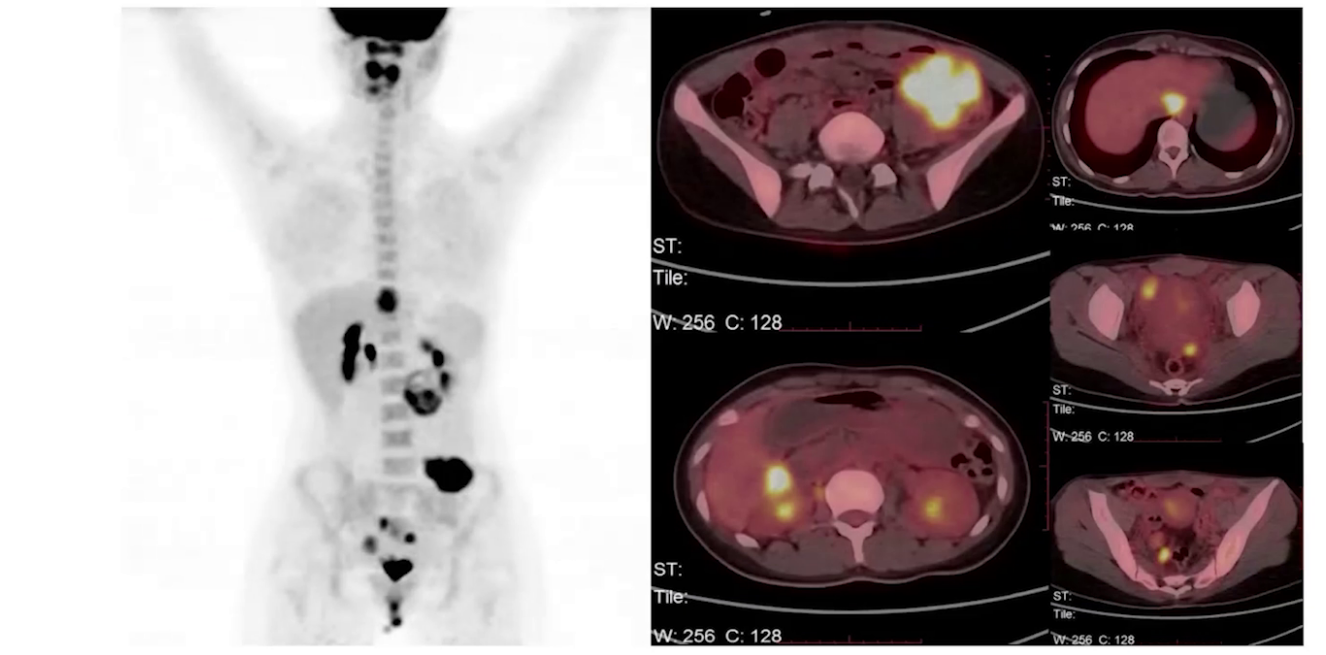
1、左侧卵巢卵黄囊瘤术后复发腹盆腔多发病灶;2、孕9周2天,G1P0;3、开腹左附件切除+右卵巢囊肿剥除+大网膜切除术史
向患者及家属交代病情及风险后,患者签字放弃妊娠要求手术。
2019年2月18日,行人工流产术、剖腹探查及再次肿瘤细胞减灭术,包括左侧卵巢动静脉高位切除及盆腹腔病灶切除。手术做到R1切除,残留病灶主要位于腹膜表面及直肠前壁少许。术后病理:卵黄囊瘤,累及(腹壁肿物、直肠前壁、右卵巢表面、左侧输尿管旁、乙状结肠系膜、胆囊后方、左肝下肿物);(宫腔刮出物)退变的早期绒毛及蜕膜组织;淋巴结转移性肿瘤(肠系膜下A0/4,左侧腹主A旁1/1)。
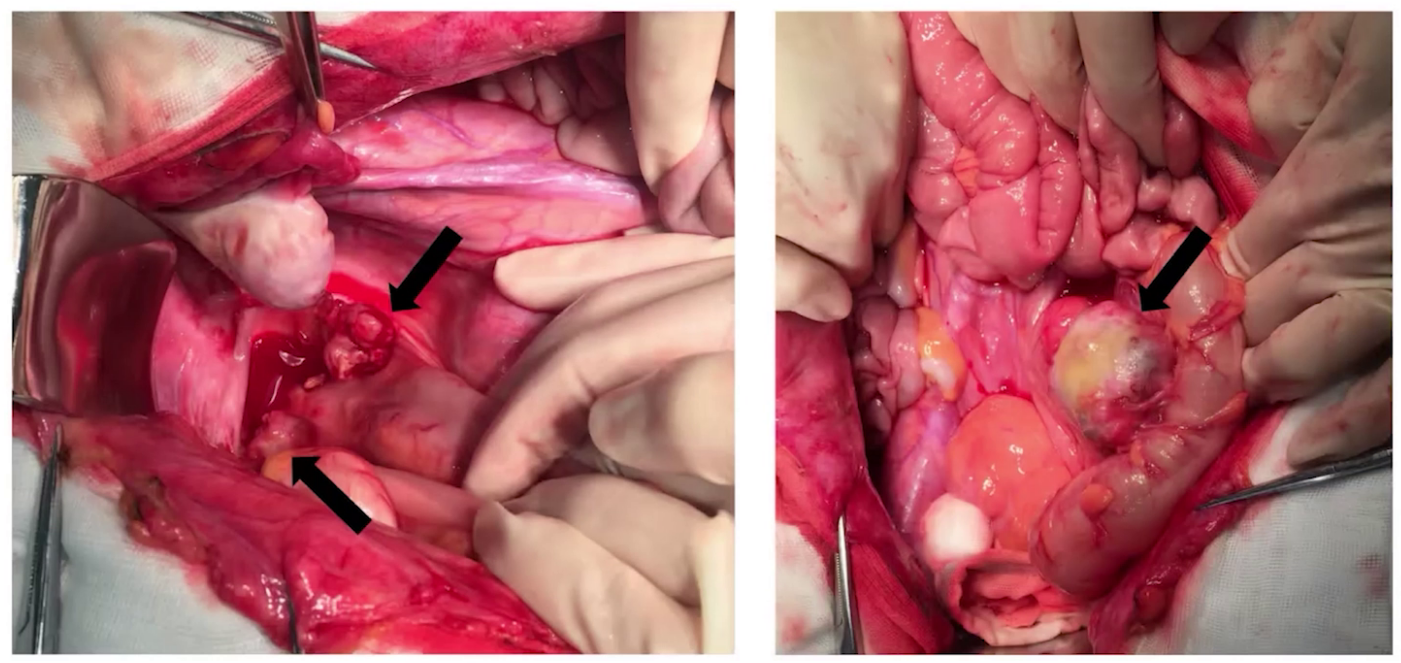
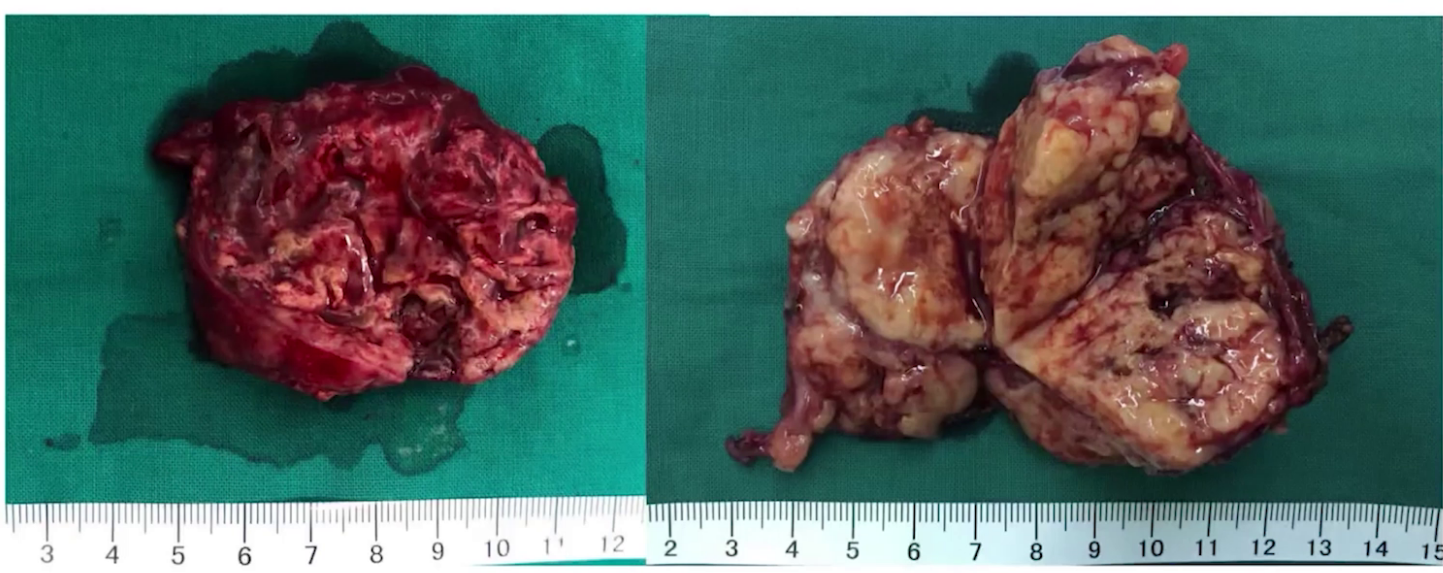
术后4天开始采用标准PEB方案化疗,共6疗程,化疗主要副反应为血液系统和消化系统的Ⅲ度骨髓抑制、恶心呕吐,经对症治疗后好转。
化疗3疗程后血AFP降至正常,巩固化疗3疗程。化疗结束后3个月月经自然复潮且规律,化疗结束2年后自然受孕并足月剖宫产分娩一男活婴,化疗结束5年定期随访无复发征象。
查看更多
专家点评
本病例为卵巢卵黄囊瘤术后广泛复发患者,其初次手术后未进行规范化疗,导致短期内出现了广泛复发。
卵巢生殖细胞肿瘤是妇科恶性肿瘤中极具特殊性的一类,主要发生于40岁以下年轻女性,占青少年卵巢肿瘤的80%;多数起源于单侧卵巢,对侧卵巢多正常;化疗敏感性极高,尤其是内胚窦瘤(卵黄囊瘤)、无性细胞瘤、未成熟畸胎瘤、绒癌等亚型,对化疗反应良好;规范治疗下治愈率可达90%以上,但若初次治疗不规范,易导致复发及化疗耐药,耐药后再次获完全缓解的概率仅20%-30%,预后极差。
根据中国卵巢生殖细胞肿瘤专家共识,对于此类患者应掌握四大核心诊疗原则。
(1)年轻女性出现盆腔肿瘤时,需优先警惕生殖细胞肿瘤可能,重视术前肿瘤标志物检测与影像学评估,避免漏诊。
(2)手术严格遵循无瘤原则,避免术中肿瘤破裂导致医源性播散;对于高度怀疑恶性生殖细胞肿瘤的患者,优先选择单侧附件切除,保留对侧卵巢及子宫以保留生育功能;手术方式需在微创与开腹间合理选择,确保肿瘤完整取出。
(3)除Ⅰ期无性细胞瘤、Ⅰ期Ⅰ级未成熟畸胎瘤可豁免化疗外,其余亚型术后必须进行足量、足疗程化疗,且需及时开展,这是预防复发的关键。
(4)术后需长期随访,鼓励遵循指南规范诊疗,对于复杂病例可开展多学科讨论或转诊,避免因不规范治疗导致耐药与不良预后。