查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





91岁老年女性,因发热一天、呕吐后气急4小时入院。
发病前一天无诱因发热,体温最高达38.2℃,自行服药后好转。次日再次出现痰多、气急、恶心呕吐,随后气急加重致呼吸困难、意识模糊,家属送医。
患者既往有高血压病史,规律服药,血压控制尚可。
体温38℃,脉搏细速,血压低,处于休克状态,伴意识障碍,血氧饱和度难测,紧急气管插管,采用PC模式压力控制的辅助机械通气,给予高浓度吸氧及较高PEEP参数。肺部听诊两肺呼吸音增粗,有细小湿啰音,双下肺呼吸音弱,心律不齐,腹部查体无明显阳性体征。
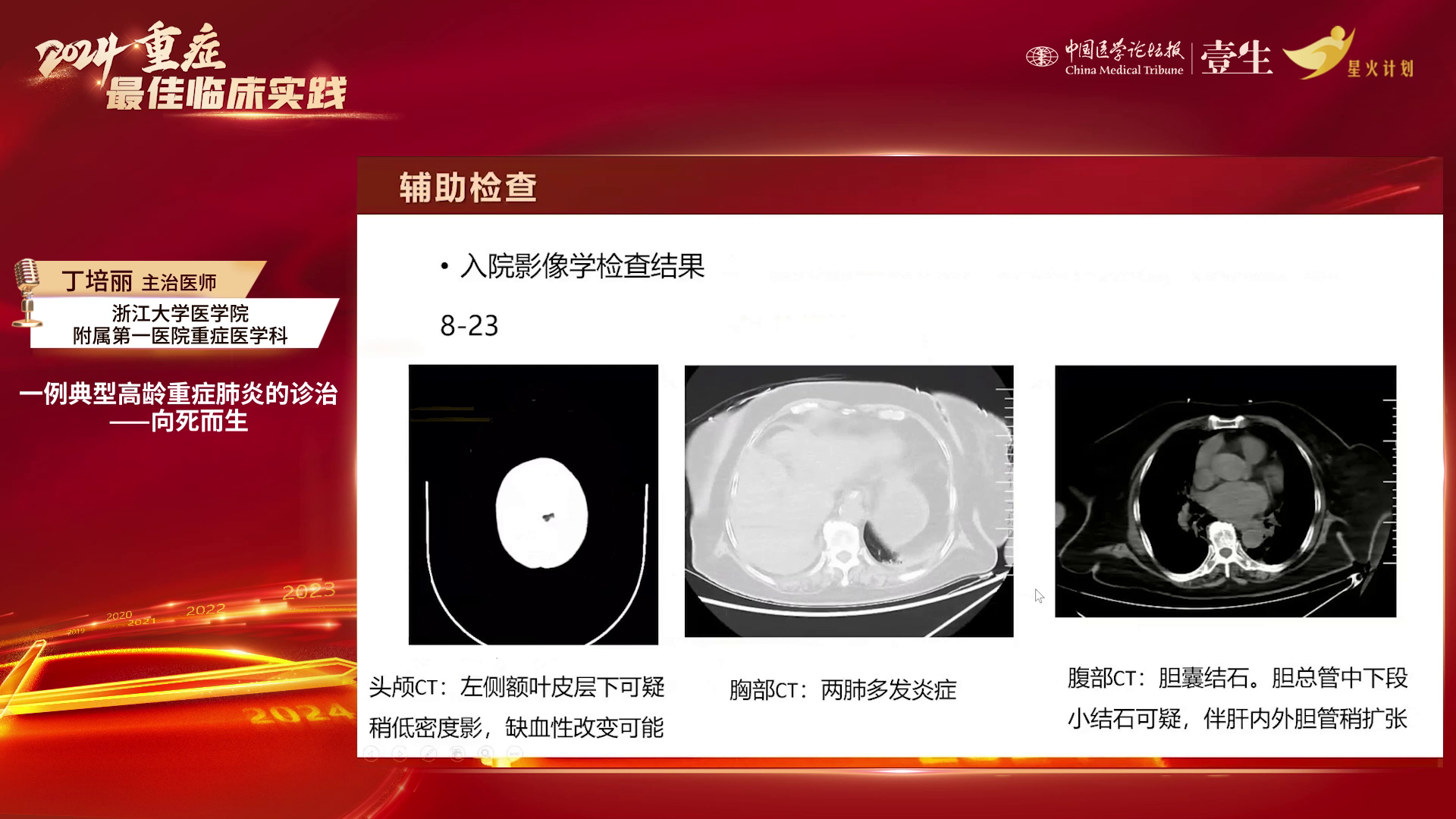


重症肺炎(考虑甲流诱导),合并脓毒症休克、严重ARDS及多脏器功能损害,同时因D - 二聚体显著升高,不能排除肺栓塞可能。
鉴别诊断
1) COPD:COPD患者常有多年病史及急性加重期,表现为呼吸困难、气急、痰量多。该患者缺乏COPD基础病史,肺部CT未见肺气肿征象,可排除。
2) 心源性肺水肿:通常由左室收缩功能障碍导致,表现为突发呼吸困难、湿啰音加重。但此患者胸部CT显示双下肺炎症实变,非心源性肺水肿典型的肺门蝶翼状渗出影,心脏超声提示心脏收缩功能尚可,肺部听诊湿啰音分布局限,故可排除。
3) 肺栓塞:常表现为突发性呼吸困难,部分患者有胸痛咯血。该患者为高龄女性,活动量少,D-二聚体明显升高,虽脓毒性休克可致D-二聚体升高,但该患者升高程度无法完全排除肺栓塞,需CTPA检查确诊。当晚影像学检查显示两侧肺门充盈欠佳,有局部双肺栓塞可能,但因患者配合度差,肺栓塞为可疑诊断。
4) 急性梗阻性化脓性胆管炎:患者有恶心呕吐、发热,腹部CT显示胆道结石及胆管扩张,但腹部体征软,无腹痛腹泻,肝酶胆红素正常,可排除。
治疗过程
1) 抗病毒抗感染治疗:明确甲流感染,给予奥司他韦抗病毒;考虑脓毒性休克可能继发细菌或其他病原体感染,给予广谱抗生素抢救性治疗。
2) 呼吸循环支持:患者血压低,在充分液体复苏基础上,使用去甲肾上腺素和肾上腺素联合升压,一度去甲肾上腺素泵速达0.2 μg/kg/min。后续加用多巴酚丁胺维持循环。因循环和呼吸功能恶化,出现呼吸心跳骤停,经两分钟心肺复苏后恢复。首日因血流动力学不稳定未行俯卧位通气,次日循环好转但氧合指数仍<100,于24号晚给予俯卧位通气至27号暂停,期间氧合指数明显改善,28号终止。同时,每日进行支气管镜痰液引流,给予全方位呼吸支持。
3) 其他器官功能支持:因急性肾损伤无尿,给予CRRT支持;因不能排除肺栓塞且无抗凝禁忌,给予低分子肝素抗凝治疗。
4) 抗感染方案调整:24号肺泡灌洗,25号结果显示甲流序列数高,背景菌中有产气荚膜梭菌,考虑其致死率高且患者血流动力学不稳定,前四天联用美罗培南和万古霉素,27号血液循环改善后调整为哌拉西林他唑巴坦。9月6日因导管相关因素出现体温、循环及感染指标反跳,经验性改为美罗培南。
5) 康复治疗:终止俯卧位通气后,早期康复治疗立即介入。自28日起,实施镇静药物撤离,唤醒患者,进行呼吸锻炼,随着肌力恢复推进康复,包括肢体活动、床上带管坐起、床边带管坐起,联合康复科治疗及膈肌电刺激辅助支持。9月9日成功脱机拔管,后续继续康复治疗,9月16日转出监护室。
查看更多
专家点评
重点治疗策略分析
1. 俯卧位通气
• 实施现状与指征:指南强烈推荐用于中重度ARDS(氧合指数<150 mmHg),但全球实施率不足20%。我国低于10%,需积极提高。
• 操作要点:需团队(至少5人)明确分工,协同完成180度翻转。重点确保气管插管及各类管路安全,妥善固定。对于ECMO等特殊装置患者,翻转前需二次核查。
• 治疗作用与机制:通过改变重力影响,促进背侧肺泡复张、改善通气/血流比例,从而纠正低氧血症与高碳酸血症,同时利于实施肺保护性通气策略。
• 疗效评估与撤离:有效指标为氧合指数提升>20%或PaCO₂下降>2 mmHg。良好撤离指征为氧合指数持续>150 mmHg超过6小时;反之,若病情无改善、出现循环不稳定、严重心律失常或腹高压等,应考虑中止。
2. 早期康复治疗
既往重视不足,现有高级别证据表明早期康复能使患者显著获益。研究证实,早期中断镇静并联合物理治疗,可缩短谵妄时间、机械通气时间及住院时间,降低ICU获得性肌无力发生率,改善功能结局。具体措施包括:镇静镇痛暂停后的呼吸锻炼、被动关节活动、床上脚踏车、循序渐进至坐起、站立及辅助行走。对膈肌功能减弱者,可辅助膈肌电刺激。
小结
1. 高龄重症肺炎常合并脓毒症休克、多器官功能损伤等并发症,诊治复杂。
2. 迅速准确的诊断是启动正确集束化治疗的前提。
3. 治疗需多维度综合支持(抗感染、呼吸循环支持、器官功能维护),并动态调整方案。
4. 俯卧位通气与早期康复治疗是改善预后的关键措施,应严格把握指征,规范实施。