查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





51岁男性,因“头晕、行走不稳1年”就诊,症状进行性加重,夜间明显,自觉有踩棉花感。
近2年来患者出现双足麻木,长期口服“甲钴胺、维生素B1”,症状进行性加重。高血压病史2年。血糖偏高病史1年。吸烟30年,平均20支/日,否认嗜酒史、药物等嗜好。
神经系统查体:神清语晰,高级神经功能正常,颅神经(-),四肢肌力肌张力正常,指鼻试验、跟膝胫试验稳准,轮替试验灵敏,闭目难立征(+),肢体针刺痛觉、触觉、运动觉、位置觉正常,双下肢至髋部振动觉消失,四肢腱反射减弱,腹壁反射对称引出,双下肢病理征阴性,脑膜刺激征阴性。
患者表现为进行性步态不稳,定位诊断的第一步需要鉴别小脑、感觉及前庭性共济失调。
共济失调的分类
共济失调是指运动时动作笨拙而不协调。正常的随意运动是在大脑皮质、基底节、前庭系统、深感觉及小脑的共同参与下完成的。
☑ 小脑性共济失调:
小脑性共济失调表现为站立不稳,走路时步基加宽、左右摇摆、不能沿直线前进、蹒跚而行,又称醉汉步态。因协调运动障碍,患者不能顺利完成复杂而精细的动作,如穿衣、系扣、书写等。小脑性共济失调常伴有眼球震颤、肌张力减低和构音障碍(吟诗样或暴发样语言)。见于小脑血管病变、遗传变性疾病、小脑占位性病变等。
☑ 感觉性共济失调:
由于深感觉传导路的损害,产生关节位置觉、振动觉的障碍,导致患者出现站立不稳,行走时有踩棉花样感觉,视觉辅助可使症状减轻。故患者在黑暗处症状加重,睁眼时症状减轻,闭目难立征(Romberg sign)阳性。见于脊髓型遗传性共济失调、亚急性联合变性、脊髓痨和感觉神经病等。
☑前庭性共济失调:
由于前庭病变引起平衡障碍,表现为站立不稳,行走时向患侧倾斜,走直线不能。卧位时症状明显减轻,活动后症状加重,常伴有眩晕、呕吐等症状。见于链霉素中毒等。
☑ 额叶性共济失调:
由额叶或额桥小脑束损害,引起对侧肢体共济失调。表现为步态不稳,体位性平衡障碍,常伴有中枢性轻偏瘫、精神症状、强握及摸索等额叶损害的表现。临床上较少见。
共济运动的体格检查主要有:指鼻试验、跟膝胫试验、轮替试验、闭目难立征等。
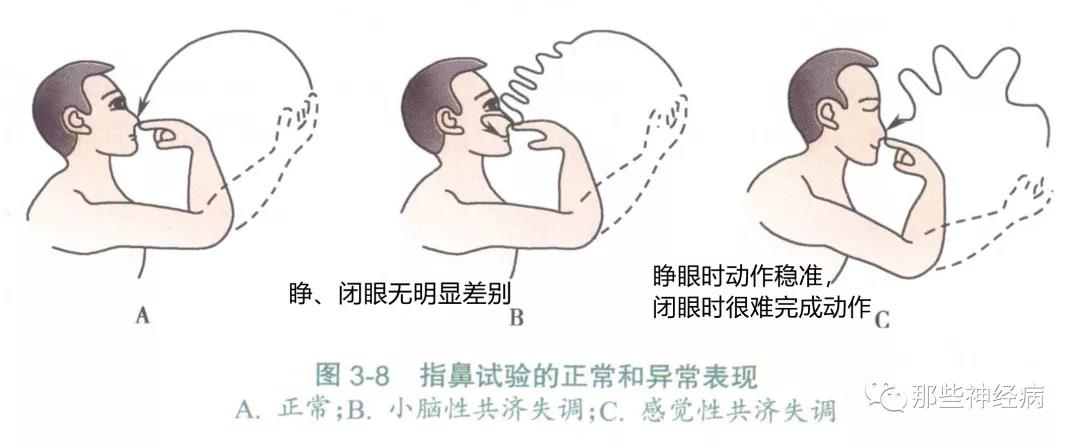
指鼻试验
嘱患者外展伸直一侧上肢,以示指尖触摸自己的鼻尖,先睁眼后闭眼重复相同动作。注意两侧上肢动作的比较。小脑半球病变时患侧指鼻不准,接近鼻尖时动作变慢,并可出现动作性震颤,睁、闭眼无明显差别。感觉性共济失调引起的指鼻不准在睁眼和闭眼时有很大差别,睁眼时动作较稳准,闭眼时很难完成动作。
跟膝胫试验
嘱患者仰卧,抬高一侧下肢,屈膝后将足跟置于对侧膝盖上,然后贴胫骨向下移动至踝部。小脑性共济失调患者抬腿和触膝时动作幅度大,不准确,贴胫骨下移时摇晃不稳。感觉性共济失调患者难以准确触及膝盖,下移时不能保持和胫骨的接触。
轮替试验
观察患者快速、往复动作的准确性和协调性:
①前臂的旋前和旋后,嘱患者用手掌和手背快速交替接触床面或桌面;
②伸指和握拳,快速交替进行。小脑性共济失调患者动作缓慢、节律不匀和不准确。
闭目难立征
嘱患者双足并拢直立,双手向前平伸,先睁眼后闭眼,观察其姿势平衡。感觉性共济失调患者表现睁眼时能保持稳定的站立姿势,而闭目后站立不稳,称Romberg征阳性。小脑性共济失调患者无论睁眼还是闭眼都站立不稳。一侧小脑病变或前庭病变时向患侧倾倒,小脑蚓部病变时向后倾倒。
该患者症状(头晕、行走不稳)+体征(闭目难立征阳性、双下肢至髋部振动觉消失),考虑感觉性共济失调。
感觉性共济失调
定位诊断
深感觉传导通路
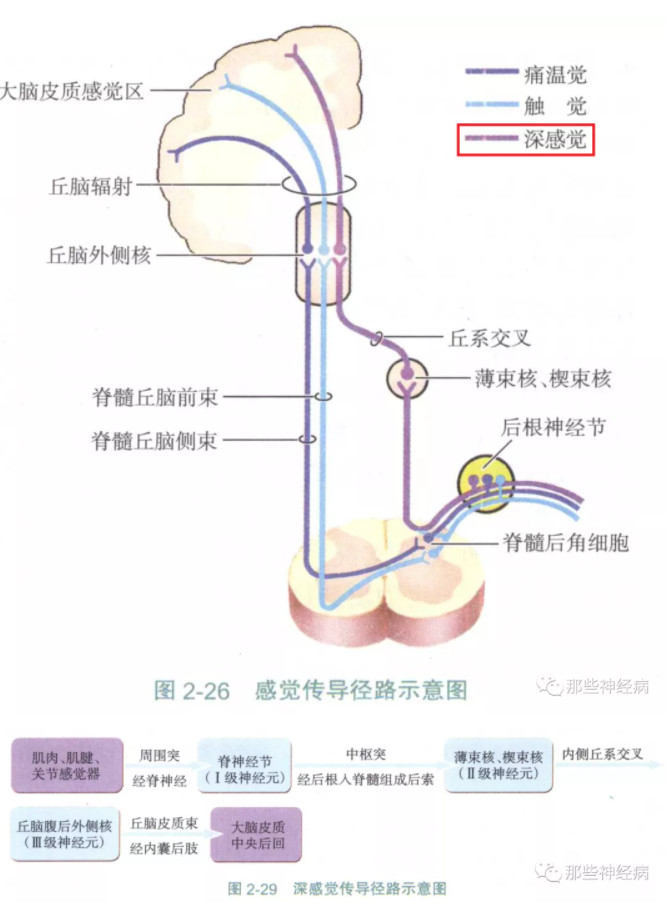
理论上,深感觉传导通路上的任何部位病变都可导致感觉性共济失调。因此,周围神经(深感觉传导纤维)、背(后)根神经节、脊髓后索、内侧丘系、丘脑或顶叶病变都可引起感觉性共济失调。
感觉性共济失调
定性诊断
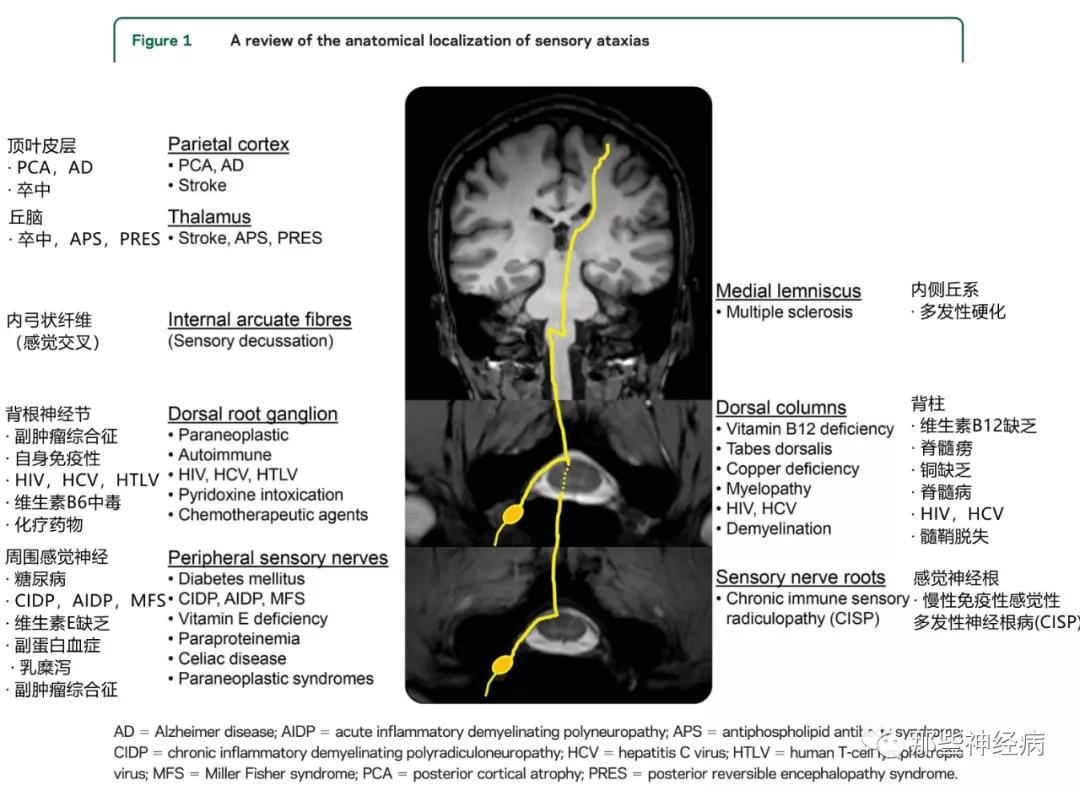
Abkur TM, et al. Neurology. 2017.
辅助检查
1
影像学检查
头+全脊柱MRI平扫:1.右侧额叶点状缺血灶,左侧侧脑室后角旁少许脱髓鞘改变;2.颈椎间盘变性,C3-4、C4-5、C5-6、C6-7椎间盘突出;3.胸椎轻度侧弯,T2-3椎间盘轻度突出。
胸椎及胸髓增强MRI扫描未见异常强化影。
头颈部CTA未见明显异常。
胸部CT未见明显异常。
2
电生理检查
① MCV:右正中神经、左尺神经、双胫神经运动传导速度减慢;左腓总神经运动传导波幅降低,传导速度正常
② SCV:左尺神经波幅降低,感觉传导速度正常;双腓浅神经、腓肠神经感觉传导速度正常
③ 双上肢体感诱发电位:正常
④ 双下肢体感诱发电位:双腘窝N9波幅降低
周围神经是由许多直径不同的神经纤维所组成的,神经纤维直径的不同,其传导速度也不同。而传导速度/潜伏期仅仅代表传导速度最快(即最早到达)的神经纤维,即大纤维(Aα纤维-传导运动-控制肌肉,Aα/β纤维-感觉纤维-振动觉、位置觉及触觉),因此神经传导速度检查中的MCV、SCV主要反映的运动纤维和深感觉纤维、触觉纤维。
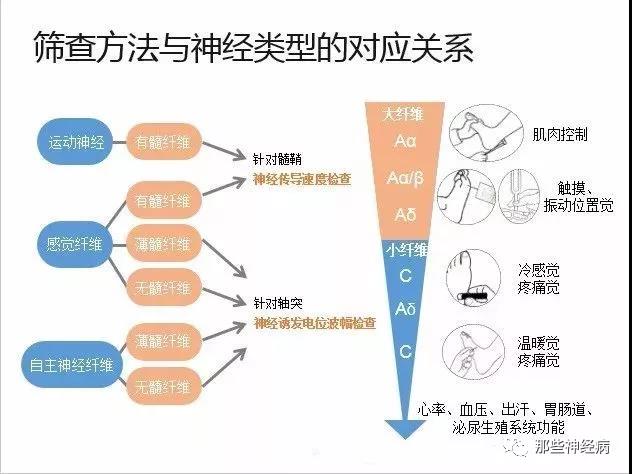
该患者双下肢感觉神经传导正常,可排除周围神经(深感觉纤维)病变介导的感觉性共济失调,考虑脊髓后索及以上深感觉传导通路病变,而头颈胸MRI未见明显异常,这就是神经科常见的“有病无像”的窘境。
3
实验室检查
血常规、肝肾功、电解质、血脂、空腹血糖、糖化血红蛋白、甲状腺功能、凝血功能、肿瘤标志物、血沉、ANCA、ANA谱、抗心磷脂抗体、β2糖蛋白1抗体、维生素B12浓度均正常,叶酸4.09 ng/ml↓(参考值5.21~20 ng/ml)同型半胱氨酸17.1 μmol/L↑(参考值4~15.4 μmol/L)。
人免疫缺陷病毒抗体(Anti-HIV):阴性。
血清:

脑脊液:
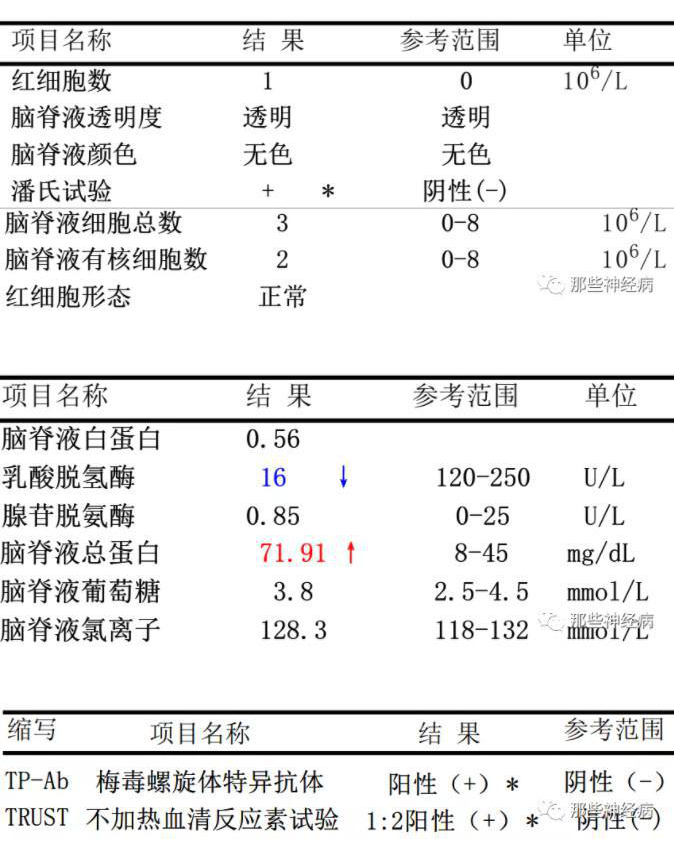
确诊为:神经梅毒(脊髓痨)。
神经梅毒
神经梅毒(neurosyphilis)是梅毒螺旋体侵袭中枢神经系统所致的慢性临床综合征,脑、脊髓、周围神经等均可受累,临床表现多变,主要与受累的责任病灶相关。既往研究认为神经梅毒为梅毒晚期的表现,而现研究表明神经梅毒可在初次感染后的任何时间出现。
神经梅毒依据病理改变可分为间质型神经梅毒和实质型神经梅毒。在临床工作中,典型的神经梅毒主要分为以下5类:无症状神经梅毒、梅毒性脑膜炎、血管型梅毒、脊髓痨、麻痹性痴呆。其他表现如梅毒性树胶肿、Erb氏梅毒性痉挛截瘫等少见。眼梅毒及耳梅毒同时也包括在神经梅毒范围内。早期神经梅毒包括梅毒性脑膜炎和血管型梅毒,晚期神经梅毒包括麻痹性痴呆、脊髓痨等。早晚期神经梅毒并无明确时间划分点,不同神经梅毒分型为疾病不同时间段的表现,常有部分重叠。
1
无症状神经梅毒
患者无明显症状或体征,但存在脑脊液异常改变。未经治疗的梅毒患者在感染后12~18个月脑脊液异常率达高峰,若脑脊液异常持续5年以上者其发展为有症状神经梅毒的概率高达87%。
2
梅毒性脑膜炎
潜伏期多为2个月至2年。急性梅毒性脑膜炎多于二期梅毒疹时出现,表现为发热、头痛、精神行为异常等,严重者可出现癫痫发作、意识障碍,查体脑膜刺激征阳性;慢性及亚急性者主要累及颅底脑膜,可出现第Ⅱ、Ⅲ、Ⅳ、Ⅴ、Ⅵ、Ⅷ对脑神经损害,尤以第Ⅷ对脑神经常见。
3
血管型梅毒
潜伏期多为5~12年。脑血管型梅毒发病前数周或数个月可出现前驱症状如人格改变、情绪不稳、头晕、失眠、癫痫发作等,多为缺血性卒中,主要累及大脑中动脉供血区,出现偏瘫、失语、偏身感觉障碍等表现。脊髓血管型梅毒表现为横贯性脊髓病变,出现神经根痛、运动及感觉障碍、尿便障碍,需同脊髓痨相鉴别。
4
脊髓痨
潜伏期多为15~25年。脊髓痨主要累及脊髓后根、后索,但也可累及脊膜、脑膜、脑神经、前角细胞、前根、自主神经系统等。临床表现可出现闪电痛、感觉异常、感觉性共济失调、膀胱直肠功能障碍、内脏危象等,典型的三联征包括闪电样痛、感觉障碍、尿潴留。查体可出现阿罗瞳孔(特征性病变)、腱反射减弱、Romberg征阳性、深感觉减退、Charcot关节等,前三者为最常见和最早出现的体征。
5
麻痹性痴呆
潜伏期为10~15年。麻痹性痴呆主要表现为精神智能减退,如记忆力下降、行为异常、性格改变等,同时也可出现共济失调、面-唇-舌-手指震颤等。麻痹性痴呆中有一型为Lissaner型,其特点以癫痫或卒中样发病,继发偏瘫或失语。
神经梅毒尚无诊断金标准,其诊断依赖于对血清学试验、脑脊液试验、神经症状和体征进行综合分析。目前国内外指南对于神经梅毒的诊断存在较大差异。
2015年美国疾病控制中心(CDC)性传播疾病(梅毒)治疗指南指出,梅毒患者有神经症状或体征,脑脊液只要满足以下一项即可诊断神经梅毒:
① VDRL/RPR阳性
② 蛋白升高(>0.45 g/L)
③ 细胞数升高(>5×106/L)
若TPPA/FTB-ABS阴性则排除神经梅毒。
2002年至2015年美国CDC神经梅毒的诊断标准未见改变,脑脊液存在炎性反应或脑脊液血清学试验阳性即可诊断,提高了诊断神经梅毒的敏感性,降低漏诊概率,有利于早期治疗。
2018年中国卫生行业标准梅毒诊断及2014年中国疾病预防控制中心发布的梅毒诊疗指南中神经梅毒的脑脊液结果需符合以下两条:
① 白细胞计数≥10×106/L,蛋白量>500 mg/L,且排除其他原因引起的异常(为2014年指南的疑似神经梅毒诊断标准)
② VDRL / RPR / TRUST或FTA-ABS / TPPA / TPHA阳性
我国指南更关注梅毒入侵中枢神经系统的证据,确诊需有脑脊液炎性证据及血清学试验阳性,避免误诊。
美国指南体现个体化,更重视早期治疗,但扩大了神经梅毒的诊断范围,诊断标准宽松,对于合并其余神经系统疾病的梅毒患者,容易造成误诊; 我国指南的神经梅毒确诊标准最为严格,重视脑脊液细胞数及蛋白量结果,需在脑脊液炎性改变的前提下血清学试验阳性才能确诊,因而诊断神经梅毒的患者误诊的可能性最小,但漏诊的可能性较美国标准高。
青霉素仍是首选治疗药物,治疗方案为:水剂青霉素1800~2400万U/d(1次/4 ~ 6 h)静脉滴注,连续治疗10~14天,再苄星青霉素240万U(1次/周)肌肉注射,连续治疗4周。对于青霉素过敏患者可以头孢曲松钠替代,剂量为2 g/d静脉滴注,连续治疗14天。四环素类和大环内酯类抗生素亦可替代,但效果较差。为防止赫氏反应,于驱梅治疗前1天开始予以甲泼尼龙0.5 mg/ (kg·d)口服,连续服用3天。治疗后1、3、6、12、18和24个月复查血清和脑脊液指标,2年后每年复查1次,若出现阳性结果,仍需重复治疗,直至连续2次脑脊液指标正常,梅毒血清学和脑脊液检测均阴性。
小结
脊髓痨是梅毒螺旋体感染后出现的一组脊髓临床综合征,常见于感染后15~25年,呈慢性隐匿发病并进行性加重,主要累及脊髓后索、周围神经,表现为深感觉减退、感觉性共济失调、双下肢感觉障碍、腱反射减弱,同时可合并瞳孔异常如阿罗瞳孔、对光反射消失、视觉障碍。脊髓痨发病率较低,且临床表现复杂多样,极易误诊。
因此,对于原因不明的进行性感觉性共济失调患者,在鉴别诊断过程中需考虑脊髓痨可能。
来源:那些神经病(王乾成)
查看更多