查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





2021年4月,中华医学会糖尿病学分会(CDS)重磅发布《中国2型糖尿病防治指南(2020版)》[1]。这部指南立足国情,结合国内外最新循证证据,为糖尿病的诊治提供了科学性、权威性、先进性和实用性的参考依据。
其中,在指南的血糖监测部分,葡萄糖目标范围时间(TIR)首次被纳入血糖控制目标[1],意味着血糖管理质量迈入了更高一级台阶。作为血糖控制新锐指标,TIR缘何受到指南力荐,临床中又应怎样利用好这一指标助力血糖管理呢?
血糖波动:不可或缺的控糖“第四维”
血糖波动指血糖水平在其高峰与低谷之间变化的不稳定状态[2]。血糖波动对于糖尿病慢性并发症的危害更甚于持续性高血糖[2]。血糖波动通过激活氧化应激通路,损伤内皮细胞功能,加剧慢性炎症状态等造成血管损伤,增加糖尿病并发症的发生风险,其中包括大血管并发症和微血管并发症[2]。
糖化血红蛋白(HbA1c)一直被认为是反映血糖控制状况的“金标准”,但无法反映血糖波动情况,临床上存在局限性。因此,血糖波动情况是与HbA1c、空腹血糖(FPG)及餐后血糖(PPG)同等重要的第四个血糖控制维度。TIR作为评估短期血糖波动的新指标,可反映患者全天血糖波动状态。
TIR是指24 h内葡萄糖在目标范围内(通常为3.9~10.0 mmol/L)的时间(用min表示)或其所占的百分比[1]。另外,TIR与HbA1c线性相关,还可在一定程度上估算患者的HbA1c水平[3]。
多项研究显示,TIR与糖尿病视网膜病变、主要不良心血管事件(MACE)、全因和心血管疾病死亡风险显著相关[4~6],而提高TIR水平有助于降低糖尿病患者微血管及大血管并发症发生风险[7,8]。上述结果提示,TIR有望成为评价血糖控制的有效指标。早在2017年,国际糖尿病先进技术与治疗大会(ATTD)发布的国际共识首次纳入TIR作为持续葡萄糖监测(CGM)指标[9],随后的2020年美国糖尿病协会(ADA)指南正式推荐TIR用来评估血糖管理状况[10],如今CDS指南也建议将TIR纳入血糖控制目标[1]。
TIR获得途径
通常采用以下三种血糖监测方式用来计算TIR,即CGM、瞬感扫描葡萄糖监测系统(FGM)和自我血糖监测(SMBG)。
TIR可通过佩戴CGM或FGM直接读取。2021年ADA指南指出,推荐CGM用于患者TIR管理,所有CGM设备都应该可以输出标准化的、单页的、具有可视细节信息的血糖报告,比如可视化血糖分析报告(AGP)[11]。AGP是全球指南一致认可并推荐的CGM标准化报告,由五个平滑曲线来表示血糖监测系统的关键参数(图1)[12,13]。一般推荐“三步法”读图:一看达标时长,二看血糖波动,三看低血糖风险[12]。

图1:AGP报告示例
如用SMBG数据计算TIR,一般要求检测七点血糖(三餐前后+睡前),再计算七点血糖中达到TIR(3.9~10.0mmol/L)占比的四分位数[14,15]。
TIR个体化临床应用
2019年ATTD发布的共识建议1型糖尿病(T1DM)和2型糖尿病(T2DM)患者的血糖目标范围为3.9~10.0 mmol/L,T1DM 及 T2DM患者的TIR控制目标为>70%[13]。TIR每增加5%,对T1DM和T2DM患者都会带来显著的临床益处[13]。2020版CDS指南建议,TIR应高度个体化,同时还应关注患者的低血糖发生以及血糖波动情况[1]。
对于老年或高风险T2DM人群,建议将TIR目标从>70%降至>50%,并将葡萄糖低于目标范围时间(TBR)降至<1%,以突出强调减少低血糖发生,而非强调维持目标血糖[13];在怀孕期间,血糖控制的目标是尽快安全地增加TIR,同时减少葡萄糖高于目标范围时间(TAR)和血糖变异性[13]。另外,考虑到糖尿病并发症的发生风险,还可设立分层的TIR个体化目标[16](图2)。

图2:基于糖尿病并发症风险,设立的分层TIR个体化目标(TIR:葡萄糖目标范围时间;TAR:葡萄糖高于目标范围时间;TBR:葡萄糖低于目标范围时间)
在治疗方面,生活方式干预及一些降糖药物也可显著改善TIR,如减少久坐时间可显著改善T2DM患者的TIR[17],德谷胰岛素等降糖药物也可降低血糖波动而改善TIR。一项研究纳入24例T2DM患者,接受每天一次德谷胰岛素治疗8周并且用FGM观察血糖控制情况的研究,结果显示,德谷胰岛素治疗有效控糖TIR长达77.3%[13]。真实世界研究也已证实,在其他基础胰岛素转为德谷胰岛素治疗后,患者的血糖控制更平稳,TIR可提高13%[18](图3)。
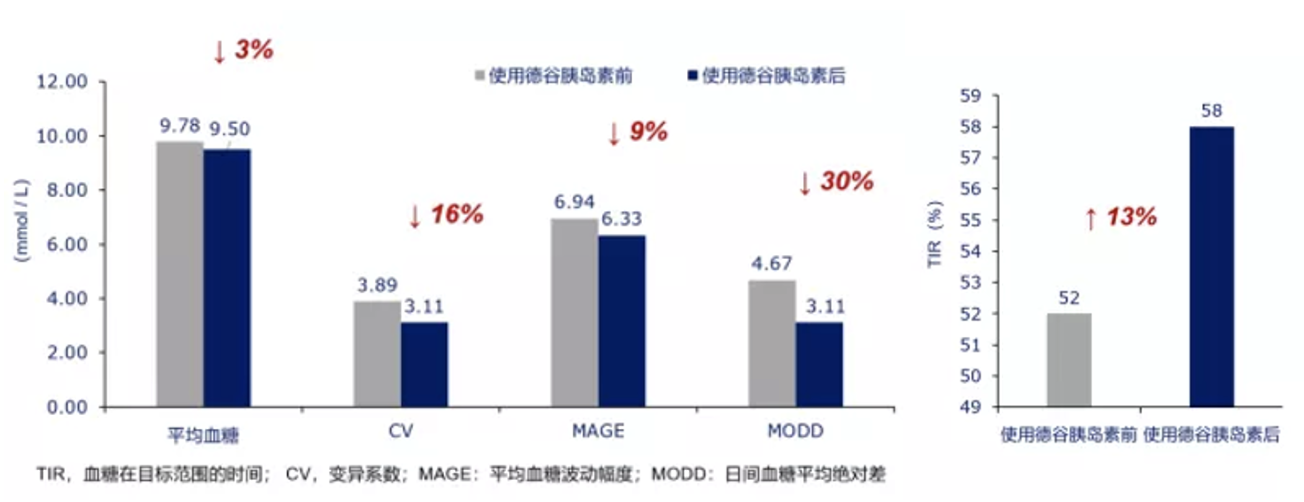
图3:其他基础胰岛素转为德谷胰岛素治疗,
血糖控制更平稳
总结
除了FPG、PPG和HbA1c,血糖波动是糖尿病患者血糖控制目标的重要内容。2020年CDS指南首次将反映血糖波动的TIR纳入血糖控制目标。临床上通过CGM、FGM和SMBG可获得TIR。TIR的控制目标应高度个体化,同时关注患者的低血糖发生以及血糖波动情况。生活方式干预及降糖药物都可改善TIR。值得注意的是,TIR反映的是短期内血糖波动,需结合其他控糖指标综合评估,同时期待更多改善TIR的中国证据出炉。
参考文献
[1] 中华医学会糖尿病学分会. 中华糖尿病杂志, 2021, 13(4):315-408.
[2] 中华医学会内分泌学分会. 药品评价, 2017, 14(017):5-8.
[3] Vigersky RA, McMahon C. Diabetes Technol Ther, 2019, 21(2):81-85.
[4] Lu J, et al. Diabetes Care, 2018, 41(11):2370-2376.
[5] Derived time-in-range is associated with MACE in type 2 diabetes: data from the DEVOTE trial. 56th EASD Annual Meeting:159.
[6] Lu J, et al. Diabetes Care, 2021, 44(2):549-555.
[7] Chronic complications versus glycaemic variability, time in range and HbA1c in people with type 1 diabetes: sub study of the RESCUE-trial. 56th EASD Annual Meeting:36.
[8] Lu J, et al. Diabetes Technol Ther, 2020, 22(2):72-78.
[9] Danne T, et al. Diabetes Care, 2017, 40(12):1631-1640.
[10] ADA. Diabetes Care, 2020, 43 (Supplement 1): S1-S212.
[11] American Diabetes Association. Diabetes Care, 2021, 44(Suppl 1):S73-S84.
[12] 马婧, 冉兴无. 中华糖尿病杂志, 2019, 11(10):685-688.
[13] Battelino T, et al. Diabetes Care, 2019, 42(8):1593-1603.
[14] 戴冬君, 等. 中华糖尿病杂志, 2019, 011(002):139-142.
[15] Beck RW, et al. Diabetes Care, 2019, 42(3):400-405.
[16] Kalra S, et al. Diabetes Ther, 2021, 12(2):465-485.
[17] Paing AC, et al. Eur J Appl Physiol, 2020, 120(1):171-179.
[18] Thewjitcharoen Y, et al. Exp Clin Endocrinol Diabetes, 2019 Oct 9.
*本文由华中科技大学同济医学院附属同济医院余学锋教授审校.
查看更多