查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





程忻 复旦大学附属华山医院神经内科 血管组
众所周知,缺血性卒中TOAST分型中约25%的患者属于不明原因(隐源性)卒中,其包括:1)未接受完整评价者;2)经评估未能发现病因者;3)发现两种或多种可能病因,但不能确定哪种为实际病因者。如此大的异质性,使得这一类患者的有效二级预防实施困难,为此Robert Hart,Hans-Christoph Diener等教授在2014年提出了不明原因栓塞(ESUS)的概念,即排除颅内外血管狭窄及主要的心源性栓子来源的非腔梗性缺血性卒中1。近5年来,ESUS可能是除急性缺血性卒中再灌注治疗以外,临床和研究关注的热点之一,三大新型口服抗凝药(NOAC)厂也纷纷资助RCT研究,试图拓展NOACs的适应症。因出血副作用明显而疗效有限,NAVIGATE ESUS(利伐沙班 vs. 阿司匹林)于2017年10月提前终止,并已发布结果2。众人期待的RE-SPECT ESUS(达比加群 vs. 阿司匹林)于2018年10月17日在世界卒中大会上公布结果,也是阴性的结果让人感觉NOACs在ESUS领域似乎“全军覆没“了,然而细细看来,征服ESUS的征程越来越有趣了!
先来看看RE-SPECT ESUS的研究设计,研究目的:1)明确对于ESUS患者预测卒中再发,达比加群是否优于阿司匹林;2)明确对于ESUS患者预测卒中再发,达比加群的安全性。研究设计:明确诊断ESUS(mRS≤3,≥60岁,或18-59岁有其他危险因素;除符合2014 Lancet Neurol定义,还有一项:至少20小时长程心电监测无6分钟以上AF)患者,发病后即刻至3月内,随机、双盲接受达比加群150mg bid或110mg bid(年龄≥75岁或肌酐清除率30-50mL/min)vs. 阿司匹林 100mg qd,主要终点为任何卒中复发,主要安全性终点为ISTH主要出血。
该试验为事件驱动设计,由于入组稍慢而卒中复发事件略高于预期,最终研究延长至3.5年,总计入组5390例患者(每组2365例),384例卒中事件再发,平均随访时间19个月,失访仅33人(0.6%)。两组卒中事件再发:4.1% vs. 4.8% (P=0.1),但对于致残性卒中复发方面,达比加群优于阿司匹林: 0.6% vs. 0.9%(P=0.04),这与心源性卒中多为致残性卒中相符。安全性方面,主要出血发生率达比加群与阿司匹林相仿: 1.7% vs. 1.4%(P=0.3)。
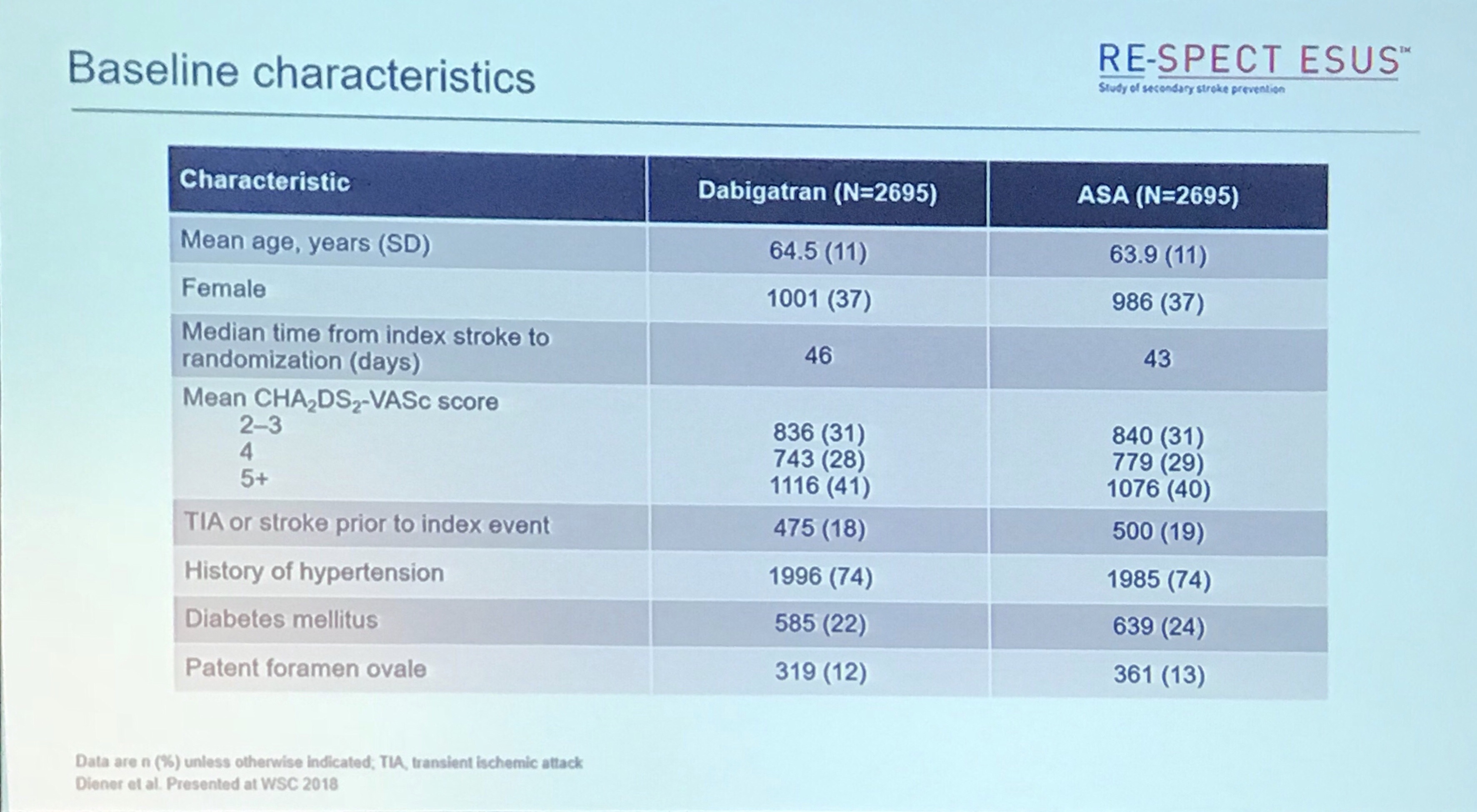
图1. 两组基线数据
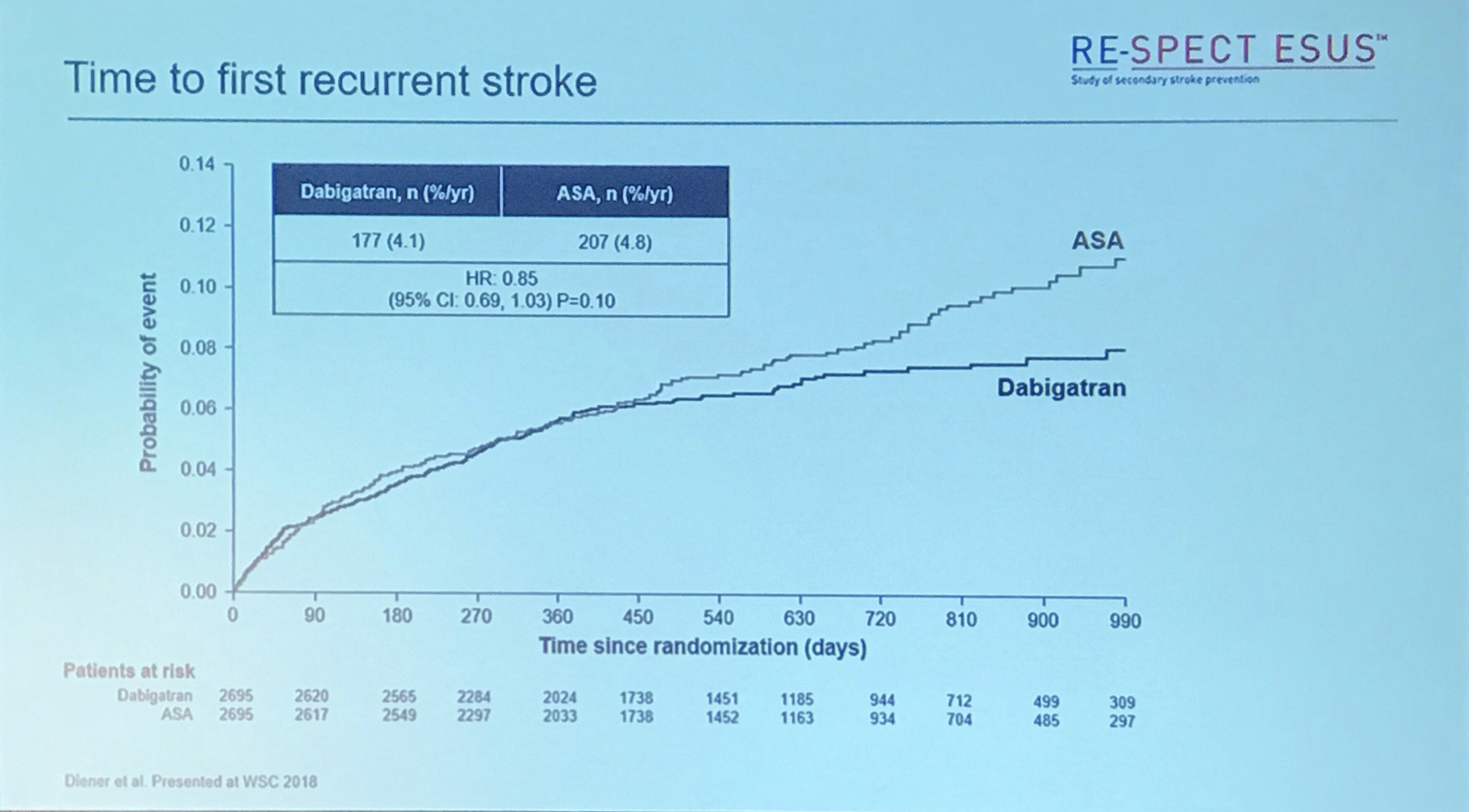 图2. 主要终点
图2. 主要终点
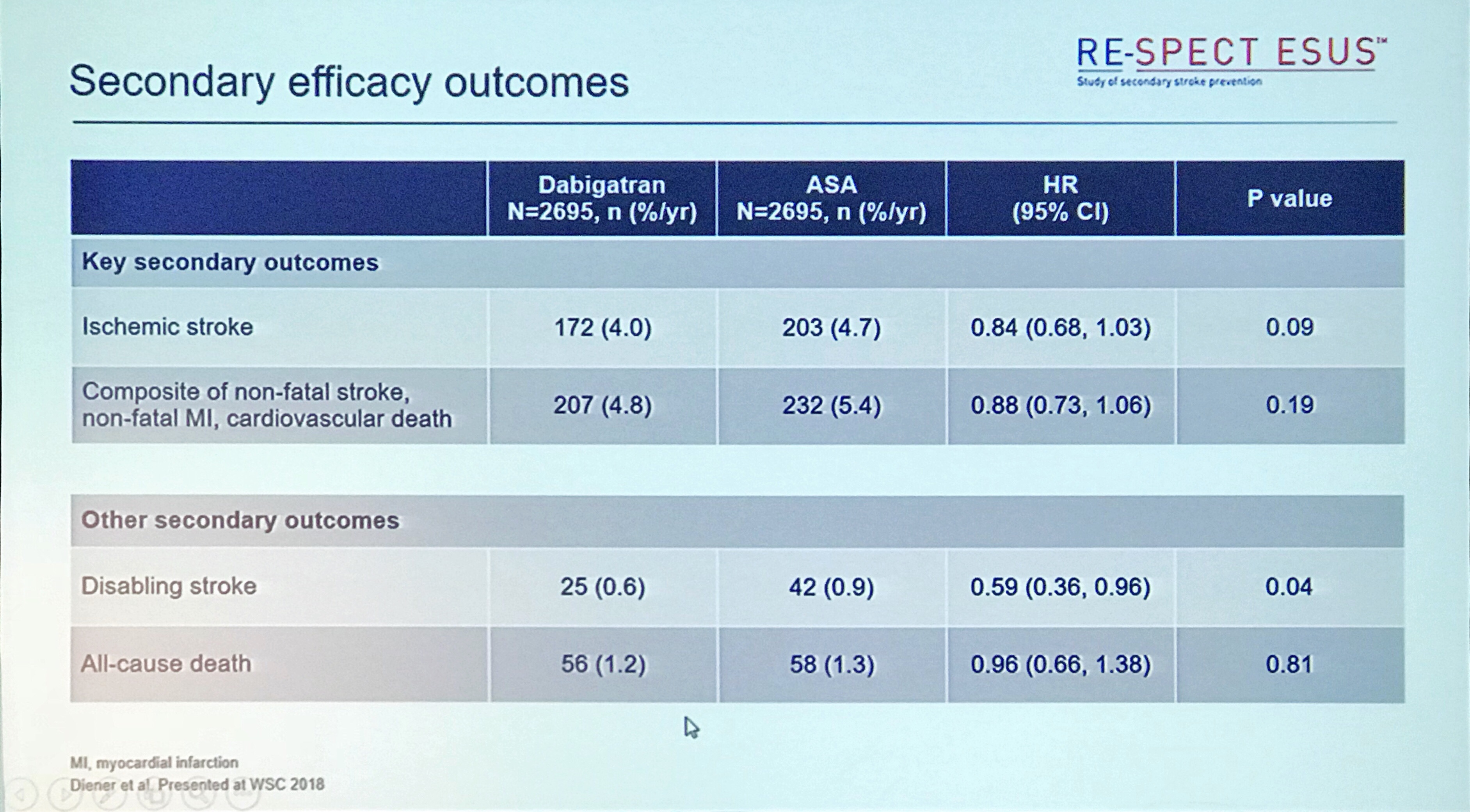 图3.次要有效性终点
图3.次要有效性终点
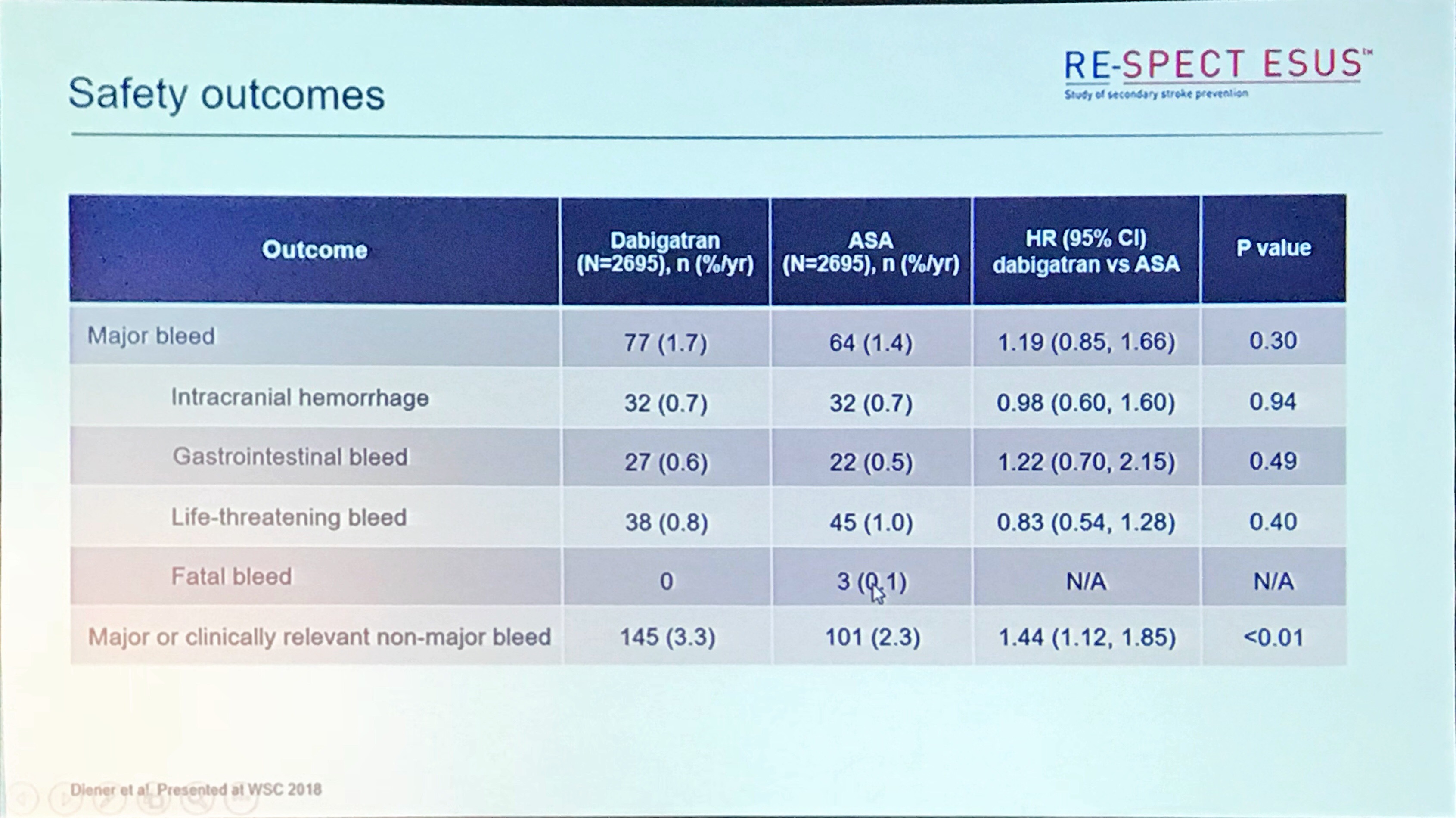
图4. 安全性终点
有待解决的疑问:
1,为什么两大NOACs治疗ESUS试验均阴性?
1)没有入选最合适的患者? 尽管ESUS已是相对同质的一组患者,但仍有各种病因可能,比如有的可能是心源性,有的则为狭窄程度<50%的颅内外动粥,不同年龄的患者其病因可能不同,是否可能借助其他生物标志物再精准挑选心源性可能的ESUS患者?比如正在开展的ARCADIA试验3(阿哌沙班 vs. 阿司匹林)旨在通过ECG,NT-proBNP或心超上左房直径选择心源性可能的ESUS患者入组研究。RE-SPECT ESUS的亚组分析也显示,如果将患者年龄作为连续变量,年龄越大获益越明显。
2)随访时间不够长?从RE-SPECT ESUS研究的累积事件图上可以看到,在1年左右两条曲线非常接近,而随着随访时间的延长,两条曲线区分度越来越大。所以,NAVIGATE ESUS在平均随访了11月提前终止了研究,失去机会去进一步观察事件的再发情况。这种随着时间愈加明显的疗效,也更符合心源性ESUS的可能。
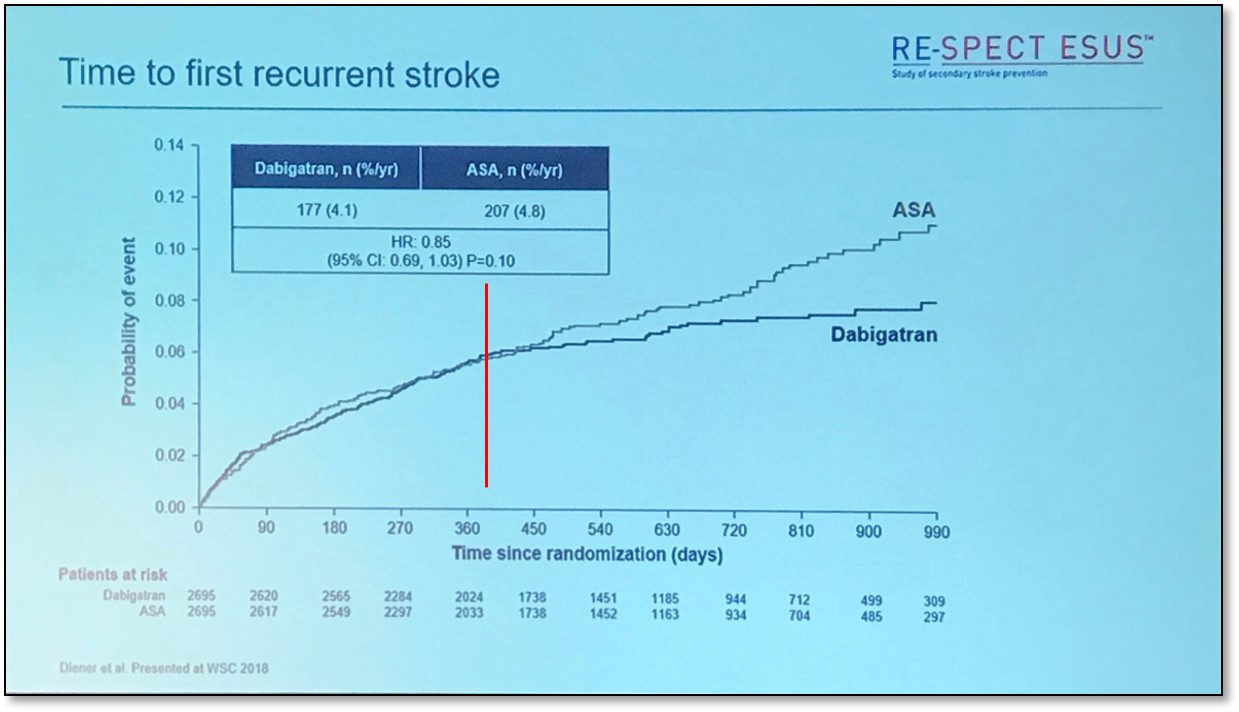
图5. RE-SPECT ESUS主要终点事件再分析
2,为什么亚洲人群获益明显?RE-SPECT ESUS亚组分析显示相较于北美和欧洲入组的患者,亚洲入组者获益更明显:HR 0.68 (95% CI:0.44-1.03),有待于进一步的分析。
3,为什么两大NOACs治疗ESUS试验的阿司匹林组主要出血发生率差异明显?两大试验中,NOACs的主要出血率相似:利伐沙班 1.8%,达比加群 1.7%,然而两个阿司匹林对照组的主要出血率却相差明显,0.7% 和1.4%,这也导致了NAVIGATE ESUS提前终止。
联想到血管内治疗,PFO封堵领域的“戏剧性大反转“,笔者相信NOACs在ESUS领域的探索才刚刚开始,精准挑选心源性ESUS患者,长时间随访可能是解决关键,而对于非狭窄性动粥斑块导致的ESUS,期待小剂量抗凝联合抗血小板的治疗效果(COMPASS研究4)。科学认知过程永远不会是坦途,这也许就是探索的魅力。
(注:图片引自2018-10-18 Diener教授报告)
参考文献:
1. Hart RG, et al. Lancet Neurol. 2014
2. Hart RG, et al. N Engl J Med. 2018
3. Kamel H, et al. Int J Stroke. 2018
4. Eikelboom JW, et al. N Engl J Med. 2017
查看更多