查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:上海交通大学附属第六人民医院 李连喜
今天分享一个多年前的糖尿病病例。这个病人比较特殊,因为她胰岛素的用量达到了惊人的程度——每天用量近200个单位!!!但是血糖控制得却仍然不好。
患者是一个女性2型糖尿病患者,67岁,糖尿病病史37年。既往有高血压病、冠心病、心房颤动(房颤)、脂肪肝、腺性膀胱炎、右肾结石病史。
诊断糖尿病后,开始进行饮食控制,未服药,血糖控制尚可。
1985年开始先后服用D860(一种古老的磺脲类降糖药,现在很少用)、格列本脲治疗,血糖控制一般。
1998年开始胰岛素+二甲双胍治疗。2007年外院诊断糖尿病肾病,停用二甲双胍。
2011年以来,由于血糖控制差,先后12次在上海多家医院住院治疗,每次住院均因为血糖控制不佳,胰岛素用量逐渐增加,导致胰岛素用量越来越大。到作者科室住院时每天胰岛素用量已经达到每天近200单位,但是血糖控制还是很差,入院时糖化血红蛋白(HbA1c)达到10.6%,空腹血糖高达14 mmol/L。
血压:140/80 mmHg
身高:160 cm
体重:76 kg
体质指数(BMI):29.69 kg/m2
腰围:85 cm
臀围:106 cm
肝功能:
✔谷丙转氨酶(ALT)19 U/L(正常0~65 U/L)
✔谷草转氨酶(AST)25 U/L(正常8~37 U/L)
✔γ-谷氨酰转肽酶(γ-GT)71 U/L(正常0~50 U/L)
肾功能:
✔尿素氮(UN)5.0 mmol/L (正常 2.5~6.4 mmol/L)
✔肌酐(Cr)97 μmol/L(正常 53~115 μmol/L)
✔尿酸(UA)440 mmol/L(正常 210~430 mmol/L)
血脂:
✔总胆固醇(TC)3.62 mmol/L(正常 2.8~5.9 mmol/L)
✔甘油三酯(TG)1.49 mmol/L(正常 0.45~1.81 mmol/L)
✔高密度脂蛋白胆固醇(HDL-C)0.86 mmol/L(正常 0.90~1.68 mmol/L)
✔低密度脂蛋白胆固醇(LDL-C)2.02 mmol/L(正常 2.84~4.10 mmol/L)
HbA1c: 10.6%(正常 4.30%~6.50%)
糖化白蛋白(GA):22.6%(正常 11.0%~17.0%)
胰岛相关抗体:胰岛素抗体阳性,其余阴性
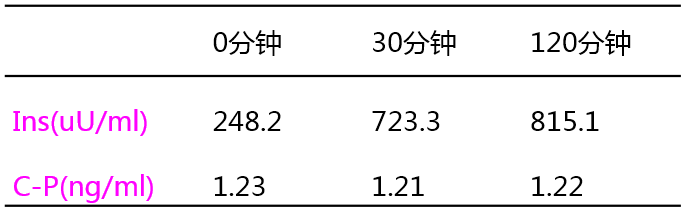
胰岛功能检查
糖尿病并发症筛查
✔大血管病变:颈动脉轻度硬化,未见斑块,下肢动脉硬化伴斑块。
✔肾病:(白蛋白/肌酐比值)Alb/Cr为282.56(正常0~30 ng/mg)。
✔周围神经病变:肌电图提示双侧正中神经、尺神经运动神经传导速度(MCV)减慢。
✔脂肪肝:腹部超声提示深部回声衰减。
动态血糖监测结果
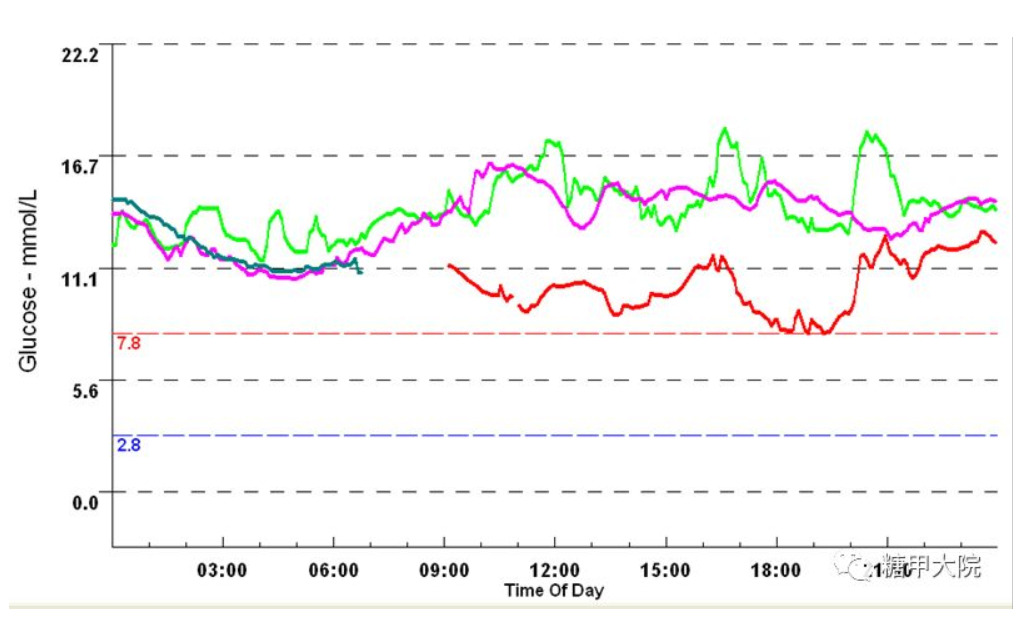
a、继续增加胰岛素剂量,但改变剂型?
b、停用胰岛素治疗,换口服降糖药?
c、胰岛素泵治疗?
d、其他方案
下面是这个糖尿病患者住院后降糖方案的整个调整过程:
入院前降糖方案为:
常规胰岛素26 U+中效胰岛素66 U,早、晚餐前30分钟皮下注射。
入院后改为:
常规胰岛素早40 U、中20 U、晚30 U,三餐前30分钟皮下注射;中效胰岛素20 U睡前皮下注射。
调整方案后第2天血糖:

常规胰岛素早40 U、中20 U、晚30 U,即维持原剂量;
中效胰岛素24 U睡前,即较之前增加4 U;
胰高血糖素样肽-1受体激动剂(GLP-1 RA)5 μg早、晚餐前30分钟皮下注射,此为新增加药物。
调整方案后第4天血糖:

常规胰岛素早20 U、中10 U、晚15 U,即减为原剂量的一半;
停用中效胰岛素24U,改为甘精胰岛素睡前24 U,即换用胰岛素类型;
GLP-1 受体激动剂5 μg早、晚餐前30分钟皮下注射,即继续原剂量。
调整方案后第2天血糖:

思考:患者胰岛素减量45 U,血糖变化不大,是否可以继续减量?
停用常规胰岛素早20 U、中10 U、晚15 U;
GLP-1受体激动剂5 μg早、晚餐前30分钟皮下注射,即继续原剂量;
瑞格列奈1 mg,tid,此为新增加口服降糖药;
甘精胰岛素睡前24 U,继续原剂量。
调整方案后第2天血糖:

GLP-1受体激动剂5 μg早、晚餐前30分钟皮下注射,继续原剂量;
瑞格列奈1.5 mg,tid,即增加剂量;
甘精胰岛素睡前24 U,即继续原剂量;
二甲双胍0.25 g,tid,此为新增加口服降糖药。
调整方案后第2天血糖:

GLP-1受体激动剂5 μg早、晚餐前30分钟皮下注射,即继续原剂量;
瑞格列奈早1.5 mg,中2 mg,晚1.5 mg,即增加剂量;
二甲双胍0.25 g,bid,系因胃肠道反应大而减量;
甘精胰岛素24 U改为28 U睡前皮下注射,即增加4个单位。
调整方案后第2天血糖:

因患者服用二甲双胍后不良反应太大,有呕吐、腹泻,故停用。
停用二甲双胍后第2天血糖:

GLP-1受体激动剂5 μg早、晚餐前30分钟皮下注射,即继续原剂量;
瑞格列奈2 mg,tid,即增加剂量;
阿卡波糖50 mg,tid,此为新增加口服降糖药;
甘精胰岛素28 U改为30 U睡前皮下注射,即增加2个单位。
调整方案后连续2天血糖:
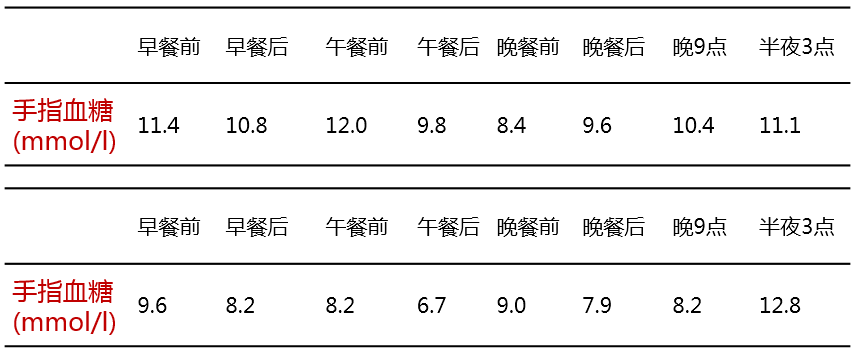
✔体重由方案调整前的76 kg减轻到73 kg;
✔患者主观感觉较方案调整前明显改善;
✔开始有胃肠道反应,停用二甲双胍后消失。
肝功能:
✔ALT 15 U/L(正常0~65 U/L)
✔AST 18 U/L(正常8~37 U/L)
✔γ-GT 46 U/L(正常0~50 U/L)
肾功能:
✔UN 5.8 mmol/L(正常 2.5~6.4 mmol/L)
✔Cr 85 μmol/L(正常 53~115 μmol/L)
✔UA 369 mmol/L(正常 210~430 mmol/L)
3个月后复查HbA1c:7.5%(正常 4.30%~6.50%)
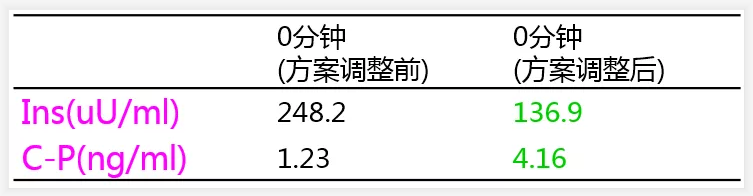
胰岛功能检查
以上病例的情况是内分泌科医生在临床经常会遇到的,因为患者血糖控制差,把胰岛素用量调整得越来越多,但是,血糖却反而控制得越来越差。
对于这样的患者,是继续增加胰岛素剂量?还是换用其他治疗方案?我们根据患者的具体情况,调整了治疗方案。
根据该患者胰岛功能尚可,但血清胰岛素水平很高,以及血清胰岛素抗体阳性的情况,考虑该患者主要是由于存在胰岛素抗体导致对外源性胰岛素不敏感,从而出现了胰岛素用量越加越多,但是血糖却无法控制的恶性循环。
所以我们及时调整了治疗方案,反其道而行之,没有再继续增加胰岛素的剂量,相反我们将胰岛素的用量逐渐减少。最后改为睡前注射一次长效胰岛素,且剂量只有原来的15%即30个单位;白天使用口服降糖药及GLP-1受体激动剂,血糖得到了很好的控制,患者的主观感觉也获得了极大的改善。
这个病例给我们的启发很多,包括以下几个方面。
胰岛素不是万能的,合理使用胰岛素十分关键。胰岛素的使用一定要结合患者的具体情况,是否需要使用?如何使用?千万不要盲目增加胰岛素剂量。
2
这个患者因为是8年前的病例,当时可以选用的新的降糖药物也比较有限,现在有新的降糖药物如钠-葡萄糖协同转运蛋白2(SGLT-2)抑制剂等,用于此患者可能效果也不错。
降糖方案的选择及调整一定要根据每个患者的胰岛功能情况来决定,而不是简单地根据血糖来调整降糖方案。胰岛功能好和差,降糖方案的选择并不一样。
对于降糖方案的选择,一定要根据每个糖尿病患者的具体病情,选择合适的治疗方案,这就是我们要大力提倡的“糖尿病个体化治疗”。
来源:糖甲大院
查看更多