查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





来源:e药安全
随着免疫抑制剂应用的广泛以及应用时间增加,如同EGFR-TKI一样,越来越多患者不可避免的出现耐药问题,由于存在耐药性而导致的肿瘤不应答或肿瘤复发再进展,还有一部分患者在初始响应后肿瘤再进展。今天,我们继续分享PD-L1耐药新机制。
PD-1/L1作用机制
癌症的发生,其实是机体免疫和肿瘤细胞之间的拉锯战中,肿瘤细胞胜出了。正常情况下,免疫系统可以识别并清除肿瘤细胞;但肿瘤细胞同时会采取各种策略,使人体的免疫系统受到抑制,不能正常杀伤肿瘤细胞。这些策略统称“免疫逃逸”,狡猾的肿瘤细胞有许多“免疫逃逸”的策略。PD-1和PD-L1就是肿瘤免疫逃逸的策略之一。
免疫细胞是我们身体里的巡逻警察,肿瘤细胞是警察们抓捕的“坏蛋”。免疫细胞在识别出肿瘤细胞后,就会掏出武器,一下把肿瘤细胞干掉。然而,之所以癌症还是会发生,就是因为肿瘤细胞还有后手。他们竟然发现了免疫细胞上的“刹车键(PD-1)”,一旦被认出来,他们就通过“小手(PD-L1)”按下刹车键,免疫细胞直接就失去行动能力了。
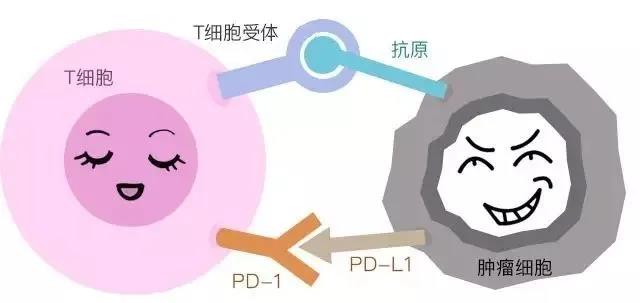
“小手(PD-L1)”按下“刹车键(PD-1)”
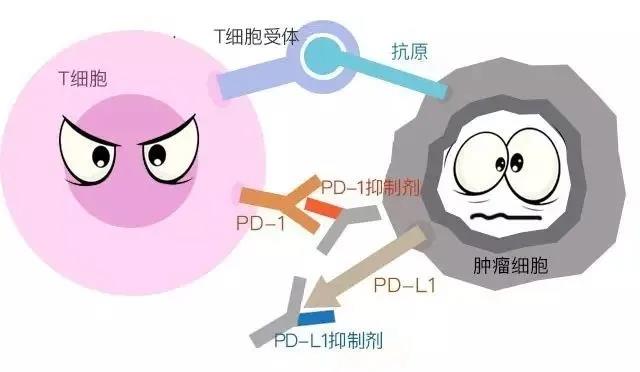
PD-1/L1单抗废掉“小手”
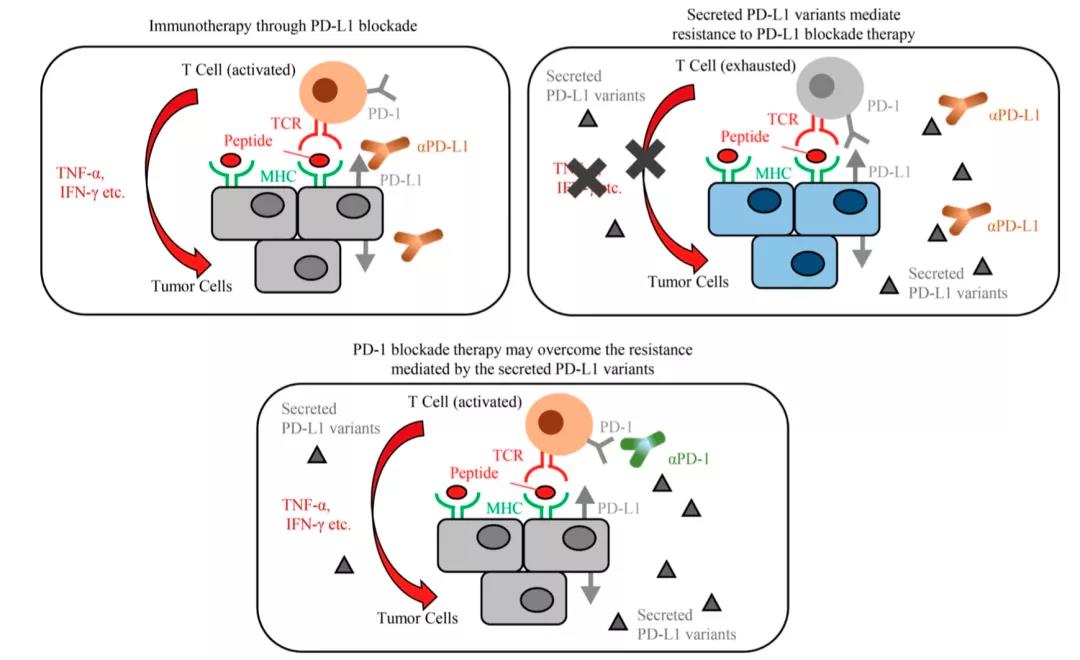
而PD-1/PD-L1单抗就是针对PD-1/PD-L1设计出的抗体,它们能和PD-1/PD-L1结合,让“刹车键”失灵,或是让肿瘤细胞的“小手”废掉。如此一来,T细胞就能彻底解放武力,把肿瘤细胞干翻了。
断“手”重生,PD-L1单抗耐药
《J Exp Med》上发表了一篇论文,日本和法国的科学家联手在非小细胞肺癌(NSCLC)患者体内,找到了他们对PD-L1抑制剂耐药的原因。癌细胞会分泌PD-L1片段,诱捕PD-L1抗体,阻断T细胞再激活。这种能放诱饵弹的癌细胞,只要有那么1%,就足够“带跑”PD-L1抗体,让治疗不起效了!

为了明确耐药机制,研究者对两名经过PD-L1抑制剂治疗后复发的肺癌患者进行深入研究,其中1名是肺鳞癌(JFCR-199)、携带AKT1突变,另1名是肺腺癌(JFCR-151),携带EGFR激活突变。对两名患者治疗前后肿瘤组织进行RNA测序,未发现与PD-1耐药相关的一些突变基因,比如JAK1/2、B2M、HLA-A/B/C;同时,肿瘤组织中也有CD8/PD-1阳性T细胞。(说明PD-1通路没有问题,耐药原因可能是在PD-L1通路上)
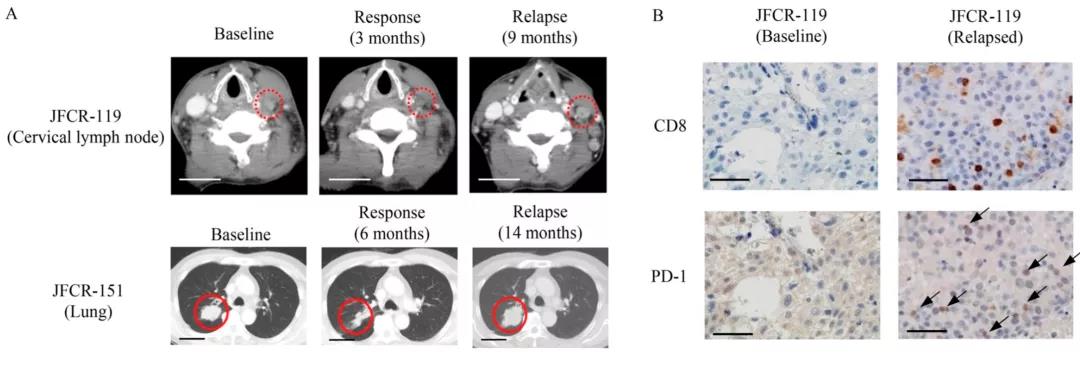
进一步研究,发现存在5种PD-L1的变体片段,都保留了与PD-1结合的部分(使免疫细胞失去行动能力),但其中4个缺乏扎在细胞膜的“根部”,容易游离(特别是v242、v229)。研究者检测了患者和健康者的外周血、胸腔积液,发现有变体的患者血浆中可溶性PD-L1浓度远高于健康供者和只有EGFR突变的NSCLC患者;其中1名肺鳞癌(JFCR-199、有变体)患者,胸腔积液中的可溶性PD-L1水平远高于没有变体的患者,其胸腔积液变体浓度是血浆的6倍(病灶局部富集)。
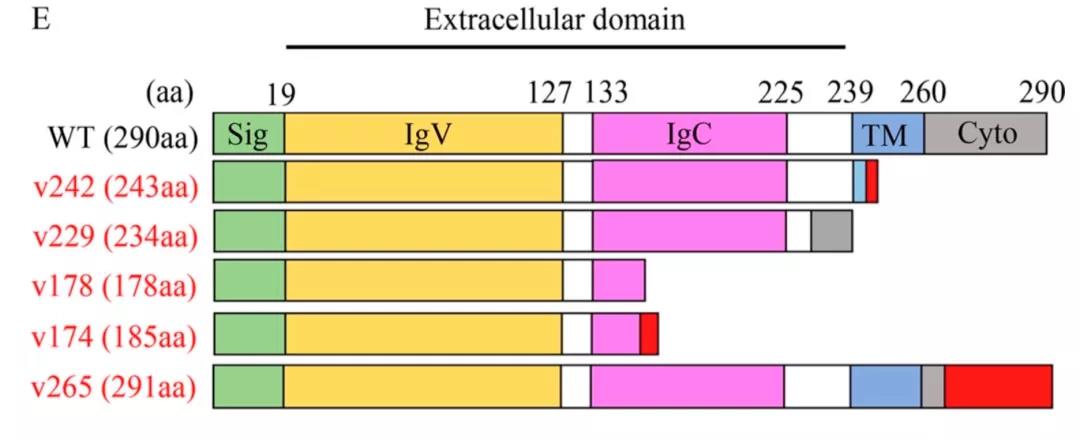
五种PD-L1变体片段
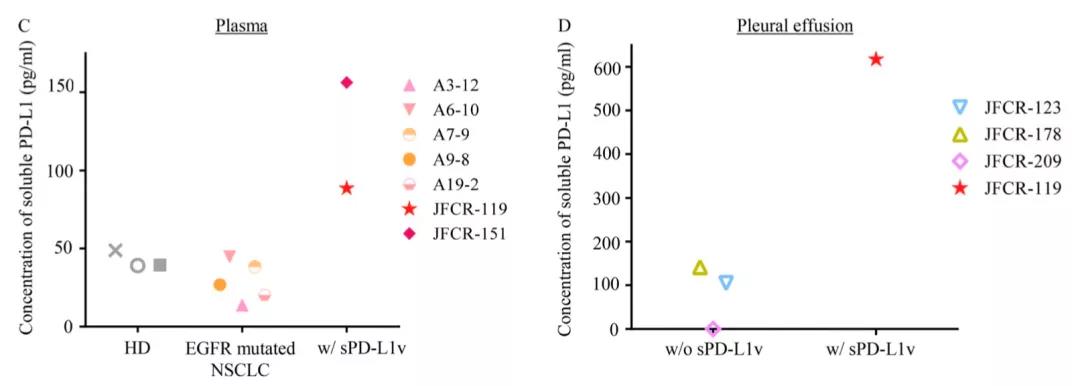
病灶处变体浓度高
换句话说,科学家们在患者体内发现了很多肿瘤细胞“断掉”的“小手”,这些“小手”原本应该好好长在肿瘤细胞上的,而这些“断手”导致了PD-L1单抗治疗的患者耐药!PD-L1单抗的作用是让肿瘤细胞伸出的“小手”废掉,让它不能碰到免疫细胞的“刹车键”。但出乎所有人意料的是,肿瘤细胞仿佛知道人类的阴谋,甚至不停的长出“小手”,同时将“小手”发射出去,将PD-L1单抗“击落”!
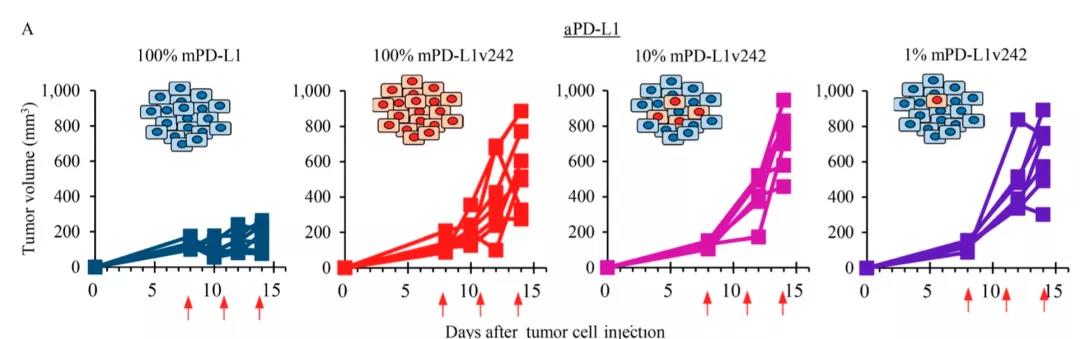
变体细胞虽少,但可以快速增长
研究人员还发现,就算能够发射“断手”的肿瘤细胞只有1%,也足够完全阻断PD-L1单抗的疗效!但是好在,这些PD-L1变体(断手)的存在并不会影响PD-1的疗效。可见,尽管作用于同一条信号通路,但因为PD-1单抗和PD-L1单抗作用的对象不同,最终导致两者疗效也存在不同。
参考文献:
Secreted PD-L1 variants mediate resistance to PD-L1 blockade therapy in non–small cell lung cancer
查看更多