查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





广受关注的糖尿病肾脏病(DKD)是导致终末期肾病(ESKD)的主要原因,严重情况可导致肾功能衰竭甚至危及患者生命。近日,《糖尿病肾脏病早期筛查与管理专家共识(2025版)》正式发布,其中提到运用无创手段早期发现确诊糖尿病肾脏病并及时干预,对于改善患者的预后至关重要。糖尿病患者如何进行糖尿病肾脏病早期筛查?现整理要点如下。
早期筛查糖尿病肾脏病需要注意什么?
所有2型糖尿病(T2DM)患者:确诊时即开始筛查。
1型糖尿病(T1DM)患者:病程≥5年后开始筛查。
1.肾小球滤过率(eGFR)
临床价值:评估肾小球滤过功能的重要指标,采用2021年慢性肾脏病流行病学协作(CKD-EPI)公式。eGFR<60 ml/(min·1.73 m²)提示肾功能受损。
局限性:肾小球滤过率计算依赖于血肌酐水平,血肌酐易受肌肉量、饮食、急性疾病等影响,在早期筛查中可能低估肾脏损伤的程度。
2.尿白蛋白/肌酐比值(UACR)
临床价值:评估肾小球损伤的重要指标,推荐随机尿检测并用肌酐校正。分期标准如下:
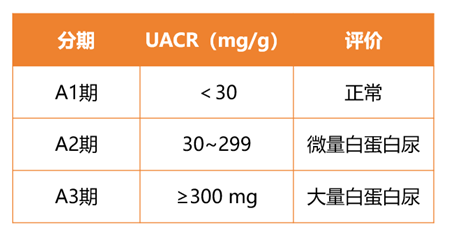
局限性:易受运动、感染、血糖或血压波动干扰,须多次复查才可确认尿白蛋白排泄增加。
3.糖尿病视网膜病变(DR)
临床意义:与糖尿病肾脏病发病机制高度相似,糖尿病视网膜病变的早期诊断技术可以与其他生物标志物联合应用,从而提升糖尿病肾脏病筛查的准确性和可靠性。
局限性:进展可能受到多种因素的影响,需要综合考虑多种因素进行糖尿病肾脏病的筛查和诊断。

1.尿液结合珠蛋白(Hp):推广尿液Hp标准化检测方法,并联合其他肾小球及肾小管损伤标志物,有望提高糖尿病肾脏病诊断的准确性。
2.尿液胱抑素C(Cys C):反映肾小管损伤,不仅具有诊断价值,还具备一定的预后评估潜力。
3.尿液视黄醇结合蛋白(RBP):评估肾小管损伤和预测肾间质纤维化的理想指标。
4.尿液N‑乙酰‑β‑D‑氨基葡萄糖苷酶(NAG):糖尿病肾脏病早期肾小管损伤的敏感预测因子。
5. 尿液 β2‑微球蛋白(β2‑MG):糖尿病肾脏病肾小管损伤的敏感指标 。
6. 尿液 α‑1 微球蛋白(α1‑MG):肾小管损伤的特异性标志蛋白。
7.尿液转铁蛋白(TF):尿液TF升高可能是更敏感的糖尿病肾脏病早期诊断指标。
8.尿液免疫球蛋白G(IgG):预测2型糖尿病患者微量白蛋白尿发生的有效标志物。
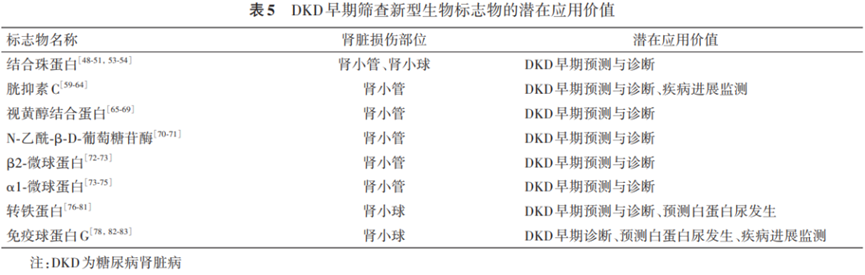
其他新型标志物包括肾损伤分子‑1(KIM‑1),肿瘤坏死因子受体1和2(TNFR‑1/2),肝型脂肪酸结合蛋白(L‑FABP)和组学技术。
这些标志物在糖尿病肾脏病的早期诊断中显示出良好的应用前景,但目前受限于检测条件且需更高级别的循证医学证据,未来需继续开发可临床普及的检测方法。
病程≥5年的1型糖尿病患者、所有2型糖尿病患者在确诊时开始需进行糖尿病肾脏病早期筛查,对既往未诊断DR的患者建议进行DR筛查。
对于上述糖尿病肾脏病早期筛查指标阴性的患者,推荐以后每年至少筛查1次上述指标。
出现≥1项糖尿病肾脏病相关生物标志物阳性的患者,建议对异常指标在3~6个月内重复检测。3次检测中有2次异常者建议增加肾小球滤过率和尿白蛋白/肌酐比值的检测频率,每年1~2次。
确诊为糖尿病肾脏病的患者,推荐根据肾小球滤过率和尿白蛋白/肌酐比值水平进行糖尿病肾脏病分期并评估。
糖尿病肾脏病早期筛查评估具体流程见下图:
早期筛查能识别可逆性肾损伤阶段,通过控制血糖、血压及减少蛋白尿,可延缓甚至逆转糖尿病肾脏病进展,降低终末期肾病风险。因此,早期筛查是减少糖尿病肾脏病发生及改善患者预后的核心手段,一定要重视起来!
来源:中国医学论坛报今日内分泌整理自《糖尿病肾脏病早期筛查与管理专家共识(2025版)》
查看更多