查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





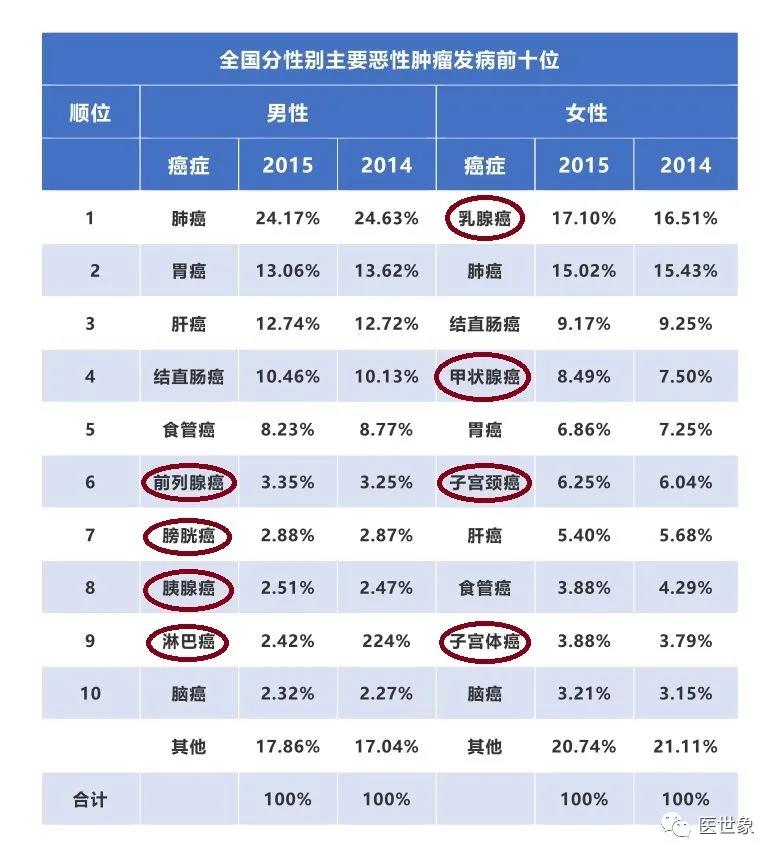
小编根据 男性/女性 高发的10大癌种,为大家梳理一份 男性/女性 专属的防癌筛查手册。
男性
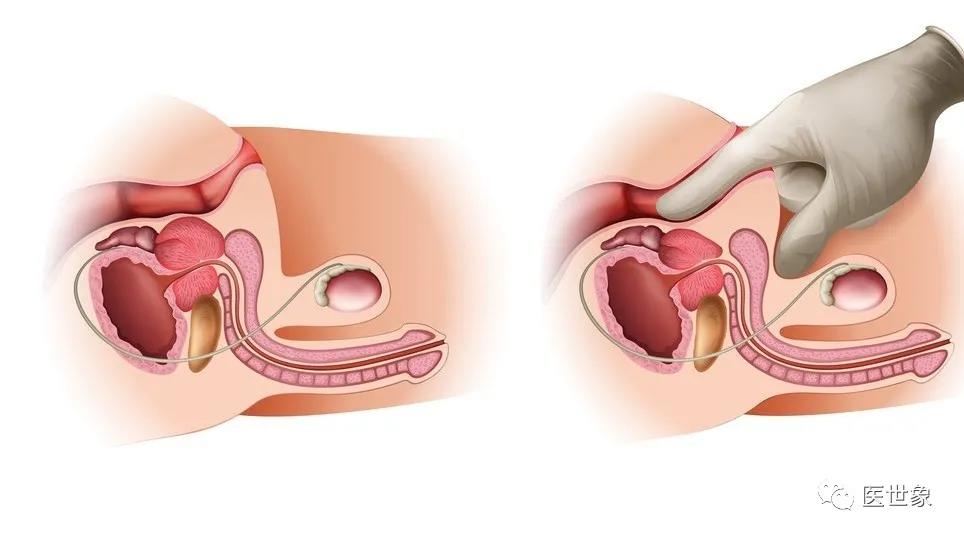
前列腺癌
前列腺癌主要好发于前列腺外周带,约占70%,15%~25%起源于移行带,其余5%~10%起源于中央带,其中85%前列腺癌呈多灶性生长特点。
高危人群
1. 年龄> 50 岁的男性;
2. 年龄> 45 岁且具有前列腺癌家族史的男性;
3. 年龄> 40 岁且基线 PSA>1 μg/L 的男性;
筛查
1. 建议对身体状况良好,且预期寿命在 10 年以上的男性开展基于 PSA 检测的前列腺癌筛查,且在筛查前应详细说明前列腺癌筛查的风险和获益;
2. 血清PSA检测每2年进行1次, 根据患者的年龄和身体状况决定 PSA 检测的终止时间;
3. 对于前列腺癌高危人群应尽早开展基于血清 PSA 检测的筛查;
4. 不建议针对 40 岁以下男性进行人群筛查。
预防
1. 避免吸烟、饮酒等不良生活习惯;
2. 减少高动物脂肪的食物摄入,因为这些食物中含有较多的饱和脂肪酸,增加蔬菜水果摄入;
3. 避免过于辛辣的食物,因为这些食物会造成前列腺的过度充血;
4. 日常生活中多饮水、勤解尿,避免憋尿、久坐不动;
5. 建议适度体育运动。
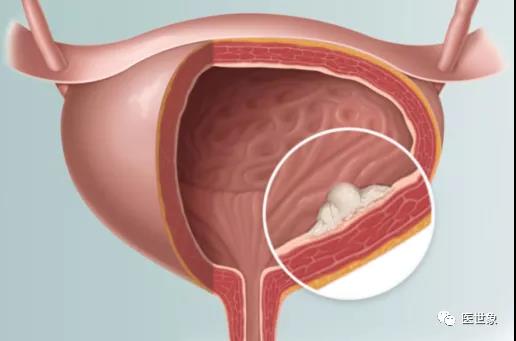
膀胱癌
血尿是膀胱癌患者最常见的临床表现,约80%~90%的患者以间歇性、无痛性全程肉眼血尿为首发症状。另一常见的症状是膀胱刺激征,即尿频、尿急、尿痛,这类情况常见于肌层浸润性膀胱癌或者原位癌。
高危人群
1. 长期吸烟者;
2. 膀胱癌家族史者;
3. 油漆、染料、金属或石油产品等职业接触史者;
4. 接受过盆腔部位放射治疗者;
5. 曾使用过环磷酰胺或异环磷酰胺等抗癌药物者;
6. 曾服用含马兜铃酸的中草药者,如广防己、青木香、天仙藤、马兜铃、寻骨风、朱砂莲等;
7. 饮水中砷含量高者;
8. 饮用用氯处理过的水者;
9. 反复急慢性膀胱感染史,包括血吸虫引起的膀胱感染者;
10. 长期使用导尿管者。
筛查
一般风险人群:60 岁开始,尿常规,每年 1 次。
高危人群:50 岁开始,尿常规、血尿检测联合尿液肿瘤标志物如 NMP22,每年 1 次。
预防
1. 减少环境和职业暴露;
2. 增加饮水量,注重饮水质量;
3. 戒烟;
4. 避免长期使用药物带来的药物毒性;
5. 养成良好的生活饮食习惯,提高免疫力。
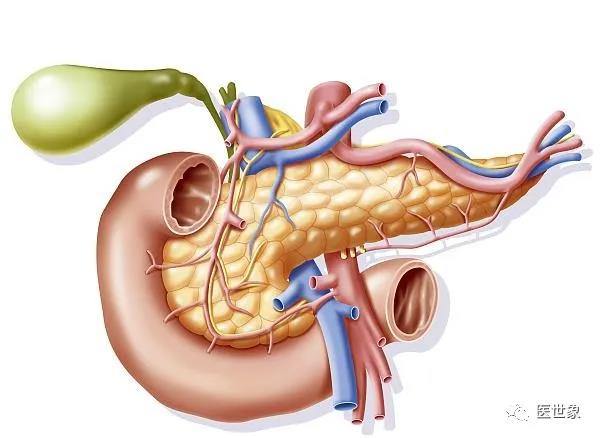
胰腺癌
胰腺癌早期无明显体征,随着疾病进展,可出现消瘦、上腹压痛和黄疸等体征。
高危人群
40 岁以上,特别是 50 岁以上,伴有下述任意 1 项因素者(第 6 项因素会 增加胰腺癌风险,但一般不做筛查):
1. 有胰腺癌家族史、糖尿病史;
2. 有长期吸烟、饮酒、高脂肪和高蛋白饮食史;
3. 无明显诱因的中上腹饱胀不适、腹痛,出现食欲不振、乏力、腹泻、消 瘦或腰背部酸痛等症状;
4. 慢性胰腺炎反复发作,尤其合并胰管结石的慢性胰腺炎;主胰管型黏液乳头状瘤、黏液性囊性腺瘤,实性假乳头状瘤患者,有血清 CA19-9 升高;
5. 无家族遗传史的新近突发糖尿病;
6. 有幽门螺杆菌(HP)阳性、口腔牙周炎史者、P-J综合征等。
筛查
1. 上述对象以 CA19-9、CA125、 CEA 等肿瘤标志物的血液检查结果结合腹部 CT、MRI 进 行筛查,B 超也能提供相应 的帮助;
2. 上述人群尤其是有家族史者和已有胰腺病变者每年 1 次 CT 或 MR 检查。
预防
1. 戒烟、控酒;
2. 提倡清淡、易消化、低脂肪饮食;
3. 多食禽类、鱼虾类食物,提倡食用“十”字花科蔬菜,如青菜、白菜、萝卜、西兰花等;
4. 提倡户外有氧活动;
5. 为防止良性病变恶化,有胰管结石、导管内黏液乳头状瘤和囊性腺瘤或其他胰腺良性病变患者应及时就医。
淋巴癌
淋巴瘤的症状包括全身和局部症状。
全身症状包括不明原因的发热、盗汗、体重下降、皮肤瘙痒和乏力等。
局部症状取决于病变不同的原发和受侵部位,淋巴瘤可以原发于身体的任何器官和组织,通常分为原发于淋巴结和淋巴结外两大类。最常见表现为无痛性的进行性淋巴结肿大。
高危人群
1. 放射线照射史或放射性尘埃接触史者;
2. 感染及慢性炎症患者;
3. 免疫功能低下,有自身免疫性疾病或器官移植史者。
筛查
1. 一般人群临床体检,每 2~3 年 1 次;
2. 高危人群临床体检,每年 1 次。
3. 上述临床体检包括以下项目:
(1) 外科体检:浅表淋巴结和肝脏脾脏触诊;
(2) B 超检查:浅表淋巴结、肝脏脾脏和腹腔淋巴结;
(3) 血常规检查。
预防
1. 避免放射线照射和放射性尘埃接触;
2. 健康生活,加强运动等体育锻炼;
3. 积极治疗自身免疫性疾病或慢性炎症;
4. 合理疏导不良情绪。
女性

乳腺癌
早期乳腺癌不具备典型症状和体征,不易引起患者重视,常通过体检或乳腺癌筛查发现。
高危人群
1. 既往有乳腺导管或小叶不典型增生或小叶原位癌(lobular carcinoma in situ,LCIS)的患者。
2. 既往 30 岁前接受过胸部放疗。
3. 有明显的遗传倾向:
(1) 家族(包含一级、二级亲属。一级亲属指父母、子女以及兄弟姐妹(同父母);二级亲属指叔、伯、姑、舅、姨、祖父母、外祖父母)中有 BRCA1/BRCA2 基因突变的携带者;
(2) 家族中有乳腺癌者,发病年龄在 45 岁前;
(3) 家族中有 2 人患乳腺癌患者(1 人双侧或 2 个单侧),发病年龄在45~50 岁;
(4) 家族中有 2 人或 2 人以上患乳腺癌、或卵巢癌、或输卵管癌、或原发性腹膜癌患者;
(5) 家族中有男性乳腺癌患者;
(6) 曾患有乳腺癌、或卵巢癌、或输卵管癌、或原发性腹膜癌者。
筛查建议
1. 一般妇女
(1) 40 岁之前不推荐筛查;
(2) 40 岁开始筛查,推荐每 1~2 年进行 1 次乳腺 X 线检查;
(3) 对致密型乳腺(乳腺 X 线检查提示腺体为 c 型或 d 型)推荐与 B 超检查联合;
(4) 70 岁以上,体健者、预期寿命 10 年以上者均建议维持筛查,每 1~2年 1 次乳腺 X 线检查。
2. 乳腺癌高危人群
(1) 推荐 40 岁或更早开展乳腺癌筛查;
(2) 每年 1 次乳腺 x 线检查;
(3) 每 6~12 个月 1 次乳腺超声检查;
(4) 每 6~12 个月 1 次乳腺体检;
(5) 必要时每年 1 次乳腺增强核磁共振 MRI 检查。
预防建议
1. 养成健康的生活方式,远离烟酒,合理营养,保持健康体重,坚持锻炼;
2. 适时生育,母乳喂养;
3. 参加乳腺筛查,定期体检。
甲状腺癌
甲状腺癌是一种起源于甲状腺滤泡上皮或滤泡旁上皮细胞的恶性肿瘤,也是头颈部最为常见的恶性肿瘤,我国甲状腺癌将以每年20%的速度持续增长。
高危人群
1. 童年期头颈部放射线照射史或放射线尘埃接触史;
2. 由于其他疾病,头颈部进行过放疗;
3. 有分化型甲状腺癌(DTC)、甲状腺髓样癌或多发性内分泌腺瘤病 2 型(MEN2型)、家族性多发性息肉病及某些甲状腺癌综合征 ( 如 Cowden 综合征、 Carney 综合征、Werner 综合征和 Gardner 综合征等 ) 的既往史或家族 史(有血缘关系);
4. 甲状腺结节>1 cm,且结节生长迅速,半年内增长到1 cm以上;
5. 甲状腺结节>1 cm,伴持续性声音嘶哑、发声困难、伴吞咽困难或呼吸困难,并可排除声带病变(炎症、息肉等);
6. 甲状腺结节>1 cm,伴颈部淋巴结肿大;
7. 降钙素高于正常范围;
8. RET 基因突变。
筛查
1. 甲状腺筛查要同时进行功能检查和形态检查;
2. 一般人群目前没有用于甲状腺癌早期检测或常规筛查的标准试验。临床颈部体检:20~29 岁每 2~3 年 1 次,30 岁以后每年 1 次。颈部超声检查:30 岁后每年 1 次(包括甲状腺、颈部、锁骨上);
3. 甲状腺癌高危人群颈部超声(包括甲状腺、颈部、锁骨上)检查,每年 1 次。
4. 女性孕前和哺乳期结束时,建议分别进行 1 次颈部超声检查。
预防
1. 避免头颈部放射线照射和放射性尘埃接触史;
2. 健康生活,合理饮食,增加运动;
3. 合理疏导不良情绪。
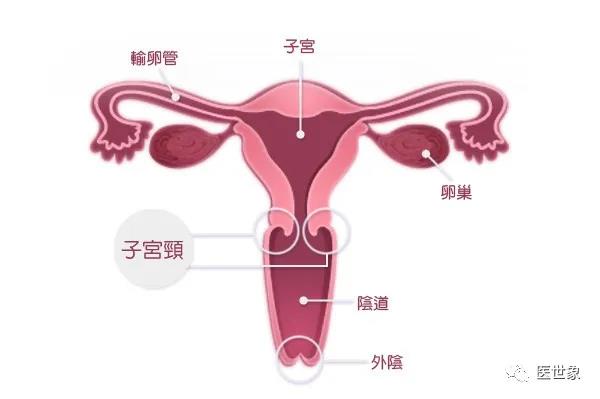
子宫颈癌(宫颈癌)
癌前病变及宫颈癌早期可以没有任何症状。常见的症状为接触性阴道出血,异常白带如血性白带、白带增多,不规则阴道出血或绝经后阴道出血。晚期患者可以出现阴道大出血、腰痛、下肢疼痛、下肢水肿、贫血、发热、少尿或消耗恶液质等临床表现。
高危人群
1. 有多个性伴侣者;
2. 性生活过早者;
3. 人乳头瘤病毒(HPV)感染者;
4. 免疫功能低下者;
5. 有宫颈病变史的女性。
筛查
已婚或有性生活史 3 年及以上的女性都建议进行筛查:
1. 21~29 岁采用宫颈细胞学检查,连续筛查 3 年无异常后,每 3 年 1 次;
2. 30~65 岁采用宫颈细胞学检查,连续筛查 3 年无异常后,每 3 年 1 次;或者高危型 HPV 与宫颈细胞学联合筛查,连续筛查 3 年无异常后,每 5 年 1 次;
3. 筛查结束时间:> 65 岁且既往多次检查均示阴性,则结束筛查;若曾诊断为高度鳞状上皮内病变(HSIL)病史者,再持续筛查 20 年,筛查频率视病情定;
4. 接受过子宫全切术的女性(无宫颈),且过去 20 年里未曾有宫颈上皮内瘤变(CIN)2、CIN3、原位癌或癌症的女性,不需要检查;
5. 接种过 HPV 疫苗的女性,遵循特定年龄的建议(与未接种疫苗的女性一样)。
预防
1. 接种 HPV 疫苗;
2. 不吸烟或戒烟;
3. 安全与健康性行为;
4. 及时治疗生殖道感染疾病;
5. 增强体质。

子宫体癌(子宫内膜癌)
子宫内膜癌多发生于围绝经期及绝经后妇女。
高危因素
1. 生殖内分泌失调性疾病:如无排卵性月经异常、无排卵性不孕、多囊卵巢综合征(PCOS)等;
2. 肥胖、高血压、糖尿病;
3. 初潮早与绝经晚;
4. 不孕不育:不孕不育会增加子宫内膜癌的风险,而与之相反,每次妊娠均可一定程度降低子宫内膜癌的发病风险。此外,末次妊娠年龄越高患子宫内膜癌的概率也越低;
5. 卵巢肿瘤;
6. 外源性雌激素:单一外源性雌激素治疗如达5年以上,发生子宫内膜癌的风险增加10~30倍。采用雌孕激素联合替代治疗则不增加罹患内膜癌的风险;
7. 遗传因素:约20%内膜癌患者有家族史。遗传性非息肉样结肠直肠癌(HNPCC,又称Lynch综合征)患者发生结肠外癌的风险增高,主要包括子宫内膜癌、卵巢癌和胃癌等;
目前为止,尚没有推荐的可以对子宫内膜癌进行常规筛查的手段。超声是可选择的检查方法。主要筛查方式为经阴道或经腹超声,监测子宫内膜厚度及异常情况。
来源:医世象
查看更多