查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:中南大学湘雅二医院代谢内分泌科 胡婧宜 肖扬
巨噬细胞是一种位于组织内的免疫细胞,分布全身各个组织。它可以吞噬和消化病原体,还能通过释放细胞因子,提醒其他免疫细胞“有敌入侵,快来帮忙,准备战斗”,让其他免疫细胞迅速从血液中来到有病原体的部位,对病原体作出反应。
巨噬细胞还有一个重要的功能,就是吞噬死的细胞、细胞残片、垃圾,发挥“清道夫”作用,并在完成“清理”工作后“偃旗息鼓、休养生息”。然而,令人感到不解的是,在某些遗传和环境因素的作用下,巨噬细胞不但“不熄火”,反而会继续去吞噬正常的细胞,并向其他免疫细胞发出信号,让它们大量来到正常组织中,损伤正常机体组织,引发慢性炎症。研究发现,这种巨噬细胞的功能失调与糖尿病、阿尔茨海默病等疾病密切相关。长期以来,人们对于因何种原因导致巨噬细胞会持续“发火”,从而引发各类疾病,未能找到确切的答案。
为寻找有效防治疾病新思路,中南大学湘雅二医院代谢内分泌科团队聚焦人类生命科学前沿,深入探索巨噬细胞在糖尿病及并发症中的致病机制,取得了显著进展。近年来,先后研究发现了巨噬细胞导致1型糖尿病、肺纤维化等疾病过程中的关键“诱发”分子,为上述疾病的治疗带来了新的曙光。
胰岛素是体内唯一可以降低血糖的激素。1型糖尿病的病因是由于分泌胰岛素的胰岛β细胞被破坏,导致体内缺乏胰岛素,从而引起高血糖。1型糖尿病多为青少年儿童起病,起病急、病情重,并发症早发多发,且需要终生依赖胰岛素治疗。目前虽然已知胰岛β细胞是被免疫紊乱所破坏,但这种免疫紊乱是如何启动的,尚未可知。
巨噬细胞是1型糖尿病患者胰岛周围最早出现的免疫细胞。周智广教授、肖扬副教授团队研究发现,巨噬细胞中的一种承担炎症“诱发”功能的蛋白——脂肪酸结合蛋白4(FABP4),在1型糖尿病患者和血糖正常的1型糖尿病一级亲属(即1型糖尿病高危人群)血中显著升高,且与胰岛功能、胰岛自身抗体滴度密切关联,可作为血清指标预测1型糖尿病的发病风险。使用FABP4抑制剂干预1型糖尿病小鼠,或在1型糖尿病小鼠体内敲除FABP4基因,可显著降低1型糖尿病小鼠的糖尿病发病率,原因是巨噬细胞中的FABP4可诱发细胞自身释放炎症细胞因子,从而向其他免疫细胞传递信号,让它们来到胰岛帮助破坏胰岛β细胞,最终导致1型糖尿病的发生。
相关的研究成果发表在JCI Insight(JCR 1区,IF=8.315)。周智广教授、肖扬副教授团队从巨噬细胞关键“诱发”分子角度为1型糖尿病患者的风险预测与药靶研发提供了新策略和重要依据。

图1 FABP4通过募集和激活胰岛巨噬细胞促进1型糖尿病
糖尿病可引起全身组织器官的损害,其中包括人体的重要器官——肺。除了肺癌、肺结核这些耳熟能详且让人谈之色变的肺部疾病外,肺纤维化称得上是最“不动声色”的“健康杀手”。这种可以让一个平时每天都要快走20公里的人却因为看似寻常的咳嗽、胸闷自此就长期不能正常活动的疾病,是因为肺泡(氧气和二氧化碳交换的部位)与肺泡之间的部分——肺间质大量增生并形成硬化,造成二氧化碳出不来、氧气进不去,最终导致呼吸衰竭和死亡。
更为棘手的是,目前仅有2种药物被批准用于治疗特发性肺纤维化,但是这些药物仅能延缓肺纤维化的进展,并不能让疾病逆转。近来,中南大学湘雅二医院周智广教授、肖扬副教授团队纳入2600万人群进行荟萃分析,研究得出肺纤维化患者发生糖尿病的概率增加了54%,提示糖尿病、肺纤维化两种疾病间存在明显的临床关联性,并可能存在共同发病机制。该研究成果发表在美国内分泌学会会刊《临床内分泌与代谢杂志》(JCR 1区,IF=5.958)。
团队进一步研究发现,巨噬细胞是肺纤维化的“始作俑者”。肺组织中的肺泡巨噬细胞合成并分泌一种叫CCL1的趋化因子,CCL1与成纤维细胞上的自分泌运动因子受体(AMFR)相互作用,通过复杂的细胞内信号传导,解除了对成纤维细胞内ERK信号通路的抑制,使得成纤维细胞变成最重要的纤维化效应细胞——肌成纤维细胞,合成大量的促纤维化蛋白,最终导致肺纤维化。使用CCL1中和抗体,或在巨噬细胞中特异性敲除CCL1基因,不仅能延缓肺纤维化小鼠的疾病进展,还能使肺纤维化的程度显著改善,显示出将CCL1-AMFR-ERK信号通路作为肺纤维化的治疗靶点的极大潜力。
相关的研究成果发表在国际著名期刊《免疫》(JCR 1区,IF=31.743)。胡卓伟教授、肖扬副教授团队为肺纤维化的发病机制提供了重要的线索,该研究将为肺纤维化患者的治疗带来新的曙光。据悉,这是首次将该信号通路作为纤维增生性疾病潜在治疗靶点的研究报道。
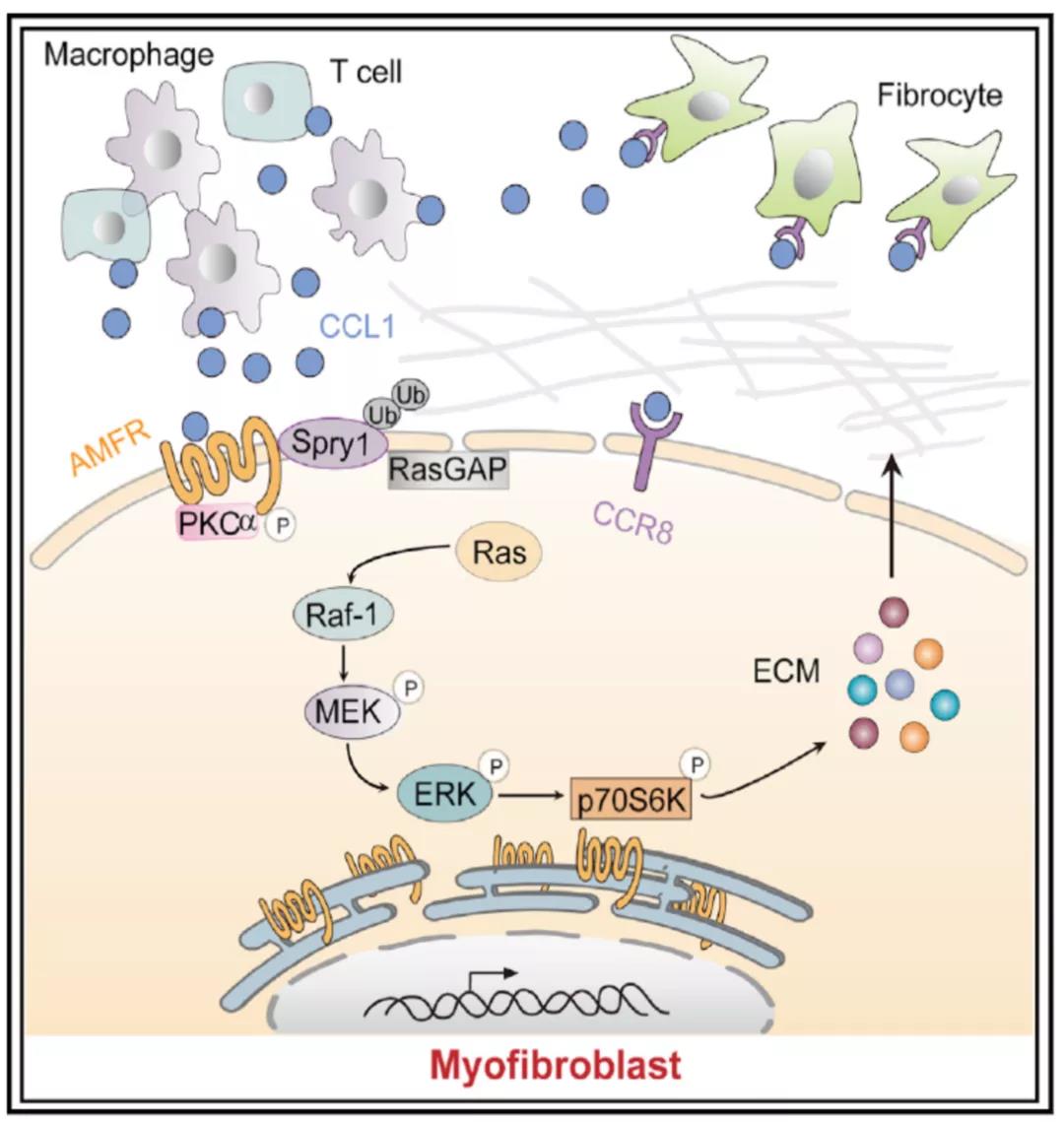
图2 巨噬细胞CCL1促进肺成纤维细胞肌成纤维细胞分化导致肺纤维化
来源:中南大学湘雅二医院
查看更多