查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





↑↑↑
点我看更多精彩内容
重症流感病毒性肺炎的病死率极高,在流感病毒导致的炎症风暴作用下,出现多脏器功能障碍以及流感相关的混合或继发细菌感染,它们之间互为因果,形成恶性循环,导致病情急剧恶化,增加患者死亡率,应引起临床医生的重视。
重症流感最常见的并发症即为重度ARDS,但在目前强有力的呼吸支持手段下,单纯因呼吸衰竭导致重症流感死亡的病例数越来越少,而流感继发的细胞因子风暴所致的多脏器衰竭以及流感相关的混合或继发细菌感染是导致此类患者死亡率增加的主要原因。流感继发细菌感染的大体机制是流感病毒在人体内复制,通过一系列炎症细胞和细胞因子造成组织损伤,使继发感染的敏感性增加;继发感染又进一步破坏人体的免疫屏障,同时促进流感病毒的复制,二者互为因果,并且形成了恶性循环。
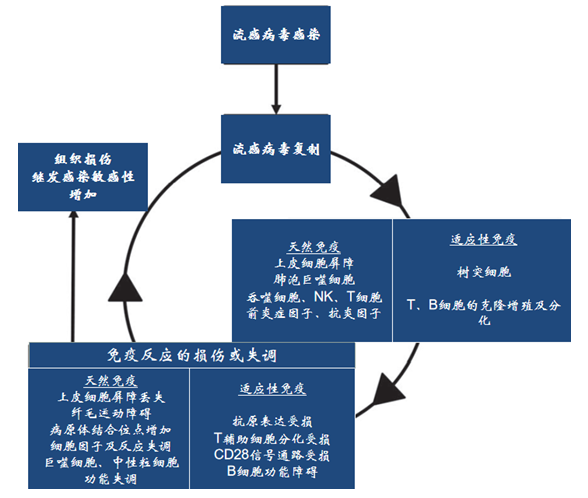
对于流感继发的细菌感染,临床医生已经有了充分的认识,但除了细菌感染外,流感相关的真菌感染近年也有增多趋势。
致病机制
流感病毒破坏了患者的天然免疫及细胞免疫屏障,导致患者对真菌易感。流感病毒通过气道进入人体后,首先破坏气道局部的纤毛黏液屏障,使纤毛对曲霉菌的物理清除作用减弱,并导致巨噬细胞和中性粒细胞功能失调。此外,流感病毒可造成淋巴细胞数目及CD4细胞水平相应降低,导致细胞免疫功能异常,从而对真菌易感。流感后继发侵袭性肺曲霉病(IPA)患者的淋巴细胞水平更低。
我们开展的一项小样本量前期研究纳入了18例流感合并IPA患者,与单纯重症流感病毒肺炎患者相比,重症流感相关IPA(IAA)患者血浆Th1分泌的促炎因子水平下降(IFN-γ、IL-2),Th2分泌的抑炎因子水平增高(IL-4、IL-10),Th1与Th2细胞正常反应及比例失衡,抑炎因子分泌亢进,从而使此类患者处于一种相对的免疫麻痹状态,可能是导致IAA的机制之一。
近年来,随着微生物学诊断技术的进步和临床医生意识水平的提高,IAA病例数量呈增长趋势,但目前针对该病的相关研究仍较少。当前关于IAA仍有很多需要解决的问题,例如:IAA的流行病学?什么样的流感患者容易合并IPA,危险因素有哪些?IAA的临床/实验室检查特点——如何早期诊断?IAA的预后预测因素?抗真菌治疗时机如何把握?
目前最大的关于ICU中IAA患者的研究结果发表于2018年Lancet Respir Med杂志上,该研究纳入了7个流感季、7家ICU、共432例重症流感病毒肺炎患者,研究显示这些患者中IAA发生率约为19%,90天病死率高达51%。
中日医院关于2017—2018年和2018—2019年两个流感季收治的重症IAA发病率/病死率的数据也提示,IAA的发生率高达31%,病死率为59%,这可能与我们收治的患者病情较重,而且多数是其他医院ICU转入有关。
IAA的危险因素
上述大型临床研究(Lancet Respir Med, 2018)通过多因素分析得出流感病毒本身其实就是IAA的危险因素。此外,曹彬教授团队针对2009年11月至2016年5月这7个流感季流感后曲霉感染开展了一项单中心回顾性研究,该研究纳入了2900例流感患者,通过趋势图发现,流感发病高峰与相应年度曲霉感染趋势具有一致性,这也从侧面说明了流感本身与IAA的发生密切相关。
2009—2010年H1N1流行季的一项单中心小样本回顾性研究纳入ICU内重症流感患者,结果发现,入ICU前大剂量糖皮质激素应用是继发IAA的独立危险因素。上述大型临床研究(Lancet Respir Med, 2018)中的多因素分析也提示了男性、APACHEⅡ评分高、入ICU前28 d内应用糖皮质激素是IAA的独立危险因素。
一篇近年来相对比较大型的综述纳入了截至2018年6月共128例的IAA患者,发现高达72%的患者可能存在影响患者免疫状态的基础疾病。我们自己的研究纳入了2017—2018年流感季重症流感和文献中IAA患者,分析了这些患者的临床特点及危险因素。单因素分析发现,男性、年龄大、病情重、免疫抑制因素(肿瘤、使用免疫抑制剂及激素)等具有统计学差异;实验室及影像学检查发现白细胞增高、淋巴细胞计数降低、影像学有相关特征性表现对IAA有一定的提示作用。多因素分析发现,白细胞增高、入ICU后应用糖皮质激素、CT提示多发结节和空洞是IAA的独立危险因素。
IAA的诊断
微生物学依据是诊断IAA的“金标准”,如下呼吸道标本培养、血、BALF GM、PCR、LFD,但在获取微生物学证据前,IAA患者的影像学和气管镜检查会有一些相对特异的表现,可以帮助我们寻找蛛丝马迹,以便早期开始治疗。
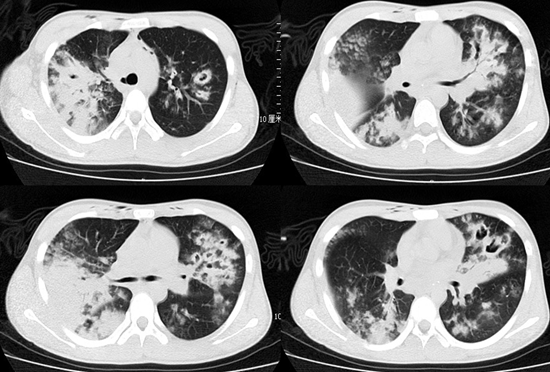
IAA的影像学特征具有提示意义,其影像学一般是在磨玻璃影背景上新发的结节和斑片影,病变特点是沿着支气管血管束分布,而典型的空洞和新月征不多见。
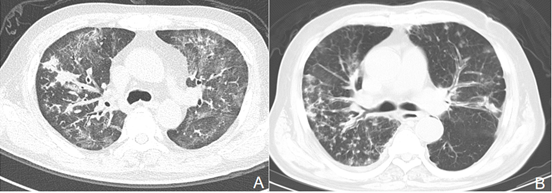
大片实变影也相对特异,且提示预后差!
IAA患者气管镜下典型表现是气道黏膜明显充血水肿,气道黏膜表面白色假膜附着,气道狭窄及痉挛比较明显。
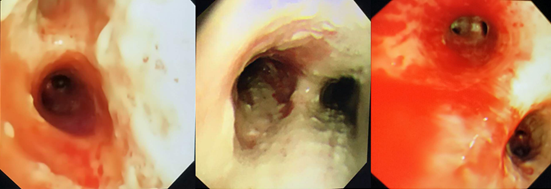
气管镜检查的重要意义在于:①观察气道病变特点和范围;②有助于获取高质量的下呼吸道标本,提高真菌培养阳性率;③获得BALF,以辅助早期诊断(BALF GM试验等);④由于IAA患者气道黏膜病变严重,气道明显狭窄,所以患者大多存在严重的痰液引流不畅问题,通过气管镜下吸痰,可以加强痰液引流,能够在一定程度上改善患者预后;⑤可以通过气管镜进行气道内给药。
来自欧洲7个国家、美国和中国台湾的29名专家就IAA的诊断标准发布了专家共识,并于2020年发表在Intensive Care Medicine杂志上,他们将IAA明确分为两型,即曲霉菌性气管支气管炎和侵袭性肺曲霉菌病,这一标准也高度强调了气管镜的重要性。无论是气管镜镜下的表现,还是气管镜获取的BALF标本进行GM试验或曲霉培养,均是诊断标准中非常重要的条目。
未完待续
来源:重症肺言 作者:黄琳娜
查看更多